To systematically review the evidence about the impact of nutritional status in critically‐ill pediatric patients on the following outcomes during hospitalization in pediatric intensive care units: length of hospital stay, need for mechanical ventilation, and mortality.
Data sourceThe search was carried out in the following databases: Lilacs (Latin American and Caribbean Health Sciences), MEDLINE (National Library of Medicine United States) and Embase (Elsevier Database). No filters were selected.
ResultsA total of seven relevant articles about the subject were included. The publication period was between 1982 and 2012. All articles assessed the nutritional status of patients on admission at pediatric intensive care units and correlated it to at least one assessed outcome. A methodological quality questionnaire created by the authors was applied, which was based on some references and the researchers’ experience. All included studies met the quality criteria, but only four met all the items.
ConclusionThe studies included in this review suggest that nutritional depletion is associated with worse outcomes in pediatric intensive care units. However, studies are scarce and those existing show no methodological homogeneity, especially regarding nutritional status assessment and classification methods. Contemporary and well‐designed studies are needed in order to properly assess the association between children's nutritional status and its impact on outcomes of these patients.
Revisar, de forma sistemática, as evidências acerca do impacto do estado nutricional de pacientes pediátricos críticos sobre os seguintes desfechos durante a internação em unidades de terapia intensiva pediátrica: tempo de internação, necessidade de ventilação mecânica e mortalidade.
Fonte de dadosA busca foi feita nas seguintes bases de dados: Lilacs (Literatura Latino‐Americana e do Caribe em Ciências da Saúde), Medline (National Library of Medicine, Estados Unidos) e Embase (Elsevier Base de Dados). Não houve seleção de filtros.
ResultadosForam incluídos sete artigos relevantes sobre o tema. O período de publicação variou entre 1982 e 2012. Todos avaliam o estado nutricional de pacientes no momento da internação em terapia intensiva pediátrica e se relacionam com pelo menos um desfecho estudado. Foi aplicado um questionário de qualidade metodológica criado pelos autores. Ele foi baseado em algumas referências e na experiência dos pesquisadores. Todos os estudos incluídos alcançaram os critérios de qualidade, porém apenas quatro atenderam a todos os itens.
ConclusãoOs estudos incluídos nesta revisão sugerem que a depleção do estado nutricional está relacionada com piores desfechos em terapia intensiva pediátrica. Porém os estudos são escassos e os existentes não têm uniformidade metodológica, em especial nos métodos de avaliação e classificação do estado nutricional. São necessários estudos atuais e bem delineados com o objetivo de avaliar adequadamente essa relação entre o estado nutricional de crianças e sua repercussão nos desfechos desses pacientes.
Pacientes pediátricos críticos podem apresentar uma série de alterações orgânicas, o que leva a um estado de estresse metabólico. Dessa forma, em muitos casos as necessidades nutricionais deles podem ser aumentadas.1 A oferta inadequada de nutrientes pode resultar em pioria do estado nutricional e levar à desnutrição, condição associada em vários estudos com aumento de mortalidade, tempo de internação, maior número de disfunções orgânicas e complicações.2,3 Uma análise do déficit calórico proteico cumulativo em crianças internadas em uma unidade de terapia intensiva (UTIP) na Holanda evidenciou relação significativa entre esse déficit e redução do escore Z para peso e circunferência do braço.4
Muitas são as barreiras para a oferta nutricional adequada em UTIP, o que contribui para a pioria do estado nutricional. Dentre elas, as mais citadas na literatura são: distúrbios gastrointestinais, pausas para procedimentos e restrição da oferta hídrica, porém é discutível, o quanto essas barreiras poderiam ser evitáveis.5,6
Esse grupo de pacientes críticos é extremamente vulnerável. Seu estado nutricional no momento da chegada e sua possível deterioração durante a internação podem ser fatores preditivos de piores desfechos.7–9
O objetivo deste estudo foi revisar, de forma sistemática, as evidências acerca do impacto do estado nutricional de pacientes pediátricos críticos sobre os seguintes desfechos durante a internação em UTIP: tempo de internação, necessidade de ventilação mecânica (VM) e mortalidade.
MétodosFonte de dadosFoi elaborado um protocolo de pesquisa, no qual os autores definiram o objetivo, as palavras‐chave, as estratégias de busca, as bases de dados, os critérios de inclusão e exclusão e a metodologia a ser adotada pelos revisores. A busca foi feita nas bases de dados Lilacs, Medline e Embase. Não houve seleção de filtros.
DescritoresOs descritores usados para as buscas foram nutritional status (estado nutricional) e intensive care units pediatric (unidade de terapia intensiva pediátrica). A combinação dos descritores para a busca foi a seguinte: nutritional status AND intensive care units pediatric, para as bases de dados Lilacs e Medline. Para a base de dados Embase, foi usada a seguinte combinação: nutritional status AND intensive care units AND pediatric OR intensive care units AND child.*
Critérios de inclusãoEstudos originais feitos com pacientes entre um mês e 18 anos internados em UTIP e que mediam a relação entre o estado nutricional desses pacientes e pelo menos um dos seguintes desfechos: mortalidade, tempo de internação e necessidade e/ou tempo de VM.
Critérios de exclusãoForam excluídos os estudos feitos em unidade de terapia intensiva neonatal, artigos sem texto completo, artigos de revisão, cartas ao editor, relatos de caso e estudos que não abordassem a temática, não fizessem avaliação nutricional e a relacionassem com pelo menos um desfecho escolhido.
Seleção dos estudosA busca foi feita por um pesquisador, com as palavras‐chave estabelecidas. A seleção inicial foi feita por dois pesquisadores de forma cega e foram obedecidos os critérios de inclusão e exclusão contidos no protocolo do estudo.
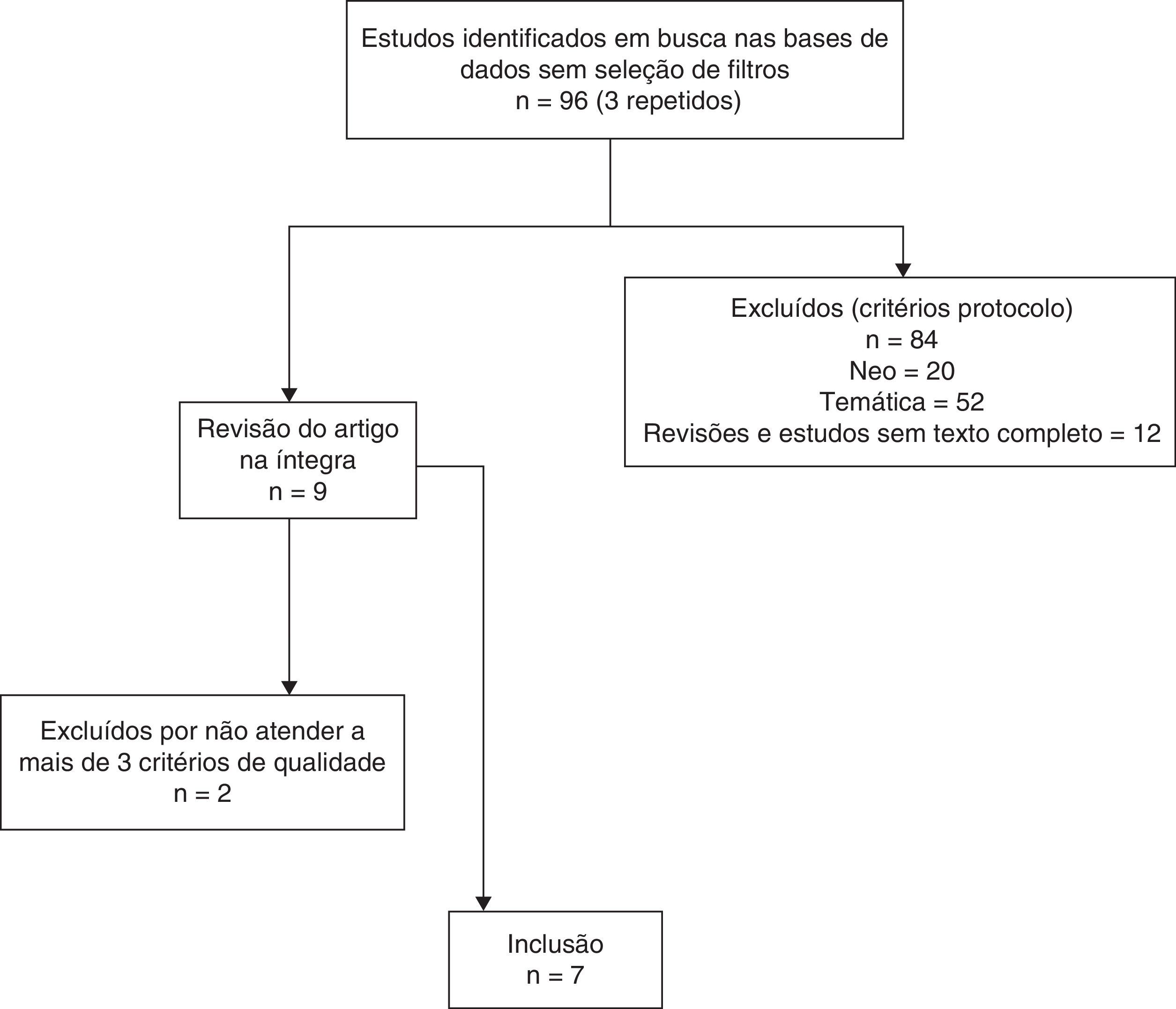
Em um primeiro momento foi feita uma triagem baseada na leitura do título e do resumo. Quando o título e o resumo não foram suficientemente esclarecedores, buscou‐se o artigo na íntegra. As discordâncias ocorridas foram resolvidas por consenso, junto de um terceiro pesquisador. Após, foram obtidos os textos completos de todos artigos incluídos e foi aplicado o protocolo de qualidade criado pelos autores. A figura 1 ilustra as etapas de seleção dos estudos até a inclusão final.
Avaliação de qualidade dos estudosApós a seleção dos estudos e a obtenção deles na íntegra, foi aplicado o questionário de qualidade metodológica, criado com base em duas referências e na experiência dos pesquisadores.10,11 Para contemplar ao quesitos técnicos, consideramos as recomendações de avaliação e classificação do estado nutricional da Organização Mundial de Saúde, conforme ano de publicação do estudo. As questões formuladas para o protocolo de qualidade usado estão apresentadas na tabela 1.
Critérios de qualidade
| Critérios | Respostas | |
|---|---|---|
| 1. Expõe, de forma clara, o método de avaliação nutricional usado? | S | N |
| 2. Os parâmetros de avaliação nutricional antropométrica usados são os preconizados pela Organização Mundial de Saúde conforme idade e condição clínica? | S | N |
| 3. A classificação do estado nutricional foi feita adequadamente conforme o preconizado pela Organização Mundial de Saúde? | S | N |
| 4. Descreve a questão de pesquisa e os objetivos do estudo? | S | N |
| 5. Descreve a metodologia de análise dos dados e os aspectos éticos? | S | N |
| 6. Apresenta os resultados de forma clara? | S | N |
| 7. Apresenta discussão de possíveis limitações do estudo? | S | N |
| 8. A conclusão está objetiva e adequada à questão de pesquisa? | S | N |
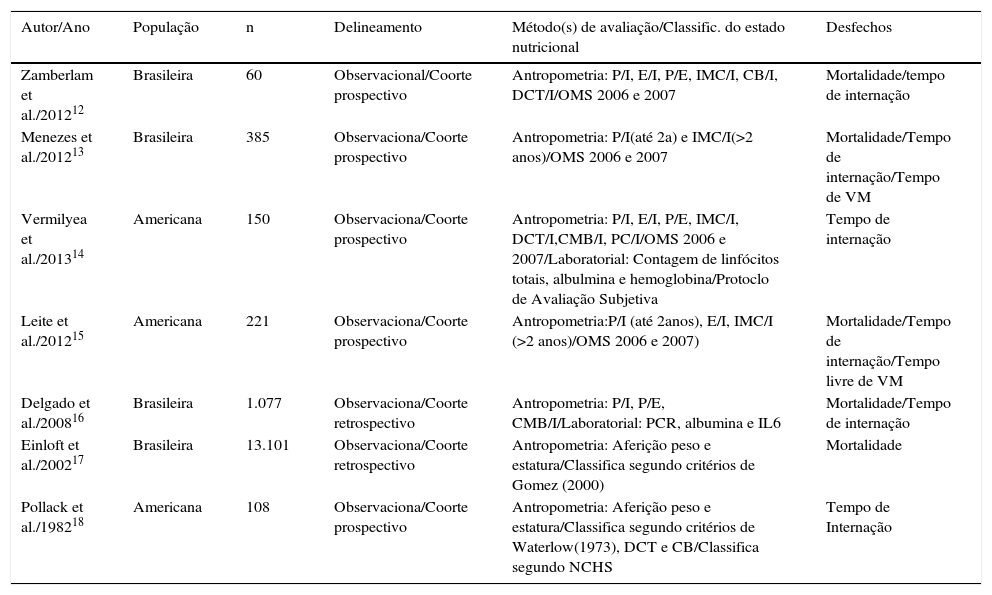
Foram incluídos sete artigos relevantes sobre o tema. O período de publicação variou entre 1982 e 2012. Todos avaliam o estado nutricional de pacientes no momento da internação em UTIP e o relacionam com pelo menos um desfecho estudado. Três estudos avaliam grupos de pacientes internados em UTIP com condições de saúde específicas (cetoacidose, hiperglicemia e hipoglicemia e transplante hepático). Os demais avaliam perfil nutricional como objetivo principal ou secundário e o relacionam com desfechos.
Todos os estudos incluídos alcançaram os critérios de qualidade, porém apenas quatro atenderam a todos os itens. Os demais não atenderam a até três itens e foram incluídos da mesma forma, pois consideramos que contribuíam como evidência para as discussões acerca do tema estudado. A tabela 2 contempla o resumo dos estudos incluídos.12–18
Resumo dos estudos incluídos
| Autor/Ano | População | n | Delineamento | Método(s) de avaliação/Classific. do estado nutricional | Desfechos |
|---|---|---|---|---|---|
| Zamberlam et al./201212 | Brasileira | 60 | Observacional/Coorte prospectivo | Antropometria: P/I, E/I, P/E, IMC/I, CB/I, DCT/I/OMS 2006 e 2007 | Mortalidade/tempo de internação |
| Menezes et al./201213 | Brasileira | 385 | Observaciona/Coorte prospectivo | Antropometria: P/I(até 2a) e IMC/I(>2 anos)/OMS 2006 e 2007 | Mortalidade/Tempo de internação/Tempo de VM |
| Vermilyea et al./201314 | Americana | 150 | Observaciona/Coorte prospectivo | Antropometria: P/I, E/I, P/E, IMC/I, DCT/I,CMB/I, PC/I/OMS 2006 e 2007/Laboratorial: Contagem de linfócitos totais, albulmina e hemoglobina/Protoclo de Avaliação Subjetiva | Tempo de internação |
| Leite et al./201215 | Americana | 221 | Observaciona/Coorte prospectivo | Antropometria:P/I (até 2anos), E/I, IMC/I (>2 anos)/OMS 2006 e 2007) | Mortalidade/Tempo de internação/Tempo livre de VM |
| Delgado et al./200816 | Brasileira | 1.077 | Observaciona/Coorte retrospectivo | Antropometria: P/I, P/E, CMB/I/Laboratorial: PCR, albumina e IL6 | Mortalidade/Tempo de internação |
| Einloft et al./200217 | Brasileira | 13.101 | Observaciona/Coorte retrospectivo | Antropometria: Aferição peso e estatura/Classifica segundo critérios de Gomez (2000) | Mortalidade |
| Pollack et al./198218 | Americana | 108 | Observaciona/Coorte prospectivo | Antropometria: Aferição peso e estatura/Classifica segundo critérios de Waterlow(1973), DCT e CB/Classifica segundo NCHS | Tempo de Internação |
n, número de pacientes; OMS, Organização Mundial de Saúde; P/I, peso para idade; E/I, estatura para idade; P/E, peso para estatura; IMC/I, índice de massa corporal para idade; CB, circunferência do braço; DCT, dobra cutânea triciptal; PCR, proteína C reativa; IL6, interleucina 6; NCHS, National Center for Health Statistics; Classific., classificação.
Uma das grandes dificuldades na avaliação nutricional de pacientes críticos encontra‐se na escolha do melhor método, já que não existem evidências para nortear a decisão. As dificuldades são encontradas nos diferentes tipos de avaliação, seja pela condição clínica do paciente, seja em função das alterações hemodinâmicas, da modificação de composição corporal ou mesmo pela falta de conscientização da equipe para a importância da prática e a adequada aferição de dados. Esses aspectos dificultam a padronização da avaliação e a qualidade de estudos feitos com esses pacientes.19
As medidas de peso e estatura são as mais usadas e a partir dessas podem‐se obter os índices P/I, E/I, P/E e IMC/I. Em 2006, a OMS lançou novas curvas de crescimento desenvolvidas a partir de amostra proveniente de seis países, dentre esses o Brasil. Foram desenvolvidas curvas em escore Z e percentil. Estas curvas contemplam a avaliação de crianças de zero a cinco anos.20 Em seguida, com a necessidade da criação de padrões de recomendação para crianças maiores de cinco anos, a OMS fez uma reanálise dos dados do National Center for Health Statistics (NCHS, 1977), unificou‐os com dados do estudo de 2006 e publicou as novas curvas para a faixa de cinco a 19 anos, também em escore Z e percentil.21 Essas curvas são recomendação de uso mundial para as faixas etárias, independentemente de etnia.22
A avaliação por meio de dobras cutâneas, circunferências ou ainda por bioimpedância elétrica pode ser boa indicadora antropométrica para crianças e fornecer dados acerca da reserva de gordura e massa magra. Porém essa prática ainda não está estabelecida dentro da UTIP.23–25
Parâmetros laboratoriais também podem ser usados como complementação da avaliação nutricional e/ou acompanhamento da efetividade da terapia nutricional estabelecida. Em geral, os mais usados são as proteínas séricas e a avaliação imunológica. Porém, em pacientes críticos, torna‐se mais complexo seu uso em função das alterações orgânicas envolvidas nas doenças.26
Na análise dos estudos incluídos nesta revisão sistemática, confirmamos as dificuldades citadas. Observa‐se que não há uniformidade na escolha dos métodos e parâmetros usados para avaliação nutricional, mesmo em estudos com objetivos muito semelhantes. Em sua maioria coloca como limitação a dificuldade de aferição dos dados antropométricos nessa população. A aferição de peso e estatura foi feita em todos os estudos. Em relação às outras formas de avaliação menos usuais, como citado, apenas dois estudos usaram avaliação laboratorial do estado nutricional e três fizeram aferição de dobras e circunferências.
Ventilação mecânicaA disfunção respiratória é frequentemente apontada como a disfunção orgânica mais prevalente como causa de admissão de pacientes em estudos epidemiológicos feitos em UTIP.8,27,28 A evolução desses pacientes pode ser desfavorável, chegar a falência respiratória e necessidade de VM. A alteração do estado nutricional pode levar ao catabolismo proteico, com depleção de massa livre de gordura, o que reduz a força da musculatura respiratória, da ventilação voluntária máxima e da capacidade vital, repercute também na função pulmonar e imunológica e aumenta o risco de infecções respiratórias.9,29 Estudos apontam que essa alteração de estado nutricional e depleção frequentemente ocorre durante a internação em UTIP e a causa é multifatorial.2–4,6
Além da influência do estado nutricional com a necessidade de VM, estudos apontam que essa depleção também pode se relacionar com a dificuldade de desmame, bem como com seu uso crônico.30–32 Em um estudo feito em adultos com doença pulmonar crônica em uso de VM domiciliar, Hitzl et al. (2010) compararam a avaliação do estado nutricional por meio de bioimpedância elétrica (BIA) com o índice de massa corporal (IMC) e concluíram que os valores de massa livre de gordura fornecidos por meio da BIA foram preditivos de sobrevida nesses pacientes.32 Achados semelhantes foram descritos por Martinez et al. (2014), que avaliaram a composição corporal por meio da BIA de crianças em uso de VM domiciliar e concluíram que essas apresentavam uma alta prevalência de desnutrição e importante depleção de massa livre de gordura.33
Dentre os estudos selecionados na nossa revisão, dois usaram VM como um dos desfechos avaliados, com foco em tempo livre de ventilação e ventilação prolongada. Menezes et al. (2012) encontraram alta prevalência de desnutrição na sua amostra, apontaram essa variável como umas das que apresentaram associação significativa com tempo de VM maior do que cinco dias (p=0,02).13 Leite et al. (2013) avaliaram pacientes admitidos em UTIP que apresentavam alterações de glicemia e usaram o tempo livre de VM como um dos desfechos secundários. Verificou que pacientes desnutridos com hipoglicemia permaneciam menos tempo livre de VM (p<0,01).15 Podemos observar concordância entre os achados desses estudos, ambos apontam influência do estado nutricional com tempo de ventilação mecânica.
Tempo de internação em UTIPO tempo de internação de um paciente em UTIP pode ser o reflexo da gravidade da doença, da qualidade da assistência prestada e dos procedimentos da unidade e ainda tem importante impacto nos custos hospitalares.34,35 Podemos apontar essa variável de desfecho, junto de mortalidade, como uma das mais estudadas em pacientes pediátricos críticos. Em nossa amostra de estudos, foi usada em seis dos sete selecionados.
Um dos autores que comparam o estado nutricional com o tempo de internação é Pollack, em estudo feito em 1982. Essa é a única variável de desfecho usada na pesquisa. Esse é o estudo mais antigo incluído nesta revisão, porém clássico e muito citado por pesquisadores interessados no tema. Quase a metade da sua amostra (47%) era desnutrida e apresentava depleção de tecido gorduroso, bem como de massa livre de gordura. Porém, esse estudo não conseguiu demonstrar um TI significativamente maior em relação a pacientes eutróficos.18
Com o objetivo de avaliar a relação da desnutrição e da resposta inflamatória com desfechos em pacientes pediátricos críticos, Delgado et al. (2008) verificaram que não houve diferença significativa de TI entre pacientes desnutridos graves, moderados e eutróficos.16 Vermilyea et al. (2013) fizeram estudo com o objetivo de validar um método de avaliação subjetiva global para pacientes pediátricos críticos. Compararam a ferramenta com avaliação antropométrica e laboratorial e posteriormente as relacionaram com desfechos. Seus achados corroboram os estudos de Pollack e Delgado, não observaram relação significativa do estado nutricional avaliado pelas três formas de ferramentas com o TI dos pacientes.
Ao levantar a discussão acerca da inconsistência de dados existentes que associam desnutrição com TI,14 Zamberlam et al. (2012) estudaram uma população de pacientes submetidos a transplante hepático, avaliaram o estado nutricional e o relacionaram com desfechos. Em relação ao TI desses pacientes, observaram que os que apresentavam depleção muscular permaneciam mais tempo internados na UTIP. Já Leite et al., em sua população de pacientes com alterações glicêmicas, verificaram que a hipoglicemia, quando associada a desnutrição, estava associada a maior TI (p<0,01).15 Menezes et al. também apontam a desnutrição como fator de risco para TI prolongada (p=0,04) e deixam claro na metodologia estatística que esse resultado foi em análise univariada, em multivariada não houve associação significativa. Diferentemente do observado na variável de desfecho discutida anteriormente, os estudos citados não têm uniformidade em seus achados e conclusões.
MortalidadeÓbito é o principal e mais temido desfecho primário e seu risco é a razão principal da internação de crianças em uma UTI pediátrica. Os desfechos discutidos anteriormente podem ser as complicações previas ao óbito. A avaliação do risco de mortalidade dos pacientes admitidos em UTIP pode ser mensurada por escores prognósticos e esses são usados quase na totalidade de estudos que avaliam a relação do estado nutricional com mortalidade nesse grupo de pacientes. Entre os mais usados podemos citar PRISM (Risco Pediátrico de Mortalidade),1988; PIM (Índice Pediátrico de Mortalidade), 1997; e PELOD (Escore Pediátrico da Disfunção Múltipla de Órgãos), 1999. Em nossa amostra de estudos, todos que usaram mortalidade como desfecho incluíram algum escore de gravidade, na sua maioria entre os citados.
Apenas dois estudos dentre os selecionados não usaram esse desfecho. No estudo de Vermilyea foi verificado apenas o risco de gravidade dos pacientes por meio dos escores PIM2 e PRISM. Da mesma forma que TI, mortalidade se mostrou uma variável com evidência inconsistente de relação com a estado nutricional. Dos cinco estudos que foram incluídos, três não verificaram associação significativa entre essas variáveis.12,13,16 Mas, apesar desse achado, todos discutem esse resultado, apontam outros estudos que encontraram associação e ressaltam a importância da avaliação do estado nutricional e sua possível relação com piores desfechos. Os dois estudos que encontraram relação entre o estado nutricional e mortalidade foram os de Einloft et al. (2002) e de Leite et al. (2012). O primeiro descreveu em seus resultados alta mortalidade entre desnutridos (p<0,001) e apontou a desnutrição como fator determinante desse desfecho.17 No segundo a mortalidade foi o terceiro desfecho com relação significativa entre pacientes hipoglicêmicos, quando essa complicação estava associada a desnutrição(p<0,05).15
Estratégia de busca e limitaçõesNossa busca foi bastante abrangente e inicialmente contemplou estudos de várias populações. Porém, após revisão, aplicação de critérios de inclusão e exclusão e avaliação de qualidade, ficaram estudos feitos nas populações brasileira e americana. Consideramos que esse aspecto limita uma conclusão mais consistente acerca da questão de pesquisa estudada.
ConclusãoEstudos com metodologia adequada que relacionam estado nutricional e desfechos em pacientes pediátricos críticos são escassos. Todos os estudos selecionados sugerem que a desnutrição tem associação com piores desfechos ou discutem isso, porém não são homogêneos. A metodologia, em especial da avaliação e classificação do estado nutricional, varia entre os autores. Portanto, não encontramos evidências necessárias para afirmar essa relação. É de fundamental importância que novos estudos sejam feitos com metodologia de avaliação adequada e homogênea, a fim de esclarecer essa questão de pesquisa e nortear as condutas dos profissionais envolvidos no acompanhamento desses pacientes.
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
À Capes (Coordenação de Aperfeiçoamento de Pessoal de Nível Superior), pela bolsa de estudos em nível de mestrado.
Como citar este artigo: Costa CA, Tonial CT, Garcia PC. Association between nutritional status and outcomes in critically‐ill pediatric patients – a systematic review. J Pediatr (Rio J). 2016;92:223–9.