To estimate the prevalence and presentation of bladder, bowel, and combined bladder and bowel symptoms experienced by children with osteogenesis imperfecta and to describe the socio‐demographic and clinical profile of these children.
MethodA descriptive study was conducted with a convenience sample of parent‐child pairs of toilet‐trained children aged from 3 to 18 years. Pairs were interviewed using three tools: (1) Socio‐Demographic and Clinical Questionnaire; (2) Dysfunctional Voiding Scoring System; (3) Rome III Criteria along with the Bristol Stool Scale. Data were stratified by socio‐demographic and clinical variables and analyzed using descriptive statistics.
ResultsThirty‐one parent‐child pairs participated in the study; 38.7% (n=12) children reported bowel symptoms, 19.4% (n=6) reported a combination of bladder issues (such as holding maneuvers and urgency) and bowel symptoms (such as hard or painful bowel movements and large diameter stools). There were no reports of isolated bladder issues. Among the child participants, 16 (51.7%) identified as female and 20 (64.5%) were 5–14 years old. The most prevalent type of osteogenesis imperfecta was type III (n=12; 38.7%) and eight (25.8%) children reported using a wheelchair.
ConclusionThis is the first study to examine the prevalence and presentation of bladder, bowel, and combined bladder and bowel symptoms in children with osteogenesis imperfecta, offering a preliminary socio‐demographic and clinical profile of these children. This research is an important step toward effective screening, detection, and access to care and treatment, especially for clinicians working with this group of very fragile patients.
Estimar a prevalência e a apresentação de sintomas urinários, intestinais e urinários e intestinais combinados sofridos por crianças com osteogênese imperfeita e descrever o perfil sociodemográfico e clínico dessas crianças.
MétodoFoi realizado um estudo descritivo com uma amostra de conveniência de pares de pais‐filhos de crianças treinadas para usar o banheiro com idades entre três e 18 anos. Os pares foram entrevistados utilizando três instrumentos: 1) o Questionário Sociodemográfico e Clínico; 2) o questionário Dysfunctional Voiding Scoring System; 3) os Critérios de Roma III juntamente com a Escala de Bristol para Consistência de Fezes. Os dados foram estratificados por variáveis sociodemográficas e clínicas e analisados com estatísticas descritivas.
ResultadosParticiparam do estudo 31 pares de pais‐filhos, 38,7% (n = 12) crianças relataram sintomas intestinais, 19,4% (n = 6) relataram uma combinação de problemas urinários (como segurar e urgência miccional) e sintomas intestinais (como fezes duras ou evacuações dolorosas e fezes de grande dimensão). Não houve relatos de problemas urinários isolados. Entre as crianças, 16 (51,7%) eram meninas e 20 (64,5%) tinham entre 5 e 14 anos. O tipo mais prevalente de osteogênese imperfeita foi o III (n = 12; 38,7%) e 8 (25,8%) crianças relataram usar cadeira de rodas.
ConclusãoEste é o primeiro estudo a examinar a prevalência e a apresentação de sintomas urinários, intestinais e urinários e intestinais combinados em crianças com osteogênese imperfeita e que mostra um perfil sociodemográfico e clínico preliminar dessas crianças. Nossa pesquisa é um passo importante com relação ao efetivo rastreamento, detecção e acesso ao cuidado e tratamento, principalmente para os profissionais de saúde que trabalham com esse grupo de pacientes tão frágeis.
A osteogênese imperfeita (OI), também conhecida como doença dos ossos de vidro, é uma doença genética rara [prevalência 1:10.000] caracterizada por fragilidade óssea. Não há cura para a OI; contudo, os bisfosfonatos são amplamente usados para melhorar a força óssea, diminuir a ocorrência de fraturas e melhorar a qualidade de vida.1
As crianças com OI podem sofrer múltiplas fraturas e deformidades nos membros que podem levar a mobilidade prejudicada,2,3 um fator de risco para problemas gastrointestinais, como constipação.4 Esse é um sintoma comumente relatado em crianças que vivem com uma deficiência física.5 Além disso, a presença de constipação tem um impacto grave sobre a função urinária devido à proximidade anatômica da bexiga e do intestino, o que pode desenvolver disfunção urinária e intestinal (DUI). Em geral, as pessoas com DUI não recuperam adequadamente a função intestinal e urinária, a menos que a constipação seja tratada de forma imediata e efetiva.6
Parece haver uma escassez de comprovação sobre o tópico de padrões de evacuação em crianças com OI. De fato, a literatura sobre os padrões de evacuação em crianças com deficiência em grande parte está relacionada àquelas com dificuldades intelectuais ou comprometimento neurológico.5 Especificamente, crianças com OI podem não somente correr risco de desenvolver DUI devido à sua mobilidade prejudicada, mas também correr risco de sofrer problemas intestinais, que estão entre as principais causas de mortalidade em pacientes com OI.7 Considerando isso, uma investigação sobre a ocorrência de problemas urinários e intestinais em crianças com OI oferece um passo adiante. Este estudo visou a estimar a prevalência e a apresentação de sintomas urinários, intestinais e urinários e intestinais combinados sofridos por crianças com OI e descrever o perfil sociodemográfico e clínico dessas crianças.
MétodosModelo do estudo, configuração, participantes e recrutamentoDe acordo com a aprovação do conselho de revisão institucional (#943,437, 3 de fevereiro de 2015), foi feito um estudo descritivo em um hospital‐escola terciário. Esse hospital é reconhecido nacionalmente como um centro especializado para tratamento de OI, no qual as crianças das regiões Norte, Nordeste e Centro‐Oeste do Brasil são internadas na unidade hospitalar. O bifosfonato é administrado durante a internação hospitalar como um protocolo de atendimento institucional padrão. Os possíveis participantes do estudo foram recrutados e inscritos durante quatro meses (de fevereiro a maio de 2015), enquanto eles receberam tratamento com bifosfonato no local do estudo. As crianças elegíveis para participar do estudo foram aquelas: (a) entre três e 18 anos, (b) diagnosticas com qualquer tipo de OI, (c) treinadas para ir o banheiro e (d) internadas em uma unidade hospitalar no local do estudo durante a coleta de dados. Os principais cuidadores elegíveis para participar do estudo foram aqueles: (a) cujos filhos atenderam aos critérios de inclusão, (b) que tinham mais de 18 anos e (c) eram os principais cuidadores da criança durante o tempo de treinamento para usar o banheiro. As crianças excluídas foram aquelas que não foram treinadas para usar o banheiro e/ou com menos de três anos. Durante a internação hospitalar agendada de sua criança, todos os principais cuidadores elegíveis foram inicialmente abordados por um profissional da saúde designado. Quando um principal cuidador mostrou interesse, um membro da equipe de pesquisa abordou os principais cuidadores para fornecer uma explicação do estudo e, caso concordassem, foi obtido um consentimento informado, seguido do assentimento da criança. Portanto, todos os participantes abordados foram inscritos para participar e recrutados.
Coleta de dados e instrumentosUm único assistente de pesquisa entrevistou os pares de pais‐filhos de forma presencial, conclui três instrumentos como ferramentas de coleta de dados em uma sala privada no local do estudo. Vale observar que o assistente de pesquisa adotou as seguintes diretrizes de estudo para entrevistar os pares, enquanto preenchiam cada um dos formulários. Os dados foram coletados basicamente a partir de um ponto de vista dos pais e foram combinados somente com o ponto de vista da criança para problemas específicos relacionados aos hábitos da criança de ir ao banheiro, como frequência diária de micção, de que a maioria dos pais não tinha conhecimento. Os instrumentos consistiram no que segue:
Dysfunctional Voiding Scoring System (DVSS)O DVSS foi usado para identificar comportamentos de micção anormais. O DVSS consiste em dez itens: nove para avaliar os sintomas urinários e intestinais e um para avaliar os problemas sociais e familiares.8 A pontuação 6 para meninas e 9 para meninos, do DVSS, sugere que a criança sofre de comportamentos de micção anormais. A presença de comportamentos de micção anormais foi confirmada quando o participante relatou sentir um sintoma “metade do tempo” ou “quase todo o tempo” em um período de 30 dias.
Critérios de Roma III para Diagnóstico Clínico da Constipação FuncionalEsse instrumento foi usado para captar uma visão geral dos problemas intestinais da criança, em associação com o Gráfico de Bristol para Consistência de Fezes. A presença de duas ou mais respostas positivas das seis perguntas indicou constipação funcional. As perguntas incluíram: (1) duas ou menos defecações por semana; (2) pelo menos um episódio de incontinência fecal por semana; (3) histórico de retenção postural de fezes ou retenção volitiva excessiva; (4) histórico de evacuação de fezes duras ou com dor; (5) presença de massa fecal de grande dimensão no reto; e (6) histórico de fezes de grande dimensão que podem entupir o vaso sanitário.9 O gráfico de Bristol para consistência de fezes foi usado para facilitar o entendimento dos participantes sobre a consistência das fezes. Esse gráfico contém um desenho de ajuda designado para classificar as fezes em sete tipos: 1‐2 (indicativo de constipação), 3‐4 (fezes ideais) e 5‐7 (indicativo de diarreia e urgência).10
Formulário Sociodemográfico e ClínicoFormulário com base no instrumento usado em um estudo feito por Martins et al.11 e adaptado para fins deste estudo. Essa ferramenta também foi um estudo‐piloto com três famílias com OI para entendimento. O formulário incluiu perguntas relacionadas aos dados sociodemográficos, características familiares e outras informações clinicamente relevantes sobre a OI da criança. Também formam feitas perguntas adicionais relacionadas ao treino para usar o banheiro (TT) (não feitas pelo DVSS e pelos Critérios de Roma III), como o método (por abordagem com base nos pais ou na criança), a duração e as dificuldades de TT enfrentadas pelos pais no momento do TT (tabela 1).
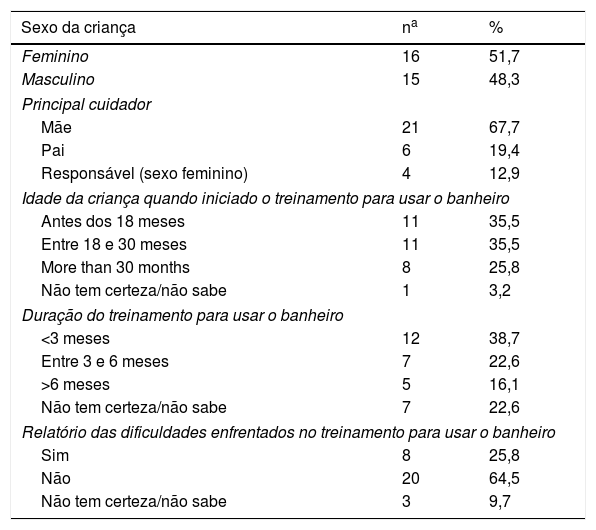
Características descritivas da amostra
| Sexo da criança | na | % |
|---|---|---|
| Feminino | 16 | 51,7 |
| Masculino | 15 | 48,3 |
| Principal cuidador | ||
| Mãe | 21 | 67,7 |
| Pai | 6 | 19,4 |
| Responsável (sexo feminino) | 4 | 12,9 |
| Idade da criança quando iniciado o treinamento para usar o banheiro | ||
| Antes dos 18 meses | 11 | 35,5 |
| Entre 18 e 30 meses | 11 | 35,5 |
| More than 30 months | 8 | 25,8 |
| Não tem certeza/não sabe | 1 | 3,2 |
| Duração do treinamento para usar o banheiro | ||
| <3 meses | 12 | 38,7 |
| Entre 3 e 6 meses | 7 | 22,6 |
| >6 meses | 5 | 16,1 |
| Não tem certeza/não sabe | 7 | 22,6 |
| Relatório das dificuldades enfrentados no treinamento para usar o banheiro | ||
| Sim | 8 | 25,8 |
| Não | 20 | 64,5 |
| Não tem certeza/não sabe | 3 | 9,7 |
As crianças com OI foram diagnosticadas com DUI caso respondessem positivamente pelos menos duas das seis perguntas dos critérios de Roma III, além de pelo menos uma pontuação total de 6 pontos no DVSS para meninas e 9 pontos para meninos, que representou os seguintes sintomas urinários: sintomas de armazenamento (aumento ou redução da frequência de micção, incontinência, urgência e noctúria), sintomas de micção (hesitação, forçar durante as evacuações, fluxo fraco e intermitência) e/ou outros sintomas (segurar, esvaziamento incompleto, dribles após micção e dor genital/no trato urinário inferior). Vale observar que nossa amostra foi composta por crianças acima de quatro anos; portanto, nossos achados estão alinhados ao uso das duas ferramentas validadas: os critérios de Roma III, que estabelecem a idade de quatro anos, e o DVSS, que adota a idade de três anos, ou, caso a criança já tenha sido treinada para usar o banheiro, conforme seus valores de corte de diagnóstico.
Análise de dadosAs análises de dados descritivas foram feitas com o SPSS (IBM SPSS Statistics for Windows, versão 19.0, Armonk, NY, EUA) com o uso de meios, frequências e percentuais para estimar a prevalência e a apresentação de sintomas urinários, intestinais e de DUI na amostra e descrevem ainda características dos participantes, como variáveis sociodemográficas (sexo da criança, idade, distância até o hospital, renda familiar anual, ordem de nascimento, número de filhos), clínicas (tipo de OI, fraturas até a data de entrevista, unidade ambulatorial ou não, dispositivos de assistência à mobilidade, pontuação Roma III e DVSS) e relacionadas ao TT (idade de início, duração, presença de dificuldades, método, características da aquisição de controle urinário e intestinal). Essas variáveis foram escolhidas com base em uma revisão da literatura, pois elas são associadas ao desenvolvimento de DUI durante a infância.11–14
ResultadosCaracterísticas da amostraTodos os possíveis participantes elegíveis foram inscritos e recrutados para participar de nosso estudo. No total, 21 mães, seis pais e quatro principais cuidadoras de 31 crianças (n=16, meninas), com média de 11,2 anos, variação entre 5‐14 anos (tabela 1). Todas essas principais cuidadoras foram as principais cuidadoras durante o tempo de treinamento para usar o banheiro. As crianças apresentaram OI tipo I (n=8), tipo III (n=12), tipo IV (n=5) ou tipo desconhecido (n=6).
O treinamento para usar o banheiro sempre começou nos primeiros 18‐30 meses de vida da criança e durou até seis meses para a maior parte das crianças (71%, n=22). Praticamente todos os pais (97%, n=30) optaram pela remoção das fraldas da criança durante o dia conforme seu método de TT preferencial. Oito pais (25,8%) encontraram desafios durante o treinamento de usar o banheiro de suas crianças (três meninas com OI tipo III (n=2) e desconhecida (n=1) e cinco meninos com OI tipo IV (n=1), tipo I (n=1), tipo III (n=1) e desconhecida (n=2)). Os desafios incluíram: (a) sinais atrasados de prontidão para continência noturna e uso do banheiro de forma independente; (b) lidar com múltiplas fraturas e constipação grave; e (c) uso de fraldas durante o período escolar, devido ao prejuízo grave da mobilidade e infraestrutura escolar ruim (ou seja, ausência de banheiros acessíveis na escola).
Prevalência de constipação funcional (Critérios Diagnósticos de Roma III)Mais da metade da amostra (n=16, 51%) relatou histórico de fezes duras ou evacuação dolorosa. Oito crianças (26%) relataram fezes de grande diâmetro que entupiram o vaso sanitário. Mais de um terço das crianças (n=12, 38%) relatou pelo menos dois dos seis sintomas para constipação funcional (tabela 2). Os sintomas intestinais foram mais prevalentes do que os sintomas do trato urinário inferior. Esse achado sugere que a constipação funcional foi uma comorbidade comum associada à OI.
Prevalência de sintomas urinários, intestinais e urinários e intestinais combinados
| Prevalência de sintomas unitários/intestinais avaliados pelo DVSS | na (%) |
|---|---|
| Incontinência urinária | 1 (3,2) |
| Diminuição da frequência de evacuações | 9 (29,0) |
| Precisa fazer força para evacuar | 9 (29,0) |
| Segura | 4 (12,9) |
| Urgência | 6 (19,4) |
| Precisar fazer força para urinar | 2 (6,4) |
| Dor ao urinar | 2 (6,4) |
| Presença de eventos estressantes | 15 (48,4) |
| Presença de sintomas sugestivos de micção anormal, medidos pelo DVSSb | 6 (19,4) |
| Prevalência de sintomas intestinais avaliados pelos critérios de ROMA IIIc | n (%) |
|---|---|
| Duas ou menos evacuações por semana | 3 (9,7) |
| Pelo menos um episódio de incontinência fecal por semana | 3 (9,7) |
| Histórico de retenção postural ou retenção voluntária | 4 (12,9) |
| Histórico de fezes duras ou evacuação dorolosa | 16 (51,6) |
| Presença de massa fecal de grande dimensão no reto | 5 (16,1) |
| Fezes de grande diâmetro que podem entupir o vaso sanitário | 8 (25,8) |
| Presença de sintomas sugestivos de constipação funcional, medidos pelos Critérios de Roma IIIc | 12 (38,7) |
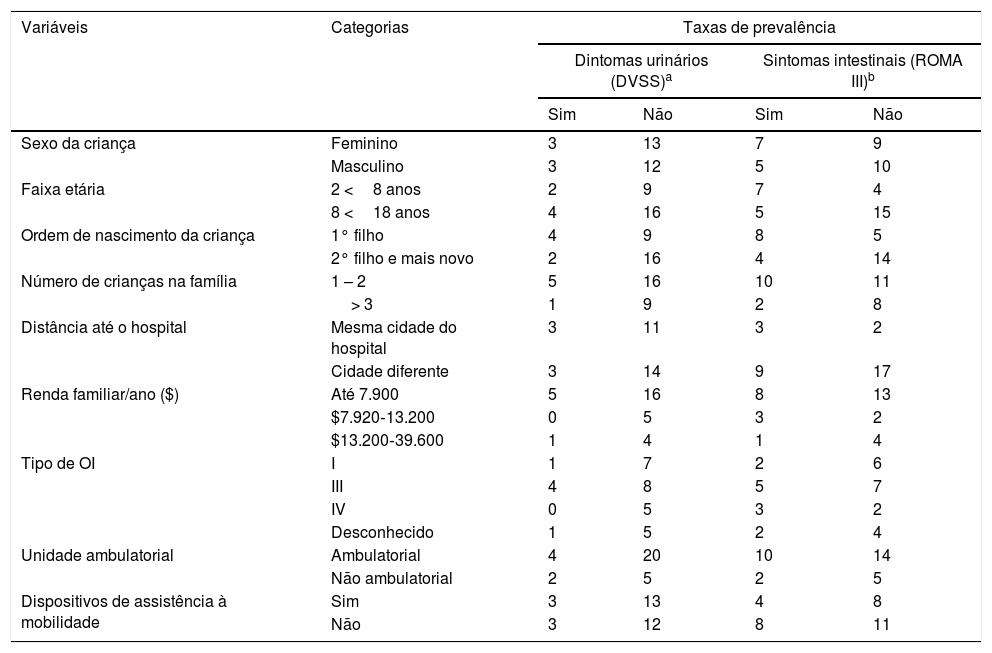
A maior parte da amostra não apresentou relatos sugestivos de sintomas do trato urinário inferior. Em nossa amostra, a média da pontuação do DVSS para meninas (n=13, 81%) foi inferior a 6 pontos e para meninos (n=12, 80%) foi inferior a 9 pontos. O relato com pontuação mais alta obtido pelo DVSS para toda a amostra foi associado à pergunta “Precisa fazer força para evacuar” para meninos (n=5, 53%) e meninas (n=4, 37%) e se essa situação aconteceu em mais da metade do tempo ou todo o tempo nos últimos 30 dias (tabela 2). A pontuação média do DVSS de todas as crianças sintomáticas foi 6 pontos (DP: 1,5), que foi considerada leve, já que ela foi muito próxima ao valor de corte de diagnóstico8 para meninas. Essas crianças relataram problemas urinários como segurar e urgência, juntamente com sintomas intestinais sugestivos de constipação funcional. A prevalência de incontinência urinária (3,2%) e fecal (9,7%) foi muito baixa em nossa amostra (tabela 2). A idade das três meninas sintomáticas variou de cinco a 14 anos e elas apresentaram OI tipo III (n=2) ou desconhecida (n=1) e pontuações do DVSS de 7 a 10. A idade dos três meninos sintomáticos variou de seis a 14 anos e eles apresentaram OI tipo I (n=1) ou III (n=2) e pontuações do DVSS que variam de 10 a 11 pontos. Os problemas intestinais e urinários foram mais comuns em pacientes com OI tipo 3, apesar de não ter sido encontrada correlação estatisticamente significativa com qualquer tipo específico de OI (tabela 3).
Características demográficas e clínicas na prevalência de sintomas urinários e intestinais
| Variáveis | Categorias | Taxas de prevalência | |||
|---|---|---|---|---|---|
| Dintomas urinários (DVSS)a | Sintomas intestinais (ROMA III)b | ||||
| Sim | Não | Sim | Não | ||
| Sexo da criança | Feminino | 3 | 13 | 7 | 9 |
| Masculino | 3 | 12 | 5 | 10 | |
| Faixa etária | 2 <8 anos | 2 | 9 | 7 | 4 |
| 8 <18 anos | 4 | 16 | 5 | 15 | |
| Ordem de nascimento da criança | 1° filho | 4 | 9 | 8 | 5 |
| 2° filho e mais novo | 2 | 16 | 4 | 14 | |
| Número de crianças na família | 1 – 2 | 5 | 16 | 10 | 11 |
| > 3 | 1 | 9 | 2 | 8 | |
| Distância até o hospital | Mesma cidade do hospital | 3 | 11 | 3 | 2 |
| Cidade diferente | 3 | 14 | 9 | 17 | |
| Renda familiar/ano ($) | Até 7.900 | 5 | 16 | 8 | 13 |
| $7.920‐13.200 | 0 | 5 | 3 | 2 | |
| $13.200‐39.600 | 1 | 4 | 1 | 4 | |
| Tipo de OI | I | 1 | 7 | 2 | 6 |
| III | 4 | 8 | 5 | 7 | |
| IV | 0 | 5 | 3 | 2 | |
| Desconhecido | 1 | 5 | 2 | 4 | |
| Unidade ambulatorial | Ambulatorial | 4 | 20 | 10 | 14 |
| Não ambulatorial | 2 | 5 | 2 | 5 | |
| Dispositivos de assistência à mobilidade | Sim | 3 | 13 | 4 | 8 |
| Não | 3 | 12 | 8 | 11 | |
Nossos achados mostram que a prevalência de constipação funcional (38,7%) foi maior em comparação com a população pediátrica geral, considerou‐se que a prevalência global de constipação funcional pediátrica foi estimada entre 0,3% e 29,6%.15 Com relação às taxas de prevalência, a prevalência de sintomas urinários em crianças com constipação funcional varia de 37% a 64%16 e nosso estudo mostrou que as crianças com OI apresentam prevalência inferior de 19,4% para co‐ocorrência de sintomas urinários e intestinais. Além disso, nosso estudo mostrou que as crianças com OI não relataram sintomas urinários isolados. A prevalência relatada de incontinência urinária (3,2%) e fecal (9,7%) foi menor em crianças com OI, em comparação com crianças com deficiências neurológicas (38% com incontinência urinária e 19% com incontinência fecal),17 bem como com dificuldades intelectuais (39,2% com incontinência urinária e fecal durante o dia).18 Apesar de nosso estudo ter mostrado menores taxas de prevalência de incontinência urinária e fecal em crianças com OI, a prevalência de constipação funcional foi maior em comparação com as crianças saudáveis. Por exemplo, um estudo de base populacional australiano com crianças em idade escolar constatou as seguintes taxas gerais de prevalência: 16,9% de incontinência urinária durante o dia, 9,4% de constipação e 21% de incontinência fecal/encoprese.19
Em crianças cronicamente doentes, qualquer prejuízo à mobilidade é considerado um fator de risco potencial para TT malsucedida e incontinência posterior.20,21 Em nosso estudo, 35% (n=11) famílias que começaram o TT após os 18 meses relataram a presença de dificuldades com relação a isso. Esse achado destaca o fato de que algumas crianças podem sofrer de micção disfuncional e apresentar sintomas como micção ocasional, constipação e infecções do trato urinário antes de iniciar o TT.22 De acordo com Hodges et al.,22 comportamentos anormais de evacuação podem ser associados à idade de início do TT e a presença de constipação. Como a constipação também leva a TT demorado e dificultoso, Hodges et al.22 propuseram que foi essa combinação de fatores que levou à DUI. Em nosso estudo, 26% (n=8) dos pais que relataram enfrentar dificuldades com o TT de seu filho relataram a presença de constipação grave e múltiplas fraturas como os principais motivos para TT malsucedido. Nossos achados estão alinhados com o trabalho de Hodges et al. e mostram que a constipação pode contribuir para o desenvolvimento de DUI mais tarde na vida, e não somente na infância, quando o TT é iniciado.
Além disso, a constipação geralmente é associada a dificuldades neurológicas e fatores de confusão como imobilidade, bem como dor, pelo fato de a criança viver com deficiência física.23 No caso de crianças com OI, os motivos subjacentes para constipação estão relacionados a prejuízos à mobilidade, deformidades ósseas, transpiração excessiva e efeitos colaterais associados ao tratamento com bifosfonato.24 Além disso, as fraturas podem levar a remodelação óssea e estreitamento pélvico, esse associado a protrusão acetabular em até dois terços dos adultos com OI tipo III.25 Sabe‐se que esses adultos com OI sofrem de constipação crônica e dor abdominal.25 Recentemente, a OI Foundation identificou condições de saúde subestimadas em adultos com OI e 65‐97% (n=623‐930 de 959) dos entrevistados relataram o “sistema do trato urinário” ou “gastrointestinal” como os sistemas de órgãos que levaram ao impacto negativo mais significativo sobre sua qualidade de vida.26 Adicionalmente, os problemas gastrointestinais são citados entre as principais causas de mortalidade em indivíduos com OI.7 Assim, a deteção precoce de problemas intestinais e o encaminhamento oportuno para um especialista gástrico é essencial para evitar esses sintomas no futuro.27
Apesar de nosso estudo ser o primeiro a estimar a prevalência e a apresentação de sintomas urinários, intestinais e de DUI em uma amostra de crianças com OI, nossa pesquisa tem algumas limitações. Primeiro, nossos achados não exploraram o papel dos fatores psicossociais, como eventos de vida estressantes, que comprovadamente contribuem para os transtornos de evacuação anormal em crianças.28 Talvez, a presença de sintomas de DUI pode ter um maior impacto sobre as vidas das crianças que sua fragilidade óssea e os prejuízos à mobilidade em si, mais precisamente devido ao estigma associado.29,30 Adicionalmente, devido a seu pequeno tamanho da amostra e seu modelo descritivo, nossos achados devem ser interpretados com cautela. Há um risco de viés de seleção, pois este estudo foi feito em uma única instituição terciária. Há também um risco de viés de memória, pois os dados coletados dependeram da precisão da memória dos participantes com relação a eventos anteriores e isso pode ser considerável para os pais de crianças mais velhas.
Em nosso conhecimento, este é o primeiro estudo a investigar a prevalência de DUI em crianças com OI. Em nossa amostra, não houve relato de problemas urinários isolados; contudo, 38,7% (n=12) relataram sintomas intestinais e 19% (n=6) uma combinação de problemas urinários (como segurar e urgência) e sintomas intestinais (como fezes duras ou evacuações dolorosas e fezes de grande diâmetro).
Considerando a variabilidade nas necessidades e nos resultados relacionados ao controle urinário e intestinal de crianças com OI, os médicos devem monitorar os comportamentos de continência e evacuação anormais nessas crianças, mesmo antes ou assim que o TT é iniciado. Vale observar que os principais motivos para TT malsucedido em crianças com OI, relatados pelos cuidadores neste estudo, foram constipação grave e prejuízos à mobilidade associados a múltiplas faturas.
Portanto, é preciso aumentar a conscientização sobre a ocorrência dos sintomas de DUI, principalmente constipação, em crianças com OI. Considerando o maior conhecimento sobre as complicações dos sintomas de DUI não tratados em indivíduos com OI, as intervenções conservadoras, inclusive mudanças no estilo de vida e terapias comportamentais, não foram examinadas especificamente em crianças com OI que sofrem de DUI e representam uma oportunidade ideal para fornecer alívio e melhor qualidade de vida. Pesquisas adicionais também devem explorar as perspectivas de crianças com OI e de seus cuidadores para obter um entendimento das crenças e comportamentos comuns associados ao tratamento urinário e intestinal como os principais motivadores de busca de tratamento, bem como o impacto desses sintomas sobre sua qualidade de vida.
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
Como citar este artigo: Martins G, Siedlikowski M, Coelho AK, Rauch F, Tsimicalis A. Bladder and bowel symptoms experienced by children with osteogenesis imperfecta. J Pediatr (Rio J). 2020;96:472–8.