To describe the association between sleep duration and weight–height development in children and adolescents.
Source of dataA non‐systematic search in the MEDLINE database was performed using the terms anthropometry, body composition, overweight, obesity, body mass index, growth, length, short stature, sleep, children, and infants and adolescents, limited to the last 5 years. The references cited in the revised articles were also reviewed, when relevant.
Synthesis of dataSleep disorders are prevalent in the pediatric population. Among them, insomnia, which leads to a reduction in total sleep time, is the most prevalent disorder. Evidence found in the current literature allows the conclusion that sleep time reduction has a role in the current pandemic of overweight and obesity. Studies associating sleep deprivation and deficit in height growth are still insufficient.
ConclusionsThe association between shorter sleep duration and risk of overweight and obesity is well established for all pediatric age groups. However, more evidence is needed to establish an association between insufficient sleep duration and height growth deficit. Pediatricians should include the encouragement of healthy sleep habits in their routine guidelines as an adjuvant in the prevention and management of excess weight.
O objetivo deste artigo é descrever a associac¸ão entre a durac¸ão de sono e o desenvolvimento pondero‐estatural entre crianc¸as e adolescentes.
Fontes de dadosFoi realizada uma busca não‐sistemática na base de dados MEDLINE utilizando os termos antropometria, composic¸ão corporal, sobrepeso, obesidade, índice de massa corporal, crescimento, comprimento, baixa estatura, sono, crianc¸as, lactentes e adolescentes, limitadas aos últimos cinco anos. As referências citadas nos artigos revisados também foram, conforme relevância, revisados.
Síntese dos dadosDistúrbios do sono são prevalentes na população pediátrica. Dentre eles, a insônia, que cursa com redução do tempo total de sono, é a mais prevalente. Evidências presentes na literatura atual permitem apontar que a redução do tempo de sono tem um papel na pandemia atual de sobrepeso e obesidade. Os estudos que associam a privação de sono com déficit no crescimento estatural ainda são insuficientes.
ConclusõesA associação entre menor duração de sono e risco para sobrepeso e obesidade está bem estabelecida para todas as faixas etárias da pediatria. Entretanto, maiores evidências são necessárias para que se possa estabelecer uma associação entre duração insuficiente de sono e déficit no crescimento estatural. O médico pediatra deve incluir nas suas orientações de rotina o estímulo a hábitos de sono saudáveis como coadjuvante na prevenção e manejo do excesso de peso.
Distúrbios do sono são prevalentes na população, podem acometer até 30% dos indivíduos entre a infância e a adolescência, estão associados, conforme sua duração e gravidade, a alterações do comportamento, humor, atenção e desempenho escolar.1
O sono é um estado fisiológico que exerce importante função homeostática. Apesar de clinicamente apresentar‐se como uma redução da interação com o ambiente e inatividade, fisiologicamente representa um período de intensa atividade, atua na reparação tecidual, consolidação da memória e crescimento somático.2
Uma série de fatores endocrinológicos tem liberação associada ao ritmo circadiano, oscila sua atividade e concentração conforme o horário e o estado de vigília ou sono do indivíduo.3 Distúrbios do sono, sobretudo a insônia, que cursa com duração insuficiente de sono, podem influenciar a manutenção do equilíbrio homeostático e culminar com efeitos deletérios sobre o funcionamento do organismo.
Esta revisão objetiva descrever a associação entre a redução da duração do sono na infância e na adolescência e sua associação a alterações de peso e crescimento estatural.
Duração e arquitetura do sono normais na infância e adolescênciaA arquitetura do sono sofre modificações significativas no decorrer da infância. No recém‐nascido, o sono ocupa ao redor de dois terços das 24 horas, é interrompido por necessidades alimentares e desconforto. Além disso, o sono inicia pela fase ativa (precursora do sono de movimentos rápidos dos olhos, ou sono REM), essa é a fase predominante. No decorrer do primeiro ano de vida, ocorre gradativa consolidação do ritmo circadiano, com concentração do sono no período noturno a partir dos seis meses, manutenção de 1‐2 períodos de sono diurno e consequente redução do tempo total de sono nas 24 horas. Dessa maneira, enquanto um recém‐nascido dorme em média entre 14 e 17 horas por dia, um lactente de 12 meses passa, em média, entre 11 e 14 horas em sono, o qual inicia pela fase não REM (NREM), que passa a predominar na primeira metade da noite, assim como a ocupar a maior parte do período total de sono. Ao longo da infância até a fase da adolescência, a duração recomendada de sono segue em declínio, com supressão da necessidade de sono diurno ao redor dos cinco anos.2
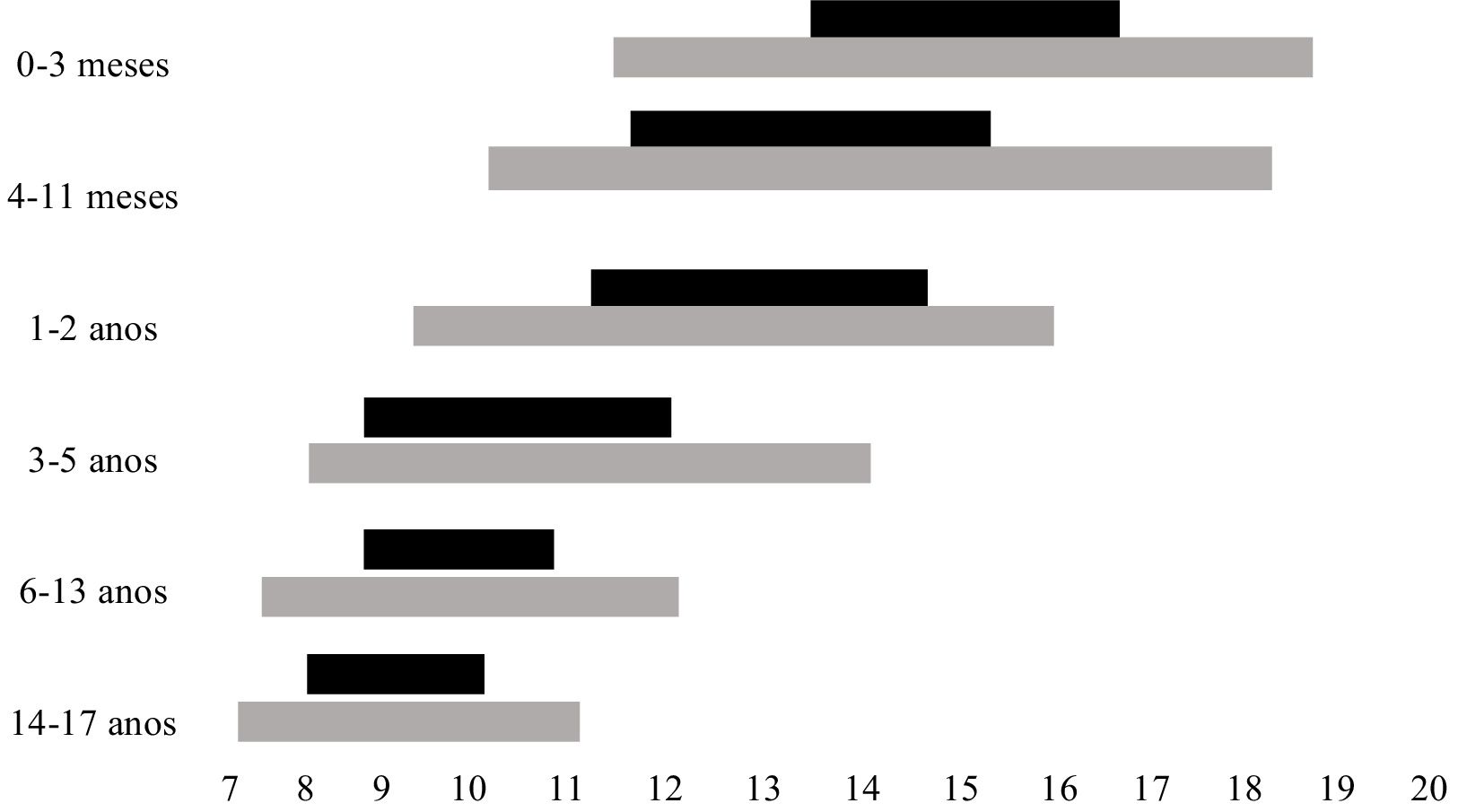
Apesar de o melhor parâmetro para se definir a necessidade ideal de sono, em termos individuais, ser a duração de sono, que permite ao indivíduo exercer plenamente suas atividades diurnas, um consenso, baseado na literatura atual, aponta as recomendações gerais, em média, e os intervalos que podem ser considerados normais para cada faixa etária.4 As recomendações da duração de sono por faixa etária, assim como as variações aceitas como possivelmente normais, encontram‐se na figura 1.
Duração recomendada de sono, em média (
) conforme a faixa etária, e intervalos que podem ser considerados normais (), conforme variações individuais.Adaptado de Hirshkowitz et al.4
A Academia Americana de Medicina do Sono classifica os distúrbios do sono em sete categorias: insônia, distúrbios respiratórios do sono, hipersonolência de origem central, distúrbios do ritmo circadiano, distúrbios do movimento durante o sono e outros distúrbios do sono.5 Na infância e adolescência, a insônia é o distúrbio mais prevalente, acomete até 30% dos indivíduos nessa faixa etária.6 A insônia é definida como uma dificuldade de iniciar ou manter o sono, despertar mais cedo do que o desejado, resistência para iniciar o sono ou dificuldade para iniciar o sono sem intervenção externa (pais ou cuidadores), num um ambiente propício para o sono, ou seja, sem exposição a televisores, smartphones ou tablets. A frequência de luz emitida por esses aparelhos afeta a liberação do hormônio melatonina, responsável pela regulação do ciclo circadiano, consequentemente reduz a sonolência e retarda o início do sono.7
Quando os sintomas acima encontram‐se presentes por ao menos três dias por semana durante ao menos três meses, a insônia é classificada como crônica. Para o diagnóstico de insônia, a criança/adolescente ou seu cuidador deve apresenta prejuízos diurnos relacionados com a redução do tempo de sono, sob a forma de sonolência, fadiga, queda do desempenho acadêmico, ocupacional e/ou intelectual ou mesmo alterações do humor ou comportamento.5
Na infância, predomina a insônia de causa comportamental, representada por dois subtipos.8 O primeiro caracteriza a insônia por associações inadequadas, na qual a criança depende de um estímulo, objeto ou ambiente para iniciar ou retomar o sono. Assim, uma criança que necessita, por exemplo, da presença materna, ser embalada ou alimentada para iniciar o sono, irá necessitar desse mesmo contexto para retomar o sono no momento em que despertar durante a noite. O segundo é representado pela insônia pela falta de estabelecimento de limites. Nesse quadro, que predomina entre pré‐escolares e escolares, ocorre a recusa, por parte da criança, em ir para a cama, ou demandas recorrentes para ingesta de líquidos ou idas ao banheiro no horário de deitar, evita‐se ir para a cama. Nesse subtipo, predomina o retardo em iniciar o sono, porém não necessariamente maior número de despertares noturnos. Casos mistos, com a presença de sintomas comportamentais e secundários ao não estabelecimento de limites, podem ocorrer.
Na adolescência, os distúrbios do ritmo circadiano, especialmente o atraso de fase, são importantes fatores que contribuem para o desenvolvimento de insônia.6,8 Indivíduos com atraso de fase tendem a retardar o horário de início do sono, usualmente em mais de duas horas além do desejado e esperado para que cumpra seus compromissos sociais.9 Como consequência, ocorre dificuldade de despertar na manhã seguinte, associada a sintomas comportamentais com hipersonolência diurna, distúrbios da atenção e do comportamento. O atraso de fase pode acometer até 16% da população adolescente, está associado a modificações hormonais inerentes à puberdade, somadas a pressão social e higiene do sono inadequada (irregularidade do início do sono entre os dias da semana e fins de semana, acesso a mídias eletrônicas na proximidade com o horário do sono, uso de substâncias excitantes lícitas ou ilícitas ou consumo de bebidas cafeinadas).10
Frente à constatação de um quadro de insônia, deve‐se buscar o diagnóstico diferencial com doenças orgânicas.11 Essa suspeição é particularmente importante entre lactentes, tendo em vista que, nessa faixa etária, a doença do refluxo gastroesofágico e as alergias alimentares com frequência se associam à insônia e a distúrbios respiratórios do sono, podem esses representar os sintomas cardinais das doenças. Nesses casos, um quadro orgânico pode associar‐se à insônia comportamental, pois os sintomas da doença de base podem favorecer a adesão de associações negativas na hora do sono por parte dos cuidadores.11
Entre as infecções agudas em lactentes, a otite média aguda deve ser considerada como diagnóstico. Apesar de distúrbios respiratórios do sono, com a síndrome da apneia/hipopneia do sono (SAOS), serem mais comuns entre escolares e adolescentes, esse diagnóstico também não deve ser ignorado como uma possibilidade entre crianças menores e lactentes.
A tabela 1 contém os principais diagnósticos a serem excluídos frente a um paciente na faixa etária da infância a adolescência com queixa relacionada à insônia.
Ciclo metabólico e sonoO relógio circadiano em humanos, assim como entre outros mamíferos, segue um período de aproximadamente 24 horas de duração.12 Seu marcapasso principal encontra‐se nos neurônios do núcleo supraquiasmático, localizado no hipotálamo.
O marcapasso circadiano é influenciado por fatores intrínsecos ou extrínsecos ao organismo, dentre os quais o mais potente é a luz. Outros fatores que servem como reguladores do ritmo endógeno são a disponibilidade de alimentos, compromissos e interação sociais.12 Em condições normais, eventos comportamentais e fisiológicos, como mudanças na temperatura corporal, fases do sono ou secreção hormonal ocorrem em horários regulares no transcorrer dos dias, permitem uma sincronização dos ritmos circadianos entre dia e noite e a manutenção da homeostase.13,14
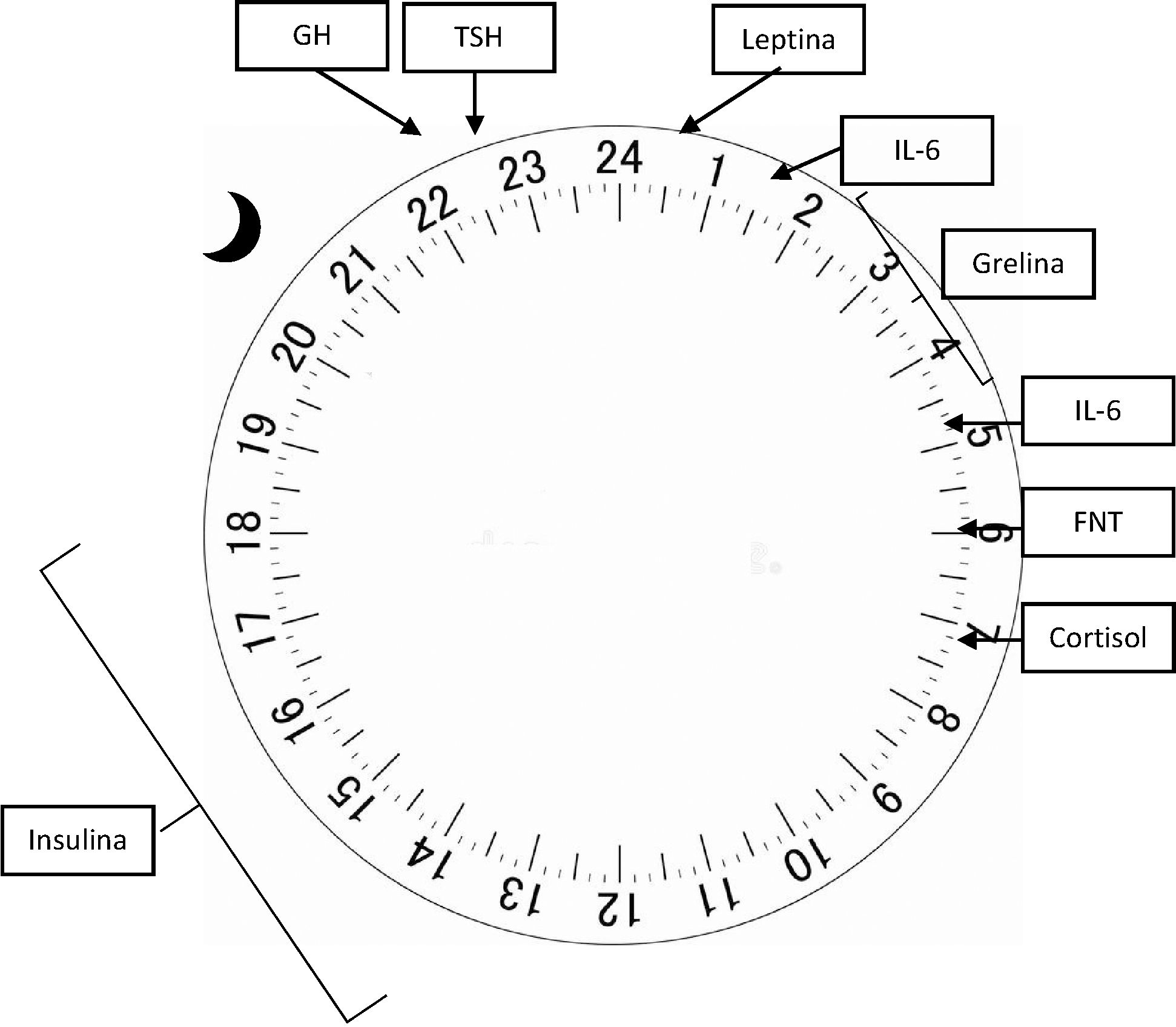
A concentração de vários hormônios varia no decorrer das 24 horas no homem, assim como entre outros mamíferos, e sua regulação sofre influência tanto do sono quanto da atividade.12 O hormônio adrenocorticotrópico (ACTH) é liberado em pulsos no transcorrer do dia, atinge seu pico antes do despertar, concomitante pico de cortisol ocorre no início da manhã e tem seu nadir ao redor das 3 horas da madrugada. A elevação do cortisol atua na sensibilidade à insulina, a qual tem seu pico entre as 12 e 18 horas, e nadir entre meia‐noite e seis da manhã, e que perifericamente diminui a glicose sanguínea e estimula o apetite.14 Tanto o hormônio do crescimento (GH) quanto o tireoestimulante (TSH) têm suas concentrações plasmáticas aumentadas no início do sono, atingem sua concentração máxima duas horas mais tarde e se reduzem nas duas horas que antecedem o despertar.15 Em termos eletrofisiológicos, evidências sugerem que a densidade de atividade de ondas lentas que ocorrem durante o sono NREM esteja intimamente relacionada com a liberação de GH e TSH, enquanto que o sono REM esteja associado à liberação de cortisol.16
Hormônios responsáveis pela regulação do apetite também são influenciados pelo ritmo circadiano. A leptina, secretada pelo tecido adiposo de maneira pulsátil, tem seus níveis elevados após as refeições e no período noturno, enquanto a grelina, produzida no estômago, eleva‐se durante o jejum e o sono.16 Ambas atuam no núcleo arqueado do hipotálamo, onde se acredita localizar‐se o núcleo do apetite. Nele, a leptina prolonga a resposta pós‐prandial à glicose e reduz o apetite e a grelina, em sua forma acetilada (ativa), atua na liberação do GH, no aumento do apetite e na promoção do esvaziamento gástrico. Os neuropeptídios hipotalâmicos estimuladores do apetite orexina A e B têm sua liberação estimulada pela grelina e inibido pela leptina e glicose.14
O sistema nervoso central e o sistema imune influenciam‐se mutuamente. Dessa forma, alterações do sono favorecem modificações imunológicas e a exposição do organismo a infecções, assim como a resposta imunológica também pode induzir modificações no sono.15 As interleucinas 1 e 6, assim como o fator de necrose tumoral, apresentam uma liberação circadiana. A interleucina 1 (IL‐1) diminui durante a noite até um nadir ao redor das 8 horas da manhã, a interleucina 6 (IL‐6) atinge seu pico as 2 e às 5 horas da manhã, enquanto o pico de liberação do fator de necrose tumoral (FNT) ocorre ao redor das 6 horas da manhã, com nadir em torno das 3 horas da tarde. Tanto as interleucinas quanto o fator de necrose tumoral estimulam a secreção de cortisol, o qual, por sua vez, atuará sobre a manutenção ou o ganho de peso, com seu pico durante a noite e nadir ao despertar. A privação de sono aumenta a liberação dessas citocinas e do fator de necrose tumoral. Esses também se encontram aumentados entre pacientes com síndrome da apneia/hiponeia obstrutiva do sono.15
A figura 2 contém os picos de liberação fisiológicos dos diversos fatores citados.
Duração de sono e sobrepeso ou obesidadeO sobrepeso e a obesidade são considerados pandemias relacionadas ao estilo de vida moderno, afetam mais de 107 milhões de crianças no mundo, conforme levantamento feito com dados até 2015.17 Apesar de o sedentarismo e a alimentação rica em alimentos processados serem reconhecidos como os principais determinantes do progressivo ganho de peso observado na população global, outra característica comum à maior parte das sociedades modernas é a progressiva redução no tempo total de sono observada desde a infância.18 Um estudo europeu que observou as características do sono obtidas entre as décadas de 1970 e 1990 em coortes de base populacional conduzidas na Suíça demonstrou que a redução no tempo total de sono nas últimas décadas é observada a partir dos primeiros seis meses de vida.19 Naquelas populações, a redução do tempo total de sono parece estar relacionada a horários mais tardios de início de sono combinados a um horário de despertar praticamente inalterado no transcorrer das décadas.
A associação entre a duração insuficiente de sono e o aumento de peso tem sido objeto de estudo em anos recentes, inicialmente entre a população adulta e, mais recentemente, estendeu‐se para as faixas etárias da adolescência, escolar e pré‐escolar. A maior parte das evidências sugere uma associação positiva entre a privação de sono e o risco de sobrepeso e/ou obesidade em todas as faixas etárias estudadas.20 A mais recente metanálise publicada, que incluiu dados de mais de 55.000 crianças até 16 anos encontrou que os participantes com menor duração de sono apresentavam probabilidade 76% maior de sobrepeso/obesidade em relação aos com maior duração de sono, além de maior ganho de índice de massa corporal (IMC) anual.21 Por outro lado, um aumento de uma hora no total de sono diário representou uma redução no risco de sobrepeso ou obesidade em 21%.
Em pré‐adolescentes acompanhados durante três anos, a duração de sono inferior a 10,5 horas por dia associou‐se a um risco de sobrepeso 55% maior em relação aos que dormiam menos de 11 horas.22 De maneira semelhante, um estudo que seguiu mais de 900 crianças dos sete a 12 anos encontrou um aumento do índice de massa corporal (IMC) com a redução do tempo total de sono, de forma que a diferença de IMC no fim do acompanhamento, entre as crianças que dormiam persistentemente menos durante o período de estudo, era em média de 1 ponto em comparação com as crianças que dormiam mais e de maneira consistente no transcorrer do acompanhamento.23 Entre crianças em idade escolar (8 a 10 anos) cujo sono foi avaliado por meio de dados objetivos (actigrafia), a duração de sono inferior a 10 horas se associou a um risco duas vezes maior de sobrepeso.24
A variabilidade entre a duração de sono nos dias de semana em comparação com os fins de semana também se mostrou um fator de risco para sobrepeso/obesidade. Um estudo americano com crianças entre 4 a 10 anos que usou método domiciliar objetivo de avaliação do sono encontrou que a duração do sono nos fins de semana era mais variável entre crianças obesas quando comparadas com as eutróficas ou com sobrepeso. Nesse mesmo estudo, crianças que apresentavam variações importantes na duração de sono entre dias úteis e fins de semana ou aquelas que dormiam pouco todas as noites da semana apresentavam maior risco de alterações nos níveis de insulina plasmática e colesterol LDL.25
O maior risco para ganho de peso entre crianças com menor duração de sono parece estar presente muito precocemente, mesmo na idade pré‐escolar. Um estudo longitudinal brasileiro encontrou que a duração de sono inferior a 10 horas por dia em algum momento entre um e quatro anos associou‐se a um risco mais de 30% maior de sobrepeso ou obesidade aos quatro anos.26 Resultados semelhantes foram encontrados em estudos em países desenvolvidos, um dos quais, que acompanhou crianças dos seis meses aos sete anos, concluiu que quanto maior a exposição a períodos de sono insuficiente no transcorrer do período de acompanhamento, maior era o risco de sobrepeso/obesidade aos sete anos.27 Menor duração de sono ainda mais precocemente, aos dois meses após o nascimento, também foi associado a maior risco de sobrepeso seis anos mais tarde.20
Duração de sono e crescimento estaturalO crescimento longitudinal na infância é influenciado por fatores genéticos e ambientais, mediados por fatores metabólicos via GH. A baixa estatura aos dois anos de vida foi associada a um maior risco de doenças crônicas, menor escolaridade e renda na vida adulta.28 Apesar disso, somada à relação da liberação de GH com o sono, a associação entre alterações dos padrões de sono e crescimento estatural foi, até o momento, pouco explorada na literatura.
Os estudos desenvolvidos até o momento apresentam resultados conflitantes; no entanto, avaliam populações heterogêneas em termos tanto de faixa etária e etnia – dois fatores associados tanto aos padrões de sono quanto às medidas antropométricas –, assim como em relação à definição usada para alterações do padrão de sono.29
Um estudo longitudinal feito em Singapura com cerca de 900 crianças encontrou uma associação positiva entre menor duração de sono aos três meses (12 horas por dia ou menos), a uma menor estatura aos 24 meses, de maneira similar ao observado em uma coorte americana composta por 23 pré‐escolares, acompanhadas durante quatro a 17 meses.30,31 Neste estudo, uma maior duração de sono noturno, assim como de episódios diurnos de sono, associou‐se a maior crescimento estatural.31 Na coorte de Jenni et al., no entanto, que acompanhou cerca de 300 crianças entre um e 10 anos a cada seis meses entre 12 e 24 meses e, após, anualmente, não encontrou, em qualquer período avaliado, uma associação entre a duração do sono e crescimento longitudinal.32 Entre crianças de 5 a 11 anos nascidas no Reino Unido, encontrou‐se uma associação negativa entre duração de sono e altura.33
Entre estudos que avaliaram indivíduos entre a pré‐adolescência e adolescência, um deles, conduzido na China, observou que a diferença de uma hora na duração habitual de sono (menor do que nove horas ou 10 horas ou mais) entre 143 crianças entre 10 e 11 anos, associou‐se a maior crescimento estatural.34 A duração de sono, no entanto, não se associou a diferenças entre velocidade de crescimento no período de um ano entre adolescentes entre 12 e 16 anos.35 É importante ressaltar que, neste estudo, a altura somente foi objetivamente aferida em um dos momentos, foi referida pelo adolescente para a consideração da altura inicial.
DiscussãoO sono desempenha um papel crucial na homeostase do organismo. Sua relação com o desenvolvimento pondero‐estatural na infância e adolescência, especialmente na sua associação com o ganho de peso, tem sido tema de marcado interesse. A maior parte da evidência disponível fala a favor de uma influência da quantidade insuficiente de sono sobre o ganho de peso. A metanálise desenvolvida por Chen et al. encontrou um risco agregado na faixa até 18 anos de 58% maior de sobrepeso ou obesidade entre os participantes com menor duração de sono. Ainda, entre os indivíduos no maior extremo de curta duração de sono, o risco agregado era 92% maior.36
Estima‐se que a privação de sono atue diretamente sobre o risco de sobrepeso/obesidade através do seu papel sobre a ativação simpática e aumento de catecolaminas, elevação do cortisol por ativação do eixo hipotálamo‐hipófise‐adrenal e aumento de interleucinas e do fator de necrose tumoral através de ativação da cascata inflamatória. Por conseguinte, ocorre aumento da resistência à insulina e disfunção das células β pancreáticas, o que favorece a tolerância à glicose, o ganho de peso e o desenvolvimento de diabetes do tipo 2.37 Outro mecanismo pelo qual a privação do sono poderia associar‐se ao ganho de peso seria através da regulação do apetite, provavelmente mediado por aumento dos níveis de grelina e redução da leptina.20 Estudos feitos em populações adultas submetidas a privações agudas e intensas de sono fornecem a maior parte das evidências referentes às modificações metabólicas relacionadas à redução do tempo de sono. Um estudo, que cursou com privação total de sono em 24 horas entre homens eutróficos, encontrou, no dia seguinte, redução significativa do gasto energético no dia seguinte, elevação dos níveis plasmáticos de grelina durante a manhã, assim como elevação dos níveis plasmáticos de tireotropina, cortisol e norepinefrina.38 Elevações dos níveis de IL‐6 e FNT também já foram evidenciadas após privação parcial de sono entre adultos.39 Todavia, o efeito da privação de sono, especialmente privações moderadas do tempo ideal de sono, pode não ser imediato. No estudo de Brondel et al. a privação de quatro horas de sono em uma noite levou ao aumento da ingesta somente 36 horas mais tarde e, no estudo de St‐Onge et al., cinco dias após a privação de sono.40,41 Na faixa etária pediátrica demonstrou‐se, em avaliação longitudinal, a associação entre menor duração de sono e maior ingesta calórica entre pré‐escolares.42
Poucos estudos avaliaram o efeito de intervenções com vistas ao efeito do aumento do tempo de sono sobre a perda ou manutenção do peso ou sobre o crescimento estatural. Uma intervenção feita com mães de lactentes na segunda semana de vida, baseada em higiene do sono, alimentação e regulação emocional, e reforçada periodicamente até 40 semanas pós‐nascimento, encontrou menor risco de sobrepeso com um ano de idade no grupo que sofreu a intervenção.43 No entanto, não há referência à duração de sono entre os grupos no momento da avaliação do desfecho e, como as intervenções também se deram sobre outras questões comportamentais (inclusive alimentares), não se pode afirmar que o menor ganho de peso deveu‐se à intervenção sobre o sono. Outro estudo que avaliou o efeito de uma intervenção sobre a duração de sono, exposição a mídias televisivas e alimentação, desenvolvido com crianças de dois a cinco anos advindas de famílias de baixa renda de um país desenvolvido, encontrou um aumento da duração de sono em quase uma hora por dia, redução do tempo de televisão nos fins de semana e de 0,4 ponto no IMC seis meses mais tarde.44 Diferentemente, a intervenção sobre o sono feita por Wake et al. em crianças com sete meses não encontrou associação com sobrepeso seis anos mais tarde.45 Na intervenção feita por Hart et al., crianças entre oito e 11 anos foram avaliadas através de actigrafia.46 Na primeira semana, o sono foi avaliado no seu padrão habitual, seguido de uma semana de sono 1,5 hora a mais ou a menos, e, na terceira semana, foi feita a troca entre os grupos em relação à restrição ou ao aumento da duração de sono habitual. Na semana de restrição de sono, os participantes apresentaram maior aporte calórico e ganho de, em média, 0,22 quilograma de peso.
Estudos que avaliaram o possível papel do sono sobre o crescimento estatural apresentam delineamento observacional e seus resultados sugerem uma associação positiva entre maior duração de sono e altura. No estudo de Lampl et al., a probabilidade de crescimento episódico, o conhecido “estirão”, aumentava em 20% para cada hora adicional de sono e 43% para cada episódio diurno de sono, em crianças acompanhadas dos quatro aos 17 meses.31 Outro estudo, conduzido na China, que incluiu crianças entre 10 e 11 anos com IMC abaixo do percentil 15, encontrou que as crianças com maior duração de sono eram mais altas.34 Um resultado interessante do manuscrito é a associação encontrada entre maior duração de sono e maior IMC, sugeriu que o sono pode ter um papel regulador em situações tanto de sobrepeso quanto de peso insuficiente. Esse resultado se assemelha ao encontrado em um estudo longitudinal que acompanhou 10.000 adolescentes entre 16 e 19 anos.47 Nesse estudo, tanto os adolescentes com obesidade ou sobrepeso quanto os com baixo peso dormiam menos do que os eutróficos, a menor duração média de sono foi encontrada entre os com baixo peso. Os autores sugerem como possível mecanismo de associação em um contexto de baixa ingesta calórica a elevação de hormônios que favorecem a vigília, tais como as orexinas.
As mais recentes recomendações de organismos que estudam fatores a favor da prevenção e manejo da obesidade passaram a incluir o aprimoramento da qualidade e duração do sono na infância como medida associada a modificações dietéticas e de atividade física.48‐50
ConclusãoA associação entre menor duração de sono e risco para sobrepeso e obesidade está bem estabelecida para todas as faixas etárias da pediatria. Entretanto, maiores evidências são necessárias para que se possa estabelecer uma associação entre duração insuficiente de sono e déficit no crescimento estatural.
O médico pediatra deve incluir nas suas orientações de rotina o estímulo a hábitos de sono saudáveis como coadjuvante na prevenção e manejo do excesso de peso.
FinanciamentoMLN é pesquisadora PQ do Conselho Nacional de Desenvolvimento Científico e Tecnológico (CNPq).
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
Como citar este artigo: El Halal CS, Nunes ML. Sleep and weight‐height development. J Pediatr (Rio J). 2019;95:S2–S9.