To compare the use of analgesia versus neonatologists’ perception regarding analgesic use in painful procedures in the years 2001, 2006, and 2011.
MethodsThis was a prospective cohort study of all newborns admitted to four university neonatal intensive care units during one month in 2001, 2006, and 2011. The frequency of analgesic prescription for painful procedures was evaluated. Of the 202 neonatologists, 188 answered a questionnaire giving their opinion on the intensity of pain during lumbar puncture, tracheal intubation, mechanical ventilation, and post‐operative period using a 10‐cm visual analogic scale (VAS; pain > 3cm).
ResultsFor lumbar puncture, 12% (2001), 43% (2006), and 36% (2011) were performed using analgesia. Among the neonatologists, 40% to 50% reported VAS > 3 for lumbar puncture in all study periods. For intubation, 30% received analgesia in the study periods, and 35% (2001), 55% (2006), and 73% (2011) of the neonatologists reported VAS > 3 and would prescribe analgesia for this procedure. As for mechanical ventilation, 45% (2001), 64% (2006), and 48% (2011) of patient‐days were under analgesia; 56% (2001), 57% (2006), and 26% (2011) of neonatologists reported VAS > 3 and said they would use analgesia during MV. For the first three post‐operative days, 37% (2001), 78% (2006), and 89% (2011) of patients received analgesia and more than 90% of neonatologists reported VAS > 3 for major surgeries.
ConclusionsDespite an increase in the medical perception of neonatal pain and in analgesic use during painful procedures, the gap between clinical practice and neonatologist perception of analgesia need did not change during the ten‐year period.
Confrontar o uso de analgesia versus a percepção de neonatologistas quanto ao emprego de analgésicos para procedimentos dolorosos em 2001, 2006 e 2011.
MétodosCoorte prospectiva de todos recém‐nascidos internados em quatro unidades universitárias. Avaliou‐se a frequência do emprego de analgésicos para procedimentos dolorosos por um mês dos anos de estudo. Dos 202 neonatologistas atuantes nas unidades nos três períodos, 188 assinalaram em escala analógica visual de 10cm (dor >3cm) a intensidade da dor sentida pelo recém‐nascido na punção lombar, intubação traqueal, ventilação mecânica e no pós‐operatório.
ResultadosPara punção lombar, 12%, 43% e 36% foram feitas com analgesia em 2001, 2006 e 2011 e 40‐50% dos neonatologistas referiam indicar analgésicos na punção lombar nos três períodos. Na intubação, 30% foram feitas sob analgesia nos três períodos e 35% (2001), 55% (2006) e 73% (2011) dos médicos diziam indicar analgésicos. Quanto à ventilação mecânica, 45‐64% dos ventilados‐dia estavam sob analgesia nos três períodos e 56% (2001), 57% (2006) e 26% (2011) dos neonatologistas diziam usar analgésicos. Dos pacientes‐dia nos três primeiros dias de pós‐operatório, 37% (2001), 78% (2006) e 89% (2011) receberam alguma dose de analgésico. Mais de 90% dos médicos referiam usar analgesia para essa situação.
ConclusõesEntre 2001 e 2011, ocorreu aumento no uso de analgésicos para procedimentos dolorosos nas unidades neonatais e uma percepção mais acentuada por parte dos médicos de que o recém‐nascido sente dor, mas o lapso entre a prática clínica e a percepção médica quanto à presença de dor persistiu.
O evento doloroso é frequente em neonatos que necessitam de cuidados intensivos. Simons et al.1 observaram 151 neonatos nos primeiros 14 dias de internação em unidade de terapia intensiva (UTI) e cada um foi submetido, em média, a 14 procedimentos dolorosos por dia. Prestes et al.2 verificaram a feitura de 3‐5 procedimentos potencialmente dolorosos por paciente/dia em unidades neonatais universitárias, em São Paulo. Carbajal et al.3 avaliaram 430 recém‐nascidos na região de Paris nos primeiros 14 dias de vida e observaram, em mediana, 10 procedimentos dolorosos por dia. Já Cignacco et al.4 estudaram 120 neonatos em ventilação mecânica durante os primeiros 14 dias de vida em duas unidades suíças e encontraram 23 procedimentos dolorosos por dia por paciente.
Apesar desse quadro, o emprego de medidas para o alívio da dor frente aos procedimentos potencialmente dolorosos é pouco frequente, estima‐se que apenas 3% dos neonatos recebam analgesia específica para o procedimento e que em 30% sejam aplicadas técnicas coadjuvantes para minimizar a dor.1‐3 Na Itália, cinco anos depois da publicação de um guia nacional para controle e prevenção da dor, Lago et al. analisaram 103 UTI neonatais e observaram que a administração de analgésico de rotina ocorreu em 34% das unidades para a intubação traqueal, 47% para a ventilação mecânica, 33% para a punção lombar e em 64% para a dor no pós‐operatório.5
Observa‐se, portanto, um paradoxo entre a frequência de condições que causam dor em recém‐nascidos criticamente doentes e o uso de analgesia nas unidades neonatais. As causas mais citadas para tal paradoxo são os vários mitos que cercam a experiência dolorosa na população neonatal, em especial a percepção de que o recém‐nascido é muito imaturo para sentir dor.6‐8 Sabe‐se que o conhecimento a respeito da presença de dor no recém‐nascido aumentou sobremaneira dentre os profissionais de saúde responsáveis pelo cuidado neonatal,9 porém não se conhece como cada profissional coloca em prática o conhecimento que tem.
O objetivo do estudo foi confrontar a percepção dos médicos que atuam em Unidades de Terapia Intensiva Neonatal universitárias em relação aos procedimentos dolorosos e à analgesia versus o emprego de analgésicos para os procedimentos potencialmente dolorosos feitos em recém‐nascidos criticamente doentes nessas unidades, em três épocas distintas, ao longo de dez anos.
MétodoEstudo observacional multicêntrico composto de três coortes prospectivas de todos os recém‐nascidos internados em quatro Unidades de Terapia Intensiva Neonatal universitárias e os médicos neonatologistas que nelas atuavam 1 a 31 de outubro de 2001, 2006 e 2011. A escolha do mês e do ano de 2001 foi por conveniência, já a repetição a cada cinco anos partiu da premissa de que perto de 100% do conhecimento médico é renovado a cada dez anos, com taxa de obsolescência das publicações médicas de cerca de 50% a cada cinco anos.
As seguintes unidades neonatais foram avaliadas: Faculdade de Ciências Médicas da Santa Casa de São Paulo, Universidade Estadual de Campinas, Universidade Estadual Paulista Júlio de Mesquita Filho e Universidade Federal de São Paulo – Escola Paulista de Medicina. O protocolo de pesquisa foi aprovado pelo Comitê de Ética em Pesquisa de cada instituição. Não houve necessidade de consentimento informado por parte dos parentes dos recém‐nascidos. Cada médico participante assinou o termo de consentimento livre e esclarecido.
Foram incluídos todos os neonatos internados nas quatro unidades, segundo os critérios de cuidados intensivos de cada uma delas. Para responder ao questionário sobre percepção da dor, o critério de inclusão era ser médico de uma das unidades participantes, com poder de tomar decisões clínicas. Não foram incluídos os residentes de pediatria e de neonatologia.
O responsável pela unidade de terapia intensiva neonatal de cada instituição preencheu um questionário com informações sobre as características gerais da unidade, presença de rotina de avaliação, tratamento e ensino sobre dor e analgesia no período neonatal.
A coleta dos dados dos recém‐nascidos internados foi feita por um neonatologista de cada instituição. Obtiveram‐se informações relativas ao total de pacientes e aos pacientes‐dia internados em cada unidade. Os procedimentos dolorosos efetuados foram registrados em uma ficha à beira do leito, preenchida por médicos e enfermeiras que cuidavam dos pacientes. Para o presente estudo, computaram‐se os seguintes procedimentos: punção lombar, intubação traqueal, permanência em ventilação mecânica e período pós‐operatório. A mesma equipe de pesquisadores coletou os dados nos três períodos do estudo.
Para avaliar o emprego de analgésicos nos neonatos nos três períodos do estudo, foram analisados os seguintes dados: pacientes‐dia em uso de analgésico (somatória de todos os pacientes que receberam pelo menos uma dose do analgésico a cada dia do estudo); número de procedimentos de punção lombar e intubação traqueal sob analgesia a cada dia do mês e ano analisado; pós‐operatório sob analgesia (verificou‐se, a cada dia do estudo, quais pacientes estavam recebendo alguma dose de analgésico nos três primeiros dias posteriores a algum procedimento cirúrgico) e dias de ventilação (somatória dos pacientes submetidos à ventilação mecânica em cada dia do estudo sob analgesia ou não).
Todos os médicos que atuavam nas unidades neonatais universitárias responderam a um questionário anônimo, que constava de: características pessoais, conhecimentos em relação à avaliação da dor e impressão pessoal sobre os aspectos relacionados à dor nos procedimentos invasivos. Nesse quesito, perguntou‐se qual a opinião do médico referente a se o recém‐nascido sente dor durante a punção lombar, intubação traqueal, durante a ventilação mecânica e no período pós‐operatório de cirurgia de pequeno porte (herniorrafia inguinal) e de grande porte (laparotomia exploradora). Se a resposta era positiva, pedia‐se ao profissional que assinalasse o quanto de dor ele achava que o recém‐nascido sentia em relação a cada procedimento em uma escala analógica visual horizontal de 10cm. Tal escala variava de ausência de dor (zero) à dor intensa (10cm), considerando‐se a presença de dor se a distância assinalada era superior a 3cm.10 Perguntou‐se ainda a cada entrevistado se achava indicado prescrever analgesia farmacológica para os procedimentos citados. A resposta era apenas afirmativa ou negativa.
Os dados foram comparados nos três períodos de estudo por análise descritiva. Usou‐se, para as variáveis categóricas, o teste do qui‐quadrado de Pearson e sua partição ou o exato de Fisher. Para as variáveis quantitativas, a comparação foi feita por análise de variância, com teste post hoc de Tukey. Como foram analisados todos os pacientes internados nas quatro unidades e todos os médicos de cada uma delas nos três períodos do estudo, verificou‐se o poder amostral post hoc apenas para o número de procedimentos dolorosos feitos sob analgesia. Empregou‐se o software SPSS for Windows, versão 19 (Statistical Package for Social Sciences, Chicago, IL, EUA).
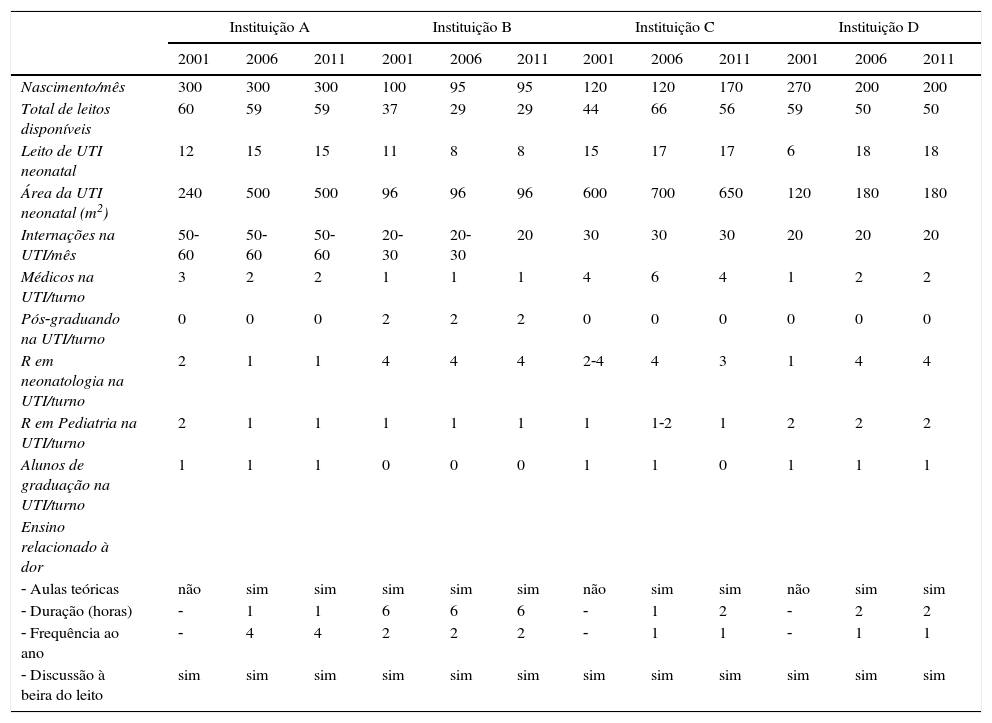
ResultadosAs características das quatro unidades nos três períodos do estudo estão demonstradas na tabela 1. Todas as unidades eram referência para gestações de elevado risco e contavam com residentes em pediatria e neonatologia. Em relação ao ensino sobre dor e analgesia no período neonatal, somente uma instituição referia programa teórico formal em 2001, embora as chefias relatassem haver discussão sobre dor e analgesia à beira do leito em todas as UTINs. Em 2006 e 2011, todas relataram aula teórica sobre o tema, além de discussões práticas.
Características das unidades quanto ao total de leitos, área física, média mensal de nascimentos e de internações, pessoal envolvido a cada dia na assistência neonatal na UTI (número de alunos de graduação, residentes em pediatria e em neonatologia, pós‐graduandos e médicos), ensino em relação à dor e analgesia no período neonatal
| Instituição A | Instituição B | Instituição C | Instituição D | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 2001 | 2006 | 2011 | 2001 | 2006 | 2011 | 2001 | 2006 | 2011 | 2001 | 2006 | 2011 | |
| Nascimento/mês | 300 | 300 | 300 | 100 | 95 | 95 | 120 | 120 | 170 | 270 | 200 | 200 |
| Total de leitos disponíveis | 60 | 59 | 59 | 37 | 29 | 29 | 44 | 66 | 56 | 59 | 50 | 50 |
| Leito de UTI neonatal | 12 | 15 | 15 | 11 | 8 | 8 | 15 | 17 | 17 | 6 | 18 | 18 |
| Área da UTI neonatal (m2) | 240 | 500 | 500 | 96 | 96 | 96 | 600 | 700 | 650 | 120 | 180 | 180 |
| Internações na UTI/mês | 50‐60 | 50‐60 | 50‐60 | 20‐30 | 20‐30 | 20 | 30 | 30 | 30 | 20 | 20 | 20 |
| Médicos na UTI/turno | 3 | 2 | 2 | 1 | 1 | 1 | 4 | 6 | 4 | 1 | 2 | 2 |
| Pós‐graduando na UTI/turno | 0 | 0 | 0 | 2 | 2 | 2 | 0 | 0 | 0 | 0 | 0 | 0 |
| R em neonatologia na UTI/turno | 2 | 1 | 1 | 4 | 4 | 4 | 2‐4 | 4 | 3 | 1 | 4 | 4 |
| R em Pediatria na UTI/turno | 2 | 1 | 1 | 1 | 1 | 1 | 1 | 1‐2 | 1 | 2 | 2 | 2 |
| Alunos de graduação na UTI/turno | 1 | 1 | 1 | 0 | 0 | 0 | 1 | 1 | 0 | 1 | 1 | 1 |
| Ensino relacionado à dor | ||||||||||||
| ‐ Aulas teóricas | não | sim | sim | sim | sim | sim | não | sim | sim | não | sim | sim |
| ‐ Duração (horas) | ‐ | 1 | 1 | 6 | 6 | 6 | ‐ | 1 | 2 | ‐ | 2 | 2 |
| ‐ Frequência ao ano | ‐ | 4 | 4 | 2 | 2 | 2 | ‐ | 1 | 1 | ‐ | 1 | 1 |
| ‐ Discussão à beira do leito | sim | sim | sim | sim | sim | sim | sim | sim | sim | sim | sim | sim |
UTI, unidade de terapia intensiva; R, residência.
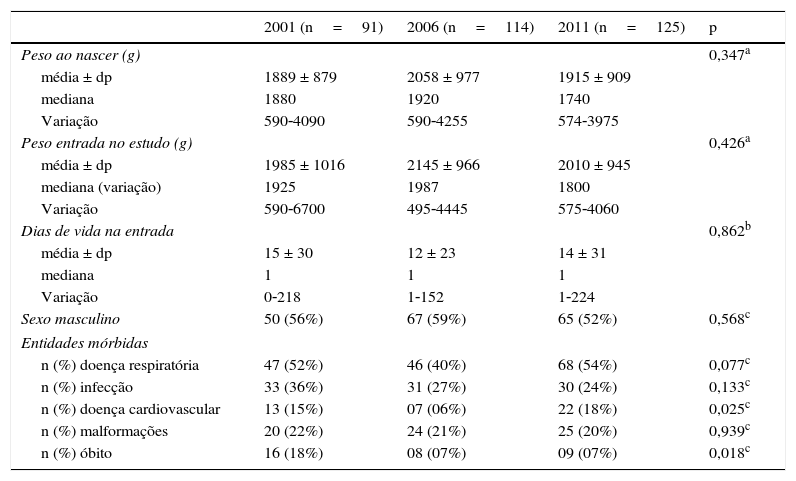
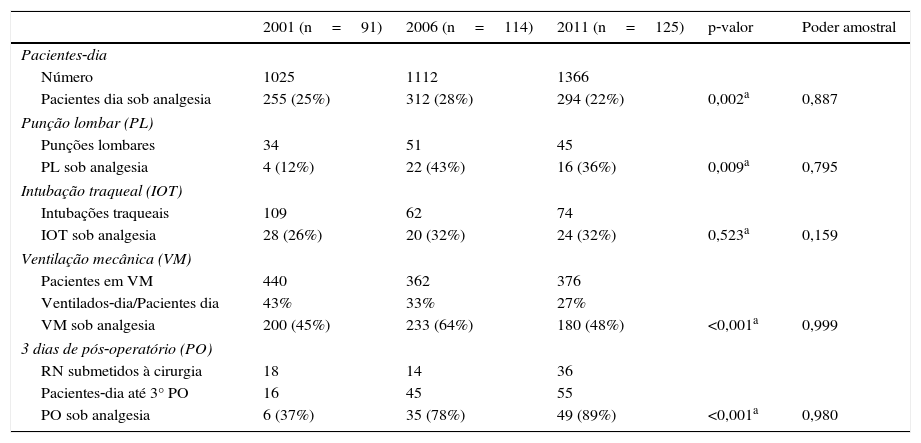
No mês do estudo, observou‐se a admissão de 91 pacientes em 2001, 114 em 2006 e 125 em 2011, nas quatro instituições. As características desses pacientes estão demonstradas na tabela 2. Os 91 neonatos internados nas quatro instituições somaram 1.025 pacientes‐dia em 2001, os 114 recém‐nascidos somaram 1.112 pacientes‐dia em 2006 e, em 2011, os 125 neonatos somaram 1.366 pacientes‐dia. Para as quatro situações dolorosas analisadas (punção lombar, intubação traqueal, ventilação mecânica e primeiros três dias de pós‐operatório), houve um aumento de uso de analgesia em 2006, comparado com 2001. Já em 2011, comparado com 2006, houve redução dos pacientes que receberam analgesia para a punção lombar e ventilação mecânica e não houve modificações para a intubação traqueal. Quanto ao período pós‐operatório (três primeiros dias), houve um aumento significativo e progressivo no uso de analgesia com o passar dos anos (tabela 3). Para todas as situações analisadas, o poder amostral foi superior a 80%, com exceção da intubação traqueal sob analgesia.
Características clínicas dos recém‐nascidos analisados nas quatro UTI neonatais durante um mês, com intervalo de cinco anos
| 2001 (n=91) | 2006 (n=114) | 2011 (n=125) | p | |
|---|---|---|---|---|
| Peso ao nascer (g) | 0,347a | |||
| média ± dp | 1889 ± 879 | 2058 ± 977 | 1915 ± 909 | |
| mediana | 1880 | 1920 | 1740 | |
| Variação | 590‐4090 | 590‐4255 | 574‐3975 | |
| Peso entrada no estudo (g) | 0,426a | |||
| média ± dp | 1985 ± 1016 | 2145 ± 966 | 2010 ± 945 | |
| mediana (variação) | 1925 | 1987 | 1800 | |
| Variação | 590‐6700 | 495‐4445 | 575‐4060 | |
| Dias de vida na entrada | 0,862b | |||
| média ± dp | 15 ± 30 | 12 ± 23 | 14 ± 31 | |
| mediana | 1 | 1 | 1 | |
| Variação | 0‐218 | 1‐152 | 1‐224 | |
| Sexo masculino | 50 (56%) | 67 (59%) | 65 (52%) | 0,568c |
| Entidades mórbidas | ||||
| n (%) doença respiratória | 47 (52%) | 46 (40%) | 68 (54%) | 0,077c |
| n (%) infecção | 33 (36%) | 31 (27%) | 30 (24%) | 0,133c |
| n (%) doença cardiovascular | 13 (15%) | 07 (06%) | 22 (18%) | 0,025c |
| n (%) malformações | 20 (22%) | 24 (21%) | 25 (20%) | 0,939c |
| n (%) óbito | 16 (18%) | 08 (07%) | 09 (07%) | 0,018c |
Número de pacientes‐dia, pacientes dia submetidos a procedimentos dolorosos e pacientes‐dia que estavam sob analgesia nas quatro UTI neonatais nos anos analisados
| 2001 (n=91) | 2006 (n=114) | 2011 (n=125) | p‐valor | Poder amostral | |
|---|---|---|---|---|---|
| Pacientes‐dia | |||||
| Número | 1025 | 1112 | 1366 | ||
| Pacientes dia sob analgesia | 255 (25%) | 312 (28%) | 294 (22%) | 0,002a | 0,887 |
| Punção lombar (PL) | |||||
| Punções lombares | 34 | 51 | 45 | ||
| PL sob analgesia | 4 (12%) | 22 (43%) | 16 (36%) | 0,009a | 0,795 |
| Intubação traqueal (IOT) | |||||
| Intubações traqueais | 109 | 62 | 74 | ||
| IOT sob analgesia | 28 (26%) | 20 (32%) | 24 (32%) | 0,523a | 0,159 |
| Ventilação mecânica (VM) | |||||
| Pacientes em VM | 440 | 362 | 376 | ||
| Ventilados‐dia/Pacientes dia | 43% | 33% | 27% | ||
| VM sob analgesia | 200 (45%) | 233 (64%) | 180 (48%) | <0,001a | 0,999 |
| 3 dias de pós‐operatório (PO) | |||||
| RN submetidos à cirurgia | 18 | 14 | 36 | ||
| Pacientes‐dia até 3° PO | 16 | 45 | 55 | ||
| PO sob analgesia | 6 (37%) | 35 (78%) | 49 (89%) | <0,001a | 0,980 |
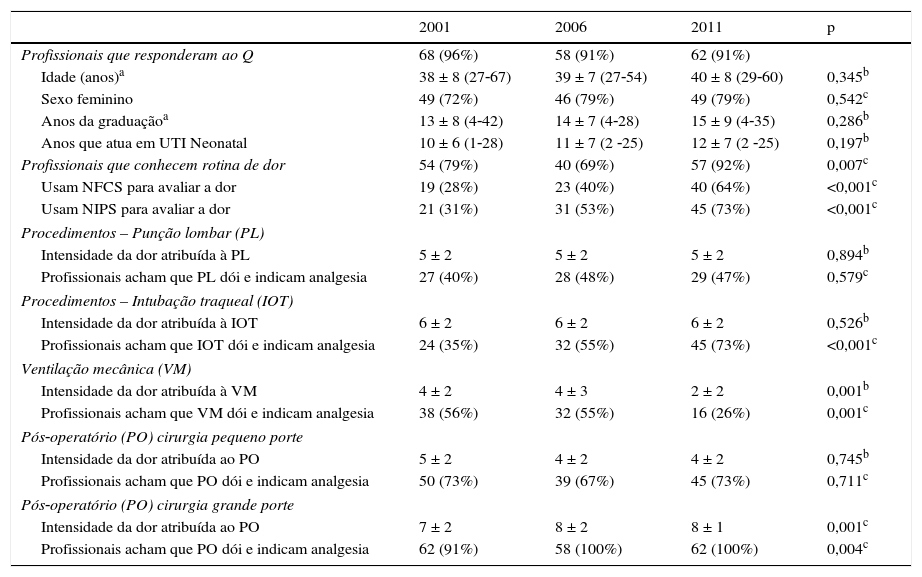
Em relação à opinião médica, 68 (96%) neonatologistas responderam ao questionário em 2001, 58 (91%) em 2006 e 62 (91%) em 2011. Não houve diferença significativa entre os dados demográficos dos profissionais nos três períodos avaliados (tabela 4). No decorrer do tempo, observou‐se aumento do número de profissionais que diziam conhecer a rotina de dor da sua unidade e usavam as escalas de dor NFCS (Sistema de Codificação da Atividade Facial Neonatal) e/ou NIPS (Neonatal Infant Pain Scale – Escala de Avaliação de Dor no Recém‐Nascido).
Características dos profissionais que atuam nas quatro unidades em conjunto, seus conhecimentos sobre a rotina de dor nas unidades e suas opiniões sobre os procedimentos potencialmente dolorosos (punção lombar, intubação traqueal, ventilação mecânica e PO pequeno e grande porte)
| 2001 | 2006 | 2011 | p | |
|---|---|---|---|---|
| Profissionais que responderam ao Q | 68 (96%) | 58 (91%) | 62 (91%) | |
| Idade (anos)a | 38 ± 8 (27‐67) | 39 ± 7 (27‐54) | 40 ± 8 (29‐60) | 0,345b |
| Sexo feminino | 49 (72%) | 46 (79%) | 49 (79%) | 0,542c |
| Anos da graduaçãoa | 13 ± 8 (4‐42) | 14 ± 7 (4‐28) | 15 ± 9 (4‐35) | 0,286b |
| Anos que atua em UTI Neonatal | 10 ± 6 (1‐28) | 11 ± 7 (2 ‐25) | 12 ± 7 (2 ‐25) | 0,197b |
| Profissionais que conhecem rotina de dor | 54 (79%) | 40 (69%) | 57 (92%) | 0,007c |
| Usam NFCS para avaliar a dor | 19 (28%) | 23 (40%) | 40 (64%) | <0,001c |
| Usam NIPS para avaliar a dor | 21 (31%) | 31 (53%) | 45 (73%) | <0,001c |
| Procedimentos – Punção lombar (PL) | ||||
| Intensidade da dor atribuída à PL | 5 ± 2 | 5 ± 2 | 5 ± 2 | 0,894b |
| Profissionais acham que PL dói e indicam analgesia | 27 (40%) | 28 (48%) | 29 (47%) | 0,579c |
| Procedimentos – Intubação traqueal (IOT) | ||||
| Intensidade da dor atribuída à IOT | 6 ± 2 | 6 ± 2 | 6 ± 2 | 0,526b |
| Profissionais acham que IOT dói e indicam analgesia | 24 (35%) | 32 (55%) | 45 (73%) | <0,001c |
| Ventilação mecânica (VM) | ||||
| Intensidade da dor atribuída à VM | 4 ± 2 | 4 ± 3 | 2 ± 2 | 0,001b |
| Profissionais acham que VM dói e indicam analgesia | 38 (56%) | 32 (55%) | 16 (26%) | 0,001c |
| Pós‐operatório (PO) cirurgia pequeno porte | ||||
| Intensidade da dor atribuída ao PO | 5 ± 2 | 4 ± 2 | 4 ± 2 | 0,745b |
| Profissionais acham que PO dói e indicam analgesia | 50 (73%) | 39 (67%) | 45 (73%) | 0,711c |
| Pós‐operatório (PO) cirurgia grande porte | ||||
| Intensidade da dor atribuída ao PO | 7 ± 2 | 8 ± 2 | 8 ± 1 | 0,001c |
| Profissionais acham que PO dói e indicam analgesia | 62 (91%) | 58 (100%) | 62 (100%) | 0,004c |
Q, questionário; UTI, unidade de terapia intensiva; NFCS, Neonatal Facial Coding System; NIPS, Neonatal Infant Pain Scale.
Quanto à intensidade de dor atribuída aos procedimentos dolorosos, não houve diferença entre os três períodos para a punção lombar e para a intubação traqueal. Houve uma redução na intensidade da dor atribuída à ventilação mecânica entre 2001/2006 e 2011 e o contrário ocorreu para cirurgia de grande porte (tabela 4).
Em relação à prática da analgesia, nos três períodos avaliados, somente 12% das punções lombares em 2001 foram feitas sob analgesia indicada para o procedimento. Após cinco anos (2006), houve um aumento da indicação de analgesia nas unidades, com leve queda em 2011 (tabela 3). Nos três períodos estudados, 40‐50% dos médicos achavam que a dor desencadeada pela punção lombar era pelo menos moderada (escala analógica visual ‐ EAV >3) e diziam, em teoria, indicar a analgesia para o procedimento (tabela 4).
Em relação à intubação traqueal, cerca de 30% dos procedimentos foram feitos sob analgesia nos três períodos do estudo (tabela 3). Dos entrevistados, 35%, 55% e 73% em 2001, 2006 e 2011, respectivamente, assinalaram EAV > 3 e diziam usar analgésicos na intubação traqueal (p<0,001) (tabela 4).
Para os pacientes em ventilação mecânica, 45% dos ventilados‐dia estavam sob analgesia em 2001, 64% em 2006 e 48% em 2011 (p<0,001) (tabela 3). Para essa situação, houve um decréscimo significativo dos neonatologistas que assinalaram EAV > 3 e diziam usar analgésicos entre 2001/2006 e 2011 (p=0,002) (tabela 4).
Finalmente, nos três primeiros dias de pós‐operatório, 37%, 78% e 89% dos pacientes receberam analgésicos respectivamente em 2001, 2006 e 2011 (p=0,013) (tabela 3). Dos médicos, na cirurgia de pequeno porte, 73% em 2001, 67% em 2006 e 73% em 2011 consideravam a dor no pós‐operatório moderada ou intensa e diziam indicar analgésicos (p<0,001) (tabela 4). Para cirurgias de grande porte, 91% em 2001 e 100% em 2006 e 2011 consideravam a dor no pós‐operatório moderada ou intensa e diziam indicar analgésicos (p<0,001) (tabela 4).
DiscussãoO presente estudo demonstra, para quase todas as situações dolorosas analisadas, uma distância entre a atitude em tese de médicos neonatologistas e a prática das unidades neonatais, embora tenha havido um aumento na conscientização a respeito da presença de dor em recém‐nascidos criticamente doentes principalmente entre 2001 e 2006, acompanhada pelo uso mais frequente de analgésicos na prática clínica para alguns dos procedimentos dolorosos. Os achados do estudo confirmam a literatura3,4 e indicam que recém‐nascidos criticamente doentes são submetidos a vários procedimentos potencialmente dolorosos e seu manejo permanece inadequado. A percepção mais frequente de dor por parte dos profissionais e o maior uso de analgesia para os procedimentos dolorosos na prática clínica entre 2001 e 2006 parecem refletir o crescimento do conhecimento na área.11 Por outro lado, entre 2006 e 2011, a estagnação ou a redução da percepção de que os procedimentos causam dor e devem ser feitos sob analgesia e a diminuição do uso de analgésicos na prática clínica, exceto para o pós‐operatório, parecem ser consequência das publicações de efeitos indesejados dos analgésicos no período neonatal.12,13
Os procedimentos aqui analisados foram escolhidos por fazerem parte do dia a dia de unidades de terapia intensiva neonatal e causarem dor, de acordo com dados consolidados na literatura,14‐18 além de contar com protocolos publicados para a analgesia farmacológica.11,18‐21 Quanto à intubação trqueal, Bonow et al.,22 em 2004, avaliaram 297 procedimentos em duas unidades de terapia intensiva neonatais e duas pediátricas, durante seis meses. Medicações para sedação e analgesia foram usadas em 89% das intubações feitas em UTI Pediátrica e em 24% na UTI Neonatal. No mesmo ano, Simon et al.23 analisaram o uso de pré‐medicação para intubação em 75 unidades pediátricas e neonatais francesas e mostraram que 37% dos recém‐nascidos, 67% dos lactentes e 92% das crianças maiores receberam analgésicos e/ou sedativos antes do procedimento. O consenso internacional baseado em evidências11 concluiu que a intubação traqueal sem uso de analgesia e sedação deve ser feita somente na reanimação neonatal na sala de parto ou em situações de urgência sem acesso venoso disponível. Em 2010, a Academia Americana de Pediatria19 orientou o uso de pré‐medicação para intubação traqueal em recém‐nascidos. No presente estudo, nota‐se que, mesmo com aumento progressivo da percepção do médico de que a intubação causa dor, um percentual significante de pacientes ainda foi intubado sem qualquer alívio da dor. Uma das explicações para isso residiria na sua feitura em situações de emergência; porém, fora da sala de parto, tais situações são raras e, na maior parte das vezes, é possível que enquanto um profissional prepara o material para intubação, o outro administre o analgésico.24 Os efeitos benéficos da sedação e analgesia sobre a pressão intracraniana, dano à via aérea, redução do tempo do procedimento e conforto do paciente deveriam ser considerados.25
Quanto à punção lombar, a infiltração local de lidocaína em neonatos é recomendada.21 Sabrine e Sinha26 observaram o emprego regular de analgésicos para a punção lombar em apenas 9% das UTI neonatais inglesas pesquisadas. Porter et al.27 estudaram 140 punções lombares e somente em 4% foi prescrita medicação analgésica específica para o procedimento. No presente estudo, em todos os anos, menos da metade dos recém‐nascidos submetidos à punção lombar recebeu algum analgésico para o procedimento. Tal dado é preocupante se comparado com o que ocorre em crianças e adultos, nos quais o uso de anestesia local para a punção é rotineiro.28 Vale ressaltar que mais de 50% dos médicos entrevistados consideraram que a dor desencadeada pela punção lombar não seria intensa o suficiente para merecer analgesia.
A analgesia com opioides para pacientes ventilados é objeto de grande controvérsia. Estudo feito em 2004 indicou pior prognóstico neurológico em prematuros em ventilação mecânica e que receberam morfina desde as primeiras horas de vida, por cerca de 14 dias. Houve associação desse desfecho desfavorável com a presença de hipotensão prévia à infusão do opioides.12,13 Em metanálise,29 não se encontrou evidência suficiente para recomendar o uso rotineiro de opioides para recém‐nascidos em ventilação mecânica. A incorporação desse conhecimento provavelmente explica a enorme discrepância dos dados obtidos entre a percepção e a prática dos neonatologistas quanto à dor e à analgesia para a ventilação mecânica, em 2011. Nota‐se, nesse ano, que os neonatologistas atribuíram menos dor à ventilação mecânica do que nos anos anteriores e diziam indicar analgesia em menor frequência. No entanto, na prática, embora o uso de analgesia para pacientes ventilados tenha decaído, foi bem mais elevado do que a intenção teórica dos neonatologistas em usá‐la.
Finalmente, em relação ao pós‐operatório, foi o subtratamento da dor em neonatos submetidos a atos cirúrgicos que desencadeou o interesse da comunidade científica pelo tema.30 Não há dúvida de que a dor pós‐operatória aumenta a morbidade e a mortalidade neonatal.31,32 O presente estudo revela que o conhecimento médico a esse respeito melhorou e, em 2006 e 2011, todos os neonatologistas consideravam o pós‐operatório como doloroso e diziam prescrever analgesia. Já a prática clínica pode ser analisada sob dois prismas: um, otimista, ao se notar que o uso de analgesia no pós‐operatório aumentou de 33% em 2001 para 89% em 2011 e aproximou os conhecimentos teóricos dos neonatologistas à sua prática. Sob o prisma pessimista, nota‐se que, apesar de todos os neonatologistas acharem que recém‐nascidos em pós‐operatório precisam de analgésicos, mais de 10% dos pacientes internados nas quatro unidades universitárias em 2011 não receberam qualquer dose de analgesia nos três primeiros dias de pós‐operatório. O aprendizado em medicina, principalmente no que se refere a condutas terapêuticas e postura médica, depende mais do que os alunos depreendem da atuação de seus mentores do que da transmissão teórica dos seus conhecimentos.33 Nesse contexto, é preocupante o lapso entre conhecimento e prática médica em hospitais universitários, nos quais a formação adequada e atualizada de recursos humanos é tão prioritária como a assistência de alto padrão aos seus pacientes.
Vale ressaltar que, para compreender o presente estudo, é preciso rever criticamente a sua maior limitação: a pesquisa comparou percepções de neonatologistas sobre a presença, intensidade e necessidade de tratamento da dor desencadeada por procedimentos com a frequência de uso de analgésicos em recém‐nascidos submetidos a tais procedimentos. Não foi possível apontar individualmente a discrepância entre conhecimentos teóricos e atuação prática de cada profissional de saúde entrevistado. O estudo se limitou a analisar a prescrição de analgesia farmacológica, sem levar em conta medidas não farmacológicas, que poderiam atuar como coadjuvantes para o alívio da dor nos diversos procedimentos. Finalmente, ao considerar apenas um mês de cada ano avaliado, a pesquisa apresentou poder estatístico limitado para detectar diferenças na prática da analgesia para a intubação traqueal. Apesar disso, o panorama aqui desenhado aponta para a necessidade de aperfeiçoar os modelos de educação continuada a respeito da dor neonatal, de tal forma que as unidades neonatais universitárias contem com profissionais que possam aplicar seus conhecimentos à beira do leito e modificar tais conhecimentos de acordo com a aquisição dinâmica de informações que se constroem a partir da leitura crítica da literatura científica sobre o tema.
Pode‐se concluir que, em um intervalo de dez anos, ocorreu um aumento no uso de analgésicos para os procedimentos dolorosos estudados e uma percepção mais acentuada por parte dos médicos de que o recém‐nascido sente dor. O lapso entre o uso real de analgésicos na prática clínica e a percepção médica a respeito da necessidade de analgesia em procedimentos dolorosos persistiu nas quatro unidades de terapia intensiva avaliadas. É fundamental buscar os fatores que interferem na prática médica e traçar estratégias para tratar a dor associada a procedimentos invasivos no período neonatal.
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
Como citar este artigo: Prestes AC, Balda RC, dos Santos GM, Rugolo LM, Bentlin MR, Magalhães M, et al. Painful procedures and analgesia in the NICU: what has changed in the medical perception and practice in a ten‐year period? J Pediatr (Rio J). 2016;92:88–95.
Estudo vinculado à Faculdade de Ciências Médicas da Santa Casa de São Paulo (FCMSCSP), São Paulo, SP, Brasil; Universidade Estadual de Campinas (Unicamp), Campinas, SP, Brasil; Faculdade de Medicina de Botucatu (FMB), Universidade Estadual Paulista Júlio de Mesquita Filho (Unesp), Botucatu, SP, Brasil; e Escola Paulista de Medicina (EPM), Universidade Federal de São Paulo (Unifesp), São Paulo, SP, Brasil.