The Pediatric Assessment Triangle is a rapid assessment tool that uses only visual and auditory clues, requires no equipment, and takes 30–60s to perform. It's being used internationally in different emergency settings, but few studies have assessed its performance. The aim of this narrative biomedical review is to summarize the literature available regarding the usefulness of the Pediatric Assessment Triangle in clinical practice.
SourcesThe authors carried out a non‐systematic review in the PubMed®, MEDLINE®, and EMBASE® databases, searching for articles published between 1999–2016 using the keywords “pediatric assessment triangle,” “pediatric triage,” “pediatric assessment tools,” and “pediatric emergency department.”
Summary of the findingsThe Pediatric Assessment Triangle has demonstrated itself to be useful to assess sick children in the prehospital setting and make transport decisions. It has been incorporated, as an essential instrument for assessing sick children, into different life support courses, although little has been written about the effectiveness of teaching it. Little has been published about the performance of this tool in the initial evaluation in the emergency department. In the emergency department, the Pediatric Assessment Triangle is useful to identify the children at triage who require more urgent care. Recent studies have assessed and proved its efficacy to also identify those patients having more serious health conditions who are eventually admitted to the hospital.
ConclusionsThe Pediatric Assessment Triangle is quickly spreading internationally and its clinical applicability is very promising. Nevertheless, it is imperative to promote research for clinical validation, especially for clinical use by emergency pediatricians and physicians.
O Triângulo de Avaliação Pediátrica é uma ferramenta de avaliação rápida que usa apenas pistas visuais e auditivas, não necessita de equipamentos e leva de 30‐60 segundos. Tem sido usado internacionalmente em diferentes configurações de emergência, porém poucos estudos avaliaram seu desempenho. O objetivo desta análise biomédica narrativa é resumir a literatura disponível com relação à utilidade do Triângulo de Avaliação Pediátrica na prática clínica.
FontesFizemos uma análise não sistemática nas bases de dados do PubMed®, Medline® e Embase® em busca de artigos publicados entre 1999‐2016 com as palavras‐chave “triângulo de avaliação pediátrica”, “triângulo pediátrico”, “ferramentas de avaliação pediátrica” e “departamento de emergência pediátrica”.
Resumo dos achadosO Triângulo de Avaliação Pediátrica demonstrou ser útil na avaliação de crianças doentes na configuração pré‐hospitalar e na tomada de decisões de transporte. Ele foi incorporado, como um instrumento essencial na avaliação de crianças doentes, em diferentes cursos de apoio de vida, apesar de pouco ter sido escrito sobre a eficácia de ensino do Triângulo de Avaliação Pediátrica. Pouco foi publicado sobre o desempenho do Triângulo de Avaliação Pediátrica na avaliação inicial no departamento de emergência (DE). No DE, o Triângulo de Avaliação Pediátrica é útil para identificar, na triagem, crianças que exigem cuidado mais urgente. Estudos recentes avaliaram e provaram a eficácia do Triângulo de Avaliação Pediátrica também na identificação dos pacientes com doenças de saúde mais graves e, eventualmente, são internados no hospital.
ConclusõesO Triângulo de Avaliação Pediátrica se difunde rapidamente de forma internacional e sua aplicabilidade clínica é muito promissora. Contudo, é essencial promover pesquisa para validação clínica, principalmente para o uso clínico por pediatras e médicos de emergência.
Esta criança está doente? Deve iniciar qualquer intervenção de emergência? Qualquer profissional da área de saúde deve conseguir responder a essas perguntas ao se deparar com uma criança que precisa de atendimento médico urgente (na configuração pré‐hospitalar ou no departamento de emergência [DE]).
Todos os dias, milhares de crianças são trazidas para diferentes configurações de emergência em todo o mundo. As crianças representam cerca de um quarto das visitas aos DEs hospitalares e cerca de 30 milhões de crianças são avaliadas por clínicos gerais ou pediatras anualmente.1 Os neonatos com menos de 12 meses são a faixa etária com a maior taxa per capita de visitas ao DE (91,3 por 100 neonatos em 2005). Na configuração pré‐hospitalar, 10 a 13% dos transportes de ambulância são para crianças.2 Na Europa, no Reino Unido, 25‐30% de todos os atendimentos de acidentes e emergência são em crianças.3
Em medicina de emergência pediátrica, a estabilização do paciente deve ser feita antes de estabelecer um diagnóstico, é necessária uma abordagem de resolução de problemas. Portanto, é essencial ter uma ferramenta que possibilite uma rápida avaliação inicial e identifique o problema a ser resolvido. Infelizmente, a avaliação inicial de uma criança gravemente doente ou ferida normalmente é difícil, mesmo para médicos experientes. O exame físico e a avaliação dos sinais vitais, a pedra angular da avaliação em adultos, podem ser comprometidos com uma avaliação prática. A avaliação inicial da criança na emergência deve ser, idealmente, por meio de uma avaliação “geral”.4
O Triângulo de Avaliação Pediátrica (TAP): definiçãoEm 2000, a Academia Americana de Pediatria (AAP) publicou o primeiro programa educacional pediátrico nacional para prestadores de serviços médicos pré‐hospitalares, que introduziu uma nova ferramenta de avaliação rápida, chamada de Triângulo de Avaliação Pediátrica (TAP). O TAP é uma ferramenta de diagnóstico, foi destinada a possibilitar que o prestador de serviços médicos articule formalmente uma impressão geral da criança, estabeleça a gravidade da apresentação e a categoria da fisiopatologia e determine o tipo e urgência da intervenção.5 O TAP de alguma forma resume os achados “instintivos” e promove a comunicação consistente entre os profissionais de saúde com relação ao estado fisiológico da criança.
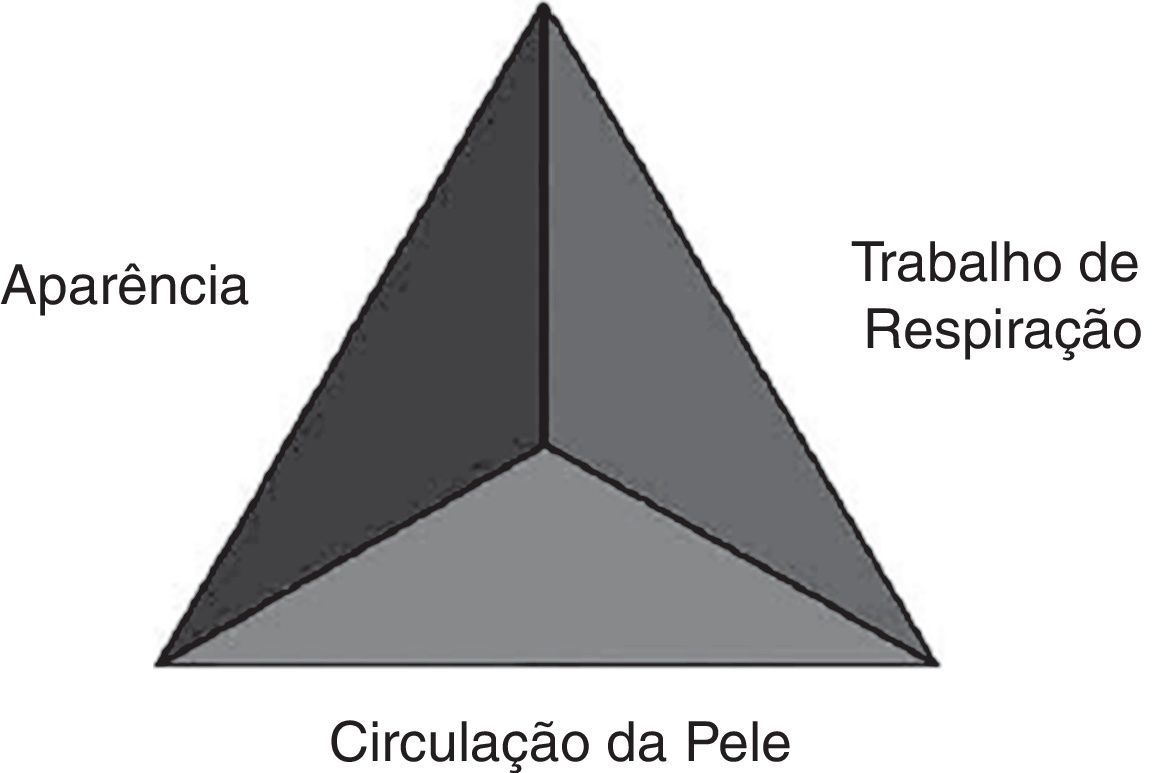
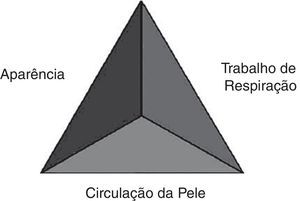
Destinado a ser usado na avaliação rápida, o TAP faz uso somente de pistas visuais e auditivas, sem necessidade de equipamentos e leva de 30‐60 segundos. Os três componentes do TAP são aparência, trabalho de respiração e circulação da pele (fig. 1). Cada componente do TAP é avaliado separadamente, usam‐se achados físicos, visuais ou auditivos específicos predefinidos. Caso o médio detecte um achado anormal, o componente correspondente é, por definição, anormal. Juntos, os três componentes do TAP refletem o estado fisiológico geral da criança ou o estado geral de oxigenação, ventilação, perfusão e função cerebral.2
A aparência é o componente mais importante ao determinar quão grave é a doença ou lesão, a necessidade de tratamento e a resposta à terapia. Ela reflete a adequação da ventilação, oxigenação, perfusão cerebral, homeostase corporal e função do sistema nervoso central. Essa característica do TAP é delimitada pelo mnemônico “TICLS”: Tônus, Interatividade, Consolabilidade, Olhar ou Contemplação e Faortantes, como o tônus, a consolabilidade, a interação com cuidadores e outros e a força do choro da criança podem informar a aparência normal ou anormal da criança ao profissional (para a idade e o desenvolvimento). A interação com o ambiente e o comportamento normal esperado variam de acordo com a idade do paciente. Conhecer o desenvolvimento normal na infância é essencial na avaliação da aparência.
Os outros elementos da TAP fornecem mais informações específicas sobre o tipo de distúrbio fisiológico.
O trabalho da respiração descreve o estado respiratório da criança, principalmente o grau no qual a criança deve trabalhar para oxigenação e ventilação. Avaliar o trabalho da respiração exige escutar cuidadosamente para ouvir sons anormais audíveis das vias aéreas (por exemplo, estridor, grunhidos e pieira) e buscar sinais de aumento no esforço de respiração (posicionamento anormal, retrações ou queima das narinas na inspiração).O tipo de ruído anormal nas vias aéreas fornece informações sobre o local da doença, ao passo que o número e o local das retrações e a posição do paciente relatam a intensidade do trabalho de respiração.
A circulação da pele reflete a perfusão geral do sangue em todo o corpo. O profissional observa a cor e o padrão de cor da pele e das mucosas. No contexto de perda de sangue/perda de fluidos ou alterações no tônus venoso, os mecanismos compensatórios desviam sangue da pele e regiões periféricas do corpo para órgãos vitais, como o coração e o cérebro. Ao notar mudanças na cor da pele e na perfusão da pele (como palidez, cianose ou moteamento), o profissional pode reconhecer sinais precoces de choque.
Uma anormalidade observada em quaisquer das características do TAP denota uma criança não estável, ou seja, uma criança que necessitará alguma intervenção clínica imediata. O padrão de características afetadas no TAP ainda classifica a criança em uma de cinco categorias: dificuldade respiratória, insuficiência respiratória, choque, sistema nervoso central ou distúrbio metabólico e insuficiência cardiopulmonar. A categoria específica então dita o tipo e a urgência da interveção.2,6
Em 2005, uma força‐tarefa do programa Serviços Médicos de Emergência para Crianças (EMSC) foi chamada para revisar as definições e avaliar as abordagens dos programas e cursos nacionais de apoio à vida pediátrica. Os representantes da AAP, do American College of Emergency Physicians, da American Heart Association, da Emergency Nurses Association, da National Association of EMTs, do Children's National Medical Center e do New York Center for Pediatric Emergency Medicine se reuniram para adotar definições e abordagens de consenso nos cuidados pediátricos de emergência. O grupo concluiu que um algoritmo padrão para avaliação pediátrica de emergência deve iniciar com o TAP.5
Desde sua criação, como uma ferramenta de rápida avaliação, o TAP foi ensinado e tem sido usado internacionalmente por profissionais da saúde em várias diferentes configurações, apesar de ter havido muito poucos estudos de validação.
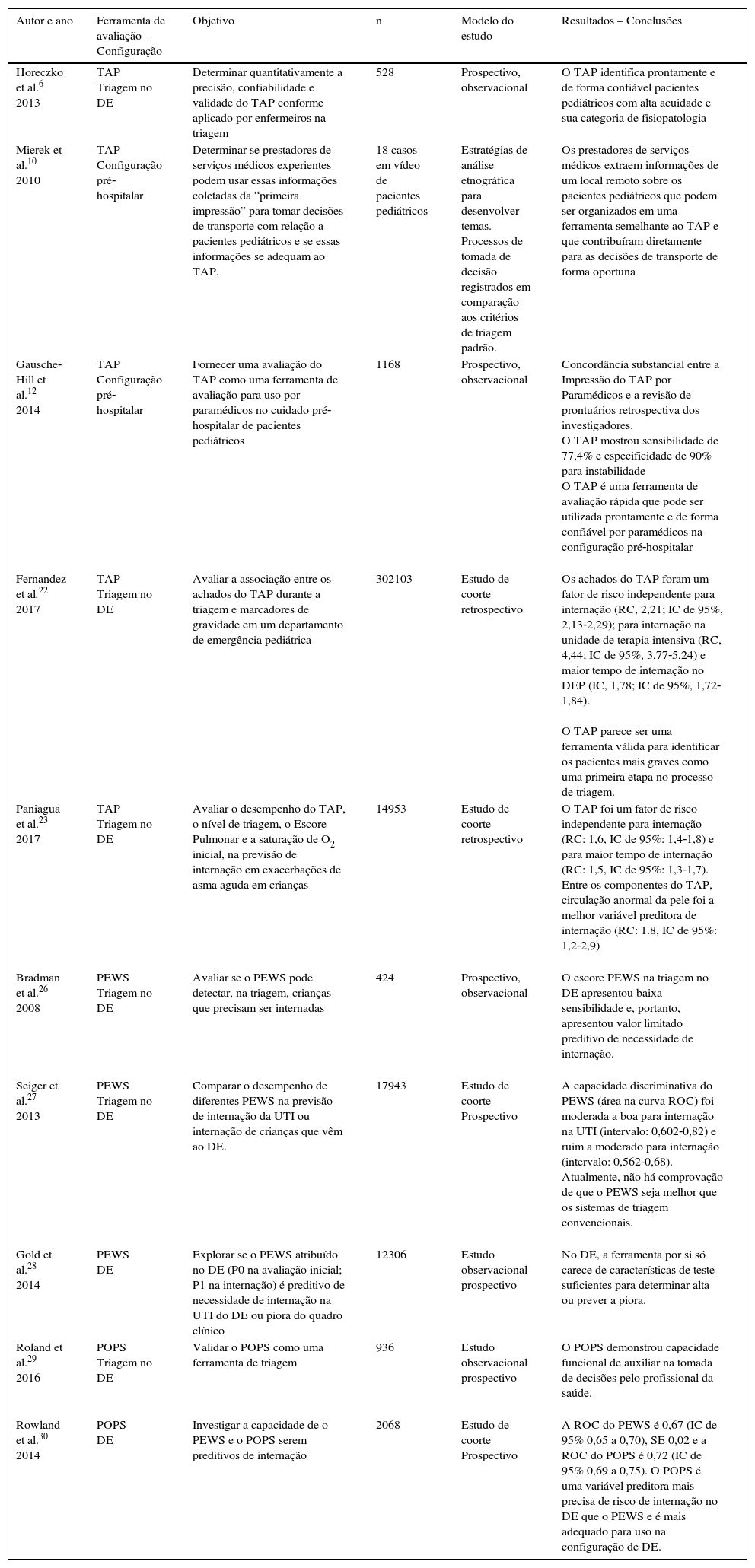
Essa análise não sistemática visa a atualizar os profissionais envolvidos no cuidado das crianças nos DEs com relação à literatura disponível sobre o uso clínico do TAP. Ela foi feita com as palavras‐chave “triângulo de avaliação pediátrica”, “triângulo pediátrico”, “ferramentas de avaliação pediátrica” e “departamento de emergência pediátrica” nas bases de dados do PubMed®, Medline® e Embase® na busca por artigos publicados entre 1999‐2016 (tabela 1).
Ferramentas de avaliação pediátrica
| Autor e ano | Ferramenta de avaliação – Configuração | Objetivo | n | Modelo do estudo | Resultados – Conclusões |
|---|---|---|---|---|---|
| Horeczko et al.6 2013 | TAP Triagem no DE | Determinar quantitativamente a precisão, confiabilidade e validade do TAP conforme aplicado por enfermeiros na triagem | 528 | Prospectivo, observacional | O TAP identifica prontamente e de forma confiável pacientes pediátricos com alta acuidade e sua categoria de fisiopatologia |
| Mierek et al.10 2010 | TAP Configuração pré‐hospitalar | Determinar se prestadores de serviços médicos experientes podem usar essas informações coletadas da “primeira impressão” para tomar decisões de transporte com relação a pacientes pediátricos e se essas informações se adequam ao TAP. | 18 casos em vídeo de pacientes pediátricos | Estratégias de análise etnográfica para desenvolver temas. Processos de tomada de decisão registrados em comparação aos critérios de triagem padrão. | Os prestadores de serviços médicos extraem informações de um local remoto sobre os pacientes pediátricos que podem ser organizados em uma ferramenta semelhante ao TAP e que contribuíram diretamente para as decisões de transporte de forma oportuna |
| Gausche‐Hill et al.12 2014 | TAP Configuração pré‐hospitalar | Fornecer uma avaliação do TAP como uma ferramenta de avaliação para uso por paramédicos no cuidado pré‐hospitalar de pacientes pediátricos | 1168 | Prospectivo, observacional | Concordância substancial entre a Impressão do TAP por Paramédicos e a revisão de prontuários retrospectiva dos investigadores. O TAP mostrou sensibilidade de 77,4% e especificidade de 90% para instabilidade O TAP é uma ferramenta de avaliação rápida que pode ser utilizada prontamente e de forma confiável por paramédicos na configuração pré‐hospitalar |
| Fernandez et al.22 2017 | TAP Triagem no DE | Avaliar a associação entre os achados do TAP durante a triagem e marcadores de gravidade em um departamento de emergência pediátrica | 302103 | Estudo de coorte retrospectivo | Os achados do TAP foram um fator de risco independente para internação (RC, 2,21; IC de 95%, 2,13‐2,29); para internação na unidade de terapia intensiva (RC, 4,44; IC de 95%, 3,77‐5,24) e maior tempo de internação no DEP (IC, 1,78; IC de 95%, 1,72‐1,84). O TAP parece ser uma ferramenta válida para identificar os pacientes mais graves como uma primeira etapa no processo de triagem. |
| Paniagua et al.23 2017 | TAP Triagem no DE | Avaliar o desempenho do TAP, o nível de triagem, o Escore Pulmonar e a saturação de O2 inicial, na previsão de internação em exacerbações de asma aguda em crianças | 14953 | Estudo de coorte retrospectivo | O TAP foi um fator de risco independente para internação (RC: 1,6, IC de 95%: 1,4‐1,8) e para maior tempo de internação (RC: 1,5, IC de 95%: 1,3‐1,7). Entre os componentes do TAP, circulação anormal da pele foi a melhor variável preditora de internação (RC: 1.8, IC de 95%: 1,2‐2,9) |
| Bradman et al.26 2008 | PEWS Triagem no DE | Avaliar se o PEWS pode detectar, na triagem, crianças que precisam ser internadas | 424 | Prospectivo, observacional | O escore PEWS na triagem no DE apresentou baixa sensibilidade e, portanto, apresentou valor limitado preditivo de necessidade de internação. |
| Seiger et al.27 2013 | PEWS Triagem no DE | Comparar o desempenho de diferentes PEWS na previsão de internação da UTI ou internação de crianças que vêm ao DE. | 17943 | Estudo de coorte Prospectivo | A capacidade discriminativa do PEWS (área na curva ROC) foi moderada a boa para internação na UTI (intervalo: 0,602‐0,82) e ruim a moderado para internação (intervalo: 0,562‐0,68). Atualmente, não há comprovação de que o PEWS seja melhor que os sistemas de triagem convencionais. |
| Gold et al.28 2014 | PEWS DE | Explorar se o PEWS atribuído no DE (P0 na avaliação inicial; P1 na internação) é preditivo de necessidade de internação na UTI do DE ou piora do quadro clínico | 12306 | Estudo observacional prospectivo | No DE, a ferramenta por si só carece de características de teste suficientes para determinar alta ou prever a piora. |
| Roland et al.29 2016 | POPS Triagem no DE | Validar o POPS como uma ferramenta de triagem | 936 | Estudo observacional prospectivo | O POPS demonstrou capacidade funcional de auxiliar na tomada de decisões pelo profissional da saúde. |
| Rowland et al.30 2014 | POPS DE | Investigar a capacidade de o PEWS e o POPS serem preditivos de internação | 2068 | Estudo de coorte Prospectivo | A ROC do PEWS é 0,67 (IC de 95% 0,65 a 0,70), SE 0,02 e a ROC do POPS é 0,72 (IC de 95% 0,69 a 0,75). O POPS é uma variável preditora mais precisa de risco de internação no DE que o PEWS e é mais adequado para uso na configuração de DE. |
DE, Departamento de Emergência; PEWS, Escore de Alerta Precoce Pediátrico; POPS, Escore de Prioridade de Observação Pediátrico; TAP, Triângulo de Avaliação Pediátrica.
A ferramenta foi incorporada, como um instrumento essencial na avaliação de crianças doentes, em diferentes cursos de apoio de vida, incluindo o Suporte Avançado de Vida Pediátrico (APLS), Curso de Enfermagem em Emergências Pediátricas, Suporte Avançado de Vida em Pediatria (PALS), Programa de Emergências Pediátricas para Profissionais Pré‐Hospitalares (PEPP), Atendimento e Treinamento Pré‐Hospitalar de Crianças Especiais e Recurso Didático para Instrutores em Pediatria Pré‐hospitalar.5
O curso de APLS visa a melhorar o manejo inicial de crianças gravemente doentes e feridas por meio de treinamento e educação de profissionais de saúde. Trata‐se de uma fonte valiosa para residentes pediátricos e faz parte do programa de educação contínua de pediatras e médicos de emergência nos Estados Unidos.7
O primeiro curso de APLS foi implantado em 1984 nos Estados Unidos. A primeira edição do manual do aluno do curso de APLS foi publicada pela AAP e pelo Colégio Americano de Médicos de Emergência (ACEP) em 1989. Todas as edições foram orientadas pela Força‐Tarefa Conjunta de APLS e tudo foi construído sobre as bases estabelecidas pelo Dr. Brushore‐Fallis e seus colegas.8
Atualmente, os diretores do curso de APLS podem ser encontrados em mais de 15 países em todo o mundo. Apesar de sua ampla divulgação, pouco foi escrito sobre a eficácia de ensinar o TAP. Podemos encontrar somente um artigo publicado por Benito et al., no qual eles pediram aos diretores oficiais do curso de Suporte Avançado de Vida Pediátrico (APLS), na Espanha, informações específicas sobre os cursos dados até o momento. Os autores focaram nos resultados da pesquisa de avaliação do curso feita entre alunos no término do curso. A Sociedade Espanhola de Urgências Pediátricas (SEUP) introduziu o curso de APLS na Espanha em 2005. O primeiro curso oficial de instrutor foi oferecido em Bilbao, Espanha. Desde então, os membros da SEUP ofereceram 44 cursos em diferentes regiões da Espanha, dos quais participaram 1.520 alunos. Atualmente, o curso de APLS é ensinado em seis diferentes locais situados em diferentes regiões da Espanha e há 11 diretores do curso oficial de APLS e mais de 90 instrutores. Nas pesquisas de satisfação analisadas por Benito et al., 94,8% dos alunos de APLS concordaram que o curso foi muito útil para a prática clínica diária. Além disso, mais de 80% dos entrevistados indicaram que sempre usam a abordagem do TAP em sua prática clínica. Quase todos os entrevistados sentiram que o curso de APLS deve ser incluído no programa de residência‐treinamento pediátrico e acreditavam que ele deve ser uma exigência.9
TAP na configuração pré‐hospitalarO TAP foi inicialmente projetado para uso na configuração pré‐hospitalar. Assim, as primeiras tentativas de validar a ferramenta foram feitas nessa configuração. Em 2010, Mierek et al. publicaram um estudo no qual 12 prestadores de serviços médicos da SEM foram recrutados para observar dois vídeos de pacientes pediátricos e tomar uma decisão de transporte com base em suas observações. Após cada caso, os participantes foram entrevistados para determinar os motivos que os levaram a tomar sua decisão. As entrevistas foram então transcritas e analisadas separadamente por três pesquisadores. Eles concluíram que os prestadores de serviços médicos podem extrair informações de um local remoto sobre pacientes pediátricos que possam ser organizadas em uma ferramenta semelhante ao TAP. Essas informações obtidas a distância contribuíram diretamente para as decisões de transporte e confirmaram que a ferramenta foi um método eficiente em termos de tempo de triar os pacientes. Eles declararam que o TAP pode ser ensinado com mais confiança e maior ênfase e, por fim, ser aplicado de forma mais abrangente na medicina pré‐hospitalar.10
Em 2011, Horeczko et al. publicaram um artigo em que apresentaram o TAP para prestadores de serviços médicos pré‐hospitalares como uma ferramenta para reconhecer e tratar crianças gravemente doentes ou feridas.11
O primeiro estudo para avaliar o desempenho do TAP por paramédicos na configuração pré‐hospitalar foi publicado pelo mesmo grupo em 2014. Nesse estudo, um grupo de paramédicos dos Bombeiros de Los Angeles selecionou uma amostra de conveniência de avaliações dos pacientes pediátricos transportados para 29 instituições participantes, durante 18 meses, após serem treinados no curso de Treinamento Pediátrico para Profissionais do Setor Pré‐hospitalar, procedimentos de estudo do TAP e na aplicação do TAP para avaliar crianças entre 0‐14 anos. Então, dois investigadores, que não tinham informações sobre a avaliação paramédica do TAP, revisaram os prontuários médicos do DE e inseriram os dados na base de dados seguro na internet. A Impressão do TAP por Paramédicos serviu como o padrão de critérios para a impressão geral do TAP. A Impressão do TAP por Paramédicos feita no primeiro contato com o paciente mostrou “concordância substancial” (κ = 0,62, IC de 95%: 0,57‐0,66) com a revisão de prontuários retrospectiva dos investigadores, que refletiu o diagnóstico final e a alta. Quando classificada como estável em comparação com não estável, a concordância entre a Impressão do TAP por Paramédicos e a Impressão do TAP pelo Investigador também foi “substancial” (κ = 0,66, IC de 95%: 0,62‐0,71). A Impressão do TAP por Paramédicos para instabilidade demonstrou sensibilidade de 77,4% [IC de 95%: 72,6‐81,5%], especificidade de 90% [IC de 95%: 87,1‐91,5%] com índice de probabilidade positivo (IP+) de 7,7 [IC de 95%: 5,9‐9,1] e índice de probabilidade negativo (IP‐) de 0,3 [IC de 95%: 0,2‐0,3]. Os autores concluíram que os paramédicos construíram e aplicaram o TAP de forma confiável, previram fortemente a instabilidade e a estabilidade. Além disso, o TAP, conforme usado por paramédicos, foi compatível com o desempenho de intervenções pré‐hospitalares adequadas.12
TAP e triagemO objetivo da triagem é identificar os pacientes que são mais urgentes. A urgência incorpora conceitos de risco de deterioração e oportunidade no exame e tratamento médicos. Como a urgência poder diferir entre pacientes com o mesmo diagnóstico, a triagem deve focar na doença do paciente na apresentação, em vez do diagnóstico. Para identificar os pacientes com tal doença aguda, ferramentas de avaliação fácil e rápida devem ser incorporadas em sistemas de triagem.13
Atualmente, os sistemas de triagem estruturados mais comumente usados iniciam a classificação dos pacientes por meio de uma avaliação dessa impressão geral, independentemente do problema apresentado.14–16Sistemas de triagem como The Manchester, amplamente usado nos DEs da Europa, que não inclui essa avaliação inicial, mostraram menos precisão na classificação do paciente pediátrico.17–21
Para fazer a avaliação dessa impressão geral, conhecimento e experiência são necessários, porém não suficientes. O outro fator considerado importante é o instinto ou sexto sentido.15 Como mencionado anteriormente, o TAP de alguma forma resume os achados “instintivos” e isso o torna a ferramenta acadêmica ideal para ensinar essa avaliação inicial.
O TAP também parece ser uma ferramenta possivelmente ideal para nortear as decisões de triagem, pois ele pode ser aplicado de forma fácil e rápida, estratifica pacientes estáveis e não estáveis para diferentes áreas de tratamento. A Escala Canadense de Triagem e Acuidade Pediátrica (PaedCTAs) usa o TAP como a ferramenta de avaliação inicial.16
Horeczko et al. demonstraram pela primeira vez que uma avaliação estruturada, com base no TAP, feita por enfermeiros durante a triagem de pacientes identifica rapidamente e de forma confiável os pacientes pediátricos clinicamente urgentes e seu estado patofisiológico. Eles conduziram um estudo observacional prospectivo no qual os enfermeiros de triagem fizeram o TAP em todos os pacientes no DE pediátrica de um hospital‐escola urbano. Os pesquisadores fizeram uma revisão de prontuários, sem informações sobre eles, usaram a avaliação inicial e o diagnóstico final do médico como padrão de critério para comparação. Em seu estudo, o TAP identificou de forma precisa e confiável neonatos e crianças gravemente doentes ou feridos na triagem, conforme comprovado por um baixo IP negativo para instabilidade. Adicionalmente, o TAP classificou, de forma confiável, as crianças não estáveis por fisiopatologia, conforme comprovado pelo alto IP positivo para doença, auxiliou, assim, na identificação das prioridades de manejo.6
Além disso, o TAP também ajuda a identificar os pacientes que, após diagnóstico e tratamento completos no DE, têm doenças mais graves e são, por fim, internados no hospital. Em um grande estudo retrospectivo de único centro que incluiu 300.000 episódios classificados com o PaedCTAS, Fernandez et al. analisaram o percentual de crianças internadas com base nos achados do TAP por enfermeiros no momento da triagem. Como resultados secundários, eles também analisaram o percentual de pacientes internados na Unidade de Terapia Intensiva Pediátrica (UTIP), o tempo de internação no DE pediátrica (< 3 horas e ≥ 3 horas) e o percentual de pacientes que tiveram sangue coletado com relação aos achados do TAP na triagem. A presença de achados anormais do TAP na triagem foi associada a uma maior probabilidade de internação (razão de chance [RC], 5,14; IC de 95%, 4,97‐5,32), principalmente no caso de aparência (RC, 7,87; IC de 95%, 7,18‐8,62). Na análise multivariada, foi confirmado que os achados anormais no TAP representam fatores de risco independentes para internação. Com relação às medidas de resultado secundário, os achados anormais no TAP, principalmente aparência, e as combinações de mais de um componente do TAP foram associadas a maior tempo de internação no Departamento de Emergência Pediátrica (DEP) e maior probabilidade de internação na UTIP (RC para TAP anormal 12,75; IC de 95%, 10,86‐14,97).22
Mais recentemente, o mesmo grupo avaliou o desempenho do TAP juntamente com o nível de triagem fornecido pelo PaedCTAS, um escore clínico de asma (escore pulmonar) e saturação de oxigênio, como variáveis preditoras de internação em um DE pediátrica para crianças com exacerbações de asma. A presença de achados anormais no TAP foi um fator de risco independente para internação (RC: 1,6, IC de 95%: 1,4‐1,8) e para maior tempo de internação (RC: 1,5, IC de 95%: 1,3‐1,7). Entre os componentes do TAP, circulação anormal da pele foi a melhor variável preditora de internação (RC: 1,8, IC de 95%: 1,2‐2,9), ao passo que aumento do trabalho de respiração foi associado a maior tempo de internação (RC: 1,4, IC de 95%: 1,3‐1,6). Não foi encontrada relação entre os achados do TAP e internação na UTIP. Os autores concluíram que o TAP identifica pacientes que necessitam tratamento mais urgente, ajuda a aprimorar o fluxo de pacientes no DEP e também aqueles mais propensos a serem eventualmente internados ou necessitar de maior tempo de internação. Os gestores do DEP podem usar essas informações em tempo real para tomar decisões com relação à necessidade de recursos adicionais.23
Outras ferramentas de avaliação mais complexa, como o Escore de Alerta Precoce Pediátrico (PEWS) e o Escore de Prioridade de Observação Pediátrico (POPS), foram avaliadas na primeira etapa do processo de triagem. Essas ferramentas incorporam a medição dos sinais vitais. Tradicionalmente, os sinais vitais foram considerados um componente integral da avaliação inicial pela equipe de enfermagem e foram comumente usados como uma ferramenta de tomada de decisão, porém modelos de triagem mais novos defendem o uso seletivo de parâmetros fisiológicos na triagem. As medições dos sinais vitais podem depender do operador e a definição de sinais vitais normais varia de acordo com a referência consultada. Isso é especialmente verdadeiro para neonatos e crianças, períodos da vida de grandes mudanças fisiológicas e comportamentais, principalmente nos primeiros meses e anos. Há falta de consenso na literatura sobre os parâmetros dos sinais vitais pediátricos normais e, ainda, sobre o fato de a maior parte das referências dos sinais vitais normais ser obtida de estudos de crianças saudáveis. Mesmo nas melhores condições, os sinais vitais nem sempre são confiáveis ou precisos.1,24,25
Podemos encontrar alguns ensaios clínicos que incluíram o Escore de Alerta Precoce Pediátrico (PEWS) nos sistemas de triagem de DEs. O PEWS foi modificado de escores de alerta precoce de adultos para fornecer uma avaliação reproduzível do quadro clínico de uma criança. A ferramenta foi desenvolvida para detectar a pioria do quadro clínico em crianças internadas, para, em última instância, prevenir parada cardiopulmonar. Atualmente, vários PEWS são usados na Europa, todos com base na medição dos parâmetros fisiológicos, com pouca diferença entre os sistemas de pontuação. Em 2008, Bradman & Maconochie estudaram o uso de um sistema de PEWS como uma ferramenta de triagem para prever internação hospitalar no DEP. Eles constataram que a pontuação do PEWS no DE tinha baixa sensibilidade e, portanto, tinha um valor limitado na previsão da necessidade de internação, provavelmente devido ao fato de os parâmetros fisiológicos medidos poderem ser exacerbados devido a dor, pirexia e ansiedade, apresentações comuns em um DEP.26
Em 2013, Seiger et al. publicaram um estudo que comparou a validade de diferentes PEWs em um DEP. Apesar de os autores terem constatado que os PEWS podem identificar os pacientes em risco no DE para internação na UTI e, em menor grau, identificar os pacientes em risco de internação, eles não recomendaram o uso de escores de alerta como ferramentas de triagem para priorizar pacientes, pois, atualmente, não há comprovação de que os PEWS são melhores do que os sistemas de triagem convencionais.27
Em 2014, Gold et al. exploraram se os PEWS atribuídos em um DE de um hospital infantil urbano de cuidados terciários e foram preditivos da necessidade de internação na UTI do DE ou pioria do quadro clínico em pacientes internados. Seu estudo confirmou que, de fato, um PEWS elevado está associado à necessidade de internação na UTI diretamente do DE, bem como transferência, porém não há características de teste necessárias a serem usadas de maneira independente na configuração de DE. Usar o escore de corte ideal para prever alta do DE resultaria em um aumento de duas a quatro vezes da taxa de internação da unidade de terapia intensiva, bem como colocaria incorretamente cerca de 25% dos pacientes da unidade de terapia intensiva. O DE é um ambiente dinâmico com pacientes que apresentam frequentes alterações nos parâmetros fisiológicos devido à acuidade da doença ou lesão, medicação, dor, medo e ansiedade. Esses fatores resultariam em escores elevados de PEWS que não refletem a doença real.28
O Escore de Prioridade de Observação Pediátrico (POPS) inclui, além de sinais vitais, critérios de observação subjetivos e seu uso é comprovadamente mais adequado em uma configuração de DE do que o PEWS. O POPS é uma ferramenta de avaliação sob medida para uso em DEPs, incorpora parâmetros fisiológicos tradicionais juntamente com critérios observacionais mais subjetivos. Trata‐se de um sistema de pontuação fisiológica e observacional projetado para uso por profissionais da saúde de experiência clínica variada. O POPS demonstrou capacidade funcional para auxiliar os profissionais da saúde na tomada de decisão e uma variável preditora mais precisa de risco de internação no DE que o PEWS.29,30
TAP e prática clínicaAlém da aplicação clínica do TAP na triagem, não encontramos artigos sobre sua utilidade na prática médica. No estudo mencionado publicado por Benito et al., a maior parte dos participantes nos cursos de APLS reconhece que usaram a abordagem do TAP na prática clínica e mais da metade garantiu que seu manejo dos pacientes gravemente doentes melhorou após a conclusão do curso. Além disso, 82% declararam que as abordagens do TAP e do ABCDE (Via Aérea, Respiração, Circulação, Disfunção Neurológica e Exposição) os ajudaram no diagnóstico e na indicação do tratamento inicial mais adequado.9Apesar de este estudo não fornecer comprovação sobre o impacto direto do TAP na prática clínica, a opinião dos prestadores de serviços médicos que introduziram essa ferramenta no manejo de seus pacientes parece corroborar sua utilidade.
ConclusõesO TAP foi incorporado, como um instrumento essencial na avaliação de crianças doentes, em diferentes cursos de apoio de vida, apesar de pouco ter sido escrito sobre a eficácia de seu ensino.
O TAP demonstrou ser útil na avaliação de crianças doentes na configuração pré‐hospitalar e na tomada de decisões de transporte.
No DE, o TAP é útil na identificação, na triagem, das crianças que necessitam tratamento mais urgente e estudos recentes avaliaram e comprovaram a eficácia do TAP na identificação também de pacientes com doenças de saúde mais graves e que são eventualmente internados no hospital. Pouco foi publicado sobre o desempenho do TAP feito por pediatras ou médicos de emergência na avaliação inicial no departamento de emergência (DE).
O TAP se difunde rapidamente de forma internacional e sua aplicabilidade clínica é muito promissora. Contudo, é essencial promover pesquisa para validação clínica.
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
Como citar este artigo: Fernandez A, Benito J, Mintegi S. Is this child sick? Usefulness of the Pediatric Assessment Triangle in emergency settings. J Pediatr (Rio J). 2017;93:60–7.