The purpose of this study was to analyze the influence of the time between birth and the beginning of breastfeeding, especially at the moment of the rapid HIV test results at hospital admission for delivery.
MethodsCohort study of 932 pregnant women who underwent rapid HIV test admitted in the hospital for delivery in Baby‐Friendly Hospitals. The survival curves of time from birth to the first feeding were estimated by the Kaplan‐Meier method and the joint effect of independent variables by the Cox model with a hierarchical analysis. As the survival curves were not homogeneous among the five hospitals, hindering the principle of proportionality of risks, the data were divided into two groups according to the median time of onset of breastfeeding at birth in women undergoing rapid HIV testing.
ResultsHospitals with median time to breastfeeding onset at birth of up to 60minutes were considered as early breastfeeding onset and those with higher medians were considered as late breastfeeding onset at birth. Risk factors common to hospitals considered to be with early and late breastfeeding onset at birth were: cesarean section (RR=1.75 [95% CI: 1.38 to 2.22]; RR=3.83 [95% CI: 3.03 to 4.85]) and rapid test result after birth (RR=1.45 [95% CI: 1.12 to 1.89]; RR=1.65 (95% CI: 1.35 to 2.02]), respectively; and hospitals with late onset: starting prenatal care in the third trimester (RR=1.86 [95% CI: 1.16 to 2.97]).
ConclusionsThe onset of breastfeeding is postponed, even in Baby‐Friendly Hospitals, when the results of the rapid HIV test requested in the maternity are not available at the time of delivery.
Identificar os fatores associados ao tempo entre o nascimento e o início da amamentação em mães, especialmente no momento do resultado do teste rápido anti‐HIV, na internação para o parto.
MetodologiaEstudo de coorte com 932 parturientes que fizeram teste rápido anti‐HIV na internação para o parto em Hospitais Amigos da Criança. As curvas de sobrevida do tempo do nascimento até a primeira mamada foram estimadas pelo método Kaplan‐Meier e o efeito conjunto das variáveis independentes pelo modelo de Cox, com análise hierarquizada. Como as curvas de sobrevida não foram homogêneas entre os cinco hospitais, o que feriu o princípio de proporcionalidade de riscos, os dados foram desmembrados em dois grupos segundo o tempo mediano de início de aleitamento materno ao nascer em mulheres submetidas ao teste rápido anti‐HIV.
ResultadosHospitais com tempo mediano de até 60 minutos foram considerados como hospitais de início precoce do aleitamento materno e hospitais com tempo mediano superior foram considerados como hospitais de início tardio do aleitamento materno ao nascer. Foram fatores de risco comuns aos hospitais com início precoce e tardio do aleitamento materno ao nascer: parto cesáreo [RR=1,75 (IC95%:1,38‐2,22); RR=3,83 (IC95%:3,03‐4,85)] e resultado do teste rápido após o parto [RR=1,45 (IC95%:1,12‐1,89); RR=1,65 (IC95%:1,35‐2,02)], respectivamente; e nos hospitais com início tardio de aleitamento materno ao nascer: iniciar o pré‐natal no terceiro trimestre (RR=1,86 (IC95%:1,16‐2,97).
ConclusõesO início do aleitamento materno vem sendo postergado, mesmo em Hospitais Amigos da Criança, quando os resultados do teste rápido anti‐HIV solicitados na maternidade não estão disponíveis no momento do parto.
O aleitamento materno ao nascer é fundamental no estabelecimento do vínculo mãe‐bebê, além de contribuir para a continuidade do aleitamento materno e para a redução da mortalidade neonatal.1,2 Os recém‐nascidos estão mais responsivos a odor, tato e calor da mãe e quando o contato pele a pele é iniciado, logo após o nascimento, o recém‐nascido tem habilidade para se dirigir à região mamilo‐areolar e abocanhá‐la na primeira hora de vida. Após três e quatro horas do parto, os recém‐nascidos entram na fase do sono e isso dificulta o estabelecimento do aleitamento materno.3
Diante disso, a Iniciativa Hospital Amigo da Criança (IHAC) recomenda “colocar os bebês em contato direto com a mãe logo após o parto por pelo menos uma hora e incentivar a mãe a identificar se o bebê está pronto para ser amamentado, oferecendo ajuda se necessário” como o quarto passo entre os “Dez passos para o sucesso do aleitamento materno”.4
Há situações, contudo, em que o aleitamento materno não deve ser praticado. No Brasil é contraindicada a amamentação por mães soropositivas para o vírus da imunodeficiência humana (HIV) devido ao risco de transmissão vertical pelo leite materno.5 No entanto, o Ministério da Saúde recomenda que o profissional de saúde não proíba a amamentação às mães que, apesar de terem feito o teste anti‐HIV, não tenham o resultado disponível, pois a contraindicação deve ser baseada em um diagnóstico de HIV reagente, bem como reforça que cabe ao serviço estabelecer uma logística para que o resultado esteja disponível em tempo hábil.6 Com esse fim, o Ministério da Saúde regulamentou os testes rápidos anti‐HIV em maternidades, em parturientes não testadas para o HIV no pré‐natal, a tempo da adoção de condutas profiláticas de transmissão vertical.7
Além disso, desde 2006 o Ministério da Saúde recomenda a repetição da sorologia anti‐HIV, com o consentimento da mulher, próximo à trigésima semana de gestação,8 sempre que possível. Com isso, os testes rápidos anti‐HIV passaram a ser solicitados frequentemente nas maternidades. Contudo, muitas vezes sem critério, até para mulheres que já dispunham de diagnóstico do último trimestre de gestação. Essa grande demanda por testes rápidos e a sobrecarga de trabalho dos profissionais têm dificultado a agilidade na obtenção dos resultados.9
Diante disso, este estudo objetiva analisar os fatores associados ao período entre o nascimento e o início da amamentação em mães submetidas ao teste rápido anti‐HIV na internação para o parto, em especial no momento do resultado do teste rápido anti‐HIV.
MétodosEstudo de coorte. O evento inicial foi o nascimento e o desfecho a primeira mamada. Foi usada a base de dados da pesquisa “Gênero, poder e cidadania: a mulher é sujeito no processo decisório da amamentação ao nascimento quando o status de HIV é ignorado pelo serviço?”10 A população alvo do estudo foram todas as mulheres que fizeram o teste rápido anti‐HIV durante a internação para o parto nos cinco Hospitais Amigos da Criança pertencentes ao Sistema de Gestação de Alto Risco no município do Rio de Janeiro entre 11 de setembro e 11 de dezembro de 2006.
O estudo piloto foi feito em dois hospitais do Sistema de Gestação de Alto Risco do mesmo município com termo de compromisso de virem a se tornar Hospitais Amigos da Criança. O estudo indicou uma prevalência de não amamentação ao nascimento de 50% entre as mulheres soronegativas submetidas ao teste rápido anti‐HIV. A partir desse parâmetro, estimou‐se uma amostra de 700 mães para um poder estatístico de 99% e nível de confiança de 95%.
Foram incluídas mulheres que fizeram teste rápido anti‐HIV por ocasião do parto cujos filhos nasceram vivos e permaneceram em alojamento conjunto. Foram excluídas mulheres cujo concepto nasceu com APGAR no quinto minuto abaixo de 7 (precárias condições de vitalidade) e que foi levado para a unidade intensiva (UI ou UTI) quando o destino da puérpera foi a UTI ou soropositividade para o HIV.
As entrevistas foram feitas por enfermeiras ou acadêmicas de enfermagem treinadas e supervisionada semanalmente por um pesquisador, mediante a assinatura do Termo de Consentimento Livre e Esclarecido com detalhes da pesquisa e garantia de confidencialidade das informações. O projeto foi aprovado pelo Comitê de Ética da Secretaria Municipal de Saúde do Rio de Janeiro (Parecer 82A de 31/7/2006).
Para a identificação das parturientes submetidas ao teste rápido anti‐HIV foi feito um levantamento diário no laboratório de cada hospital e o nome dessas mulheres foi transcrito para um formulário de coleta de dados. O formulário foi confrontado diariamente com a relação de internamentos no alojamento conjunto, o prontuário foi consultado, os dados relativos ao parto foram transcritos para um mapa diário e as mães elegíveis foram entrevistadas. As entrevistas foram feitas por meio de um questionário estruturado, aplicado pelo menos duas horas após o nascimento da criança. Se no momento da entrevista o recém‐nascido ainda não havia sido amamentado, a entrevistadora retornava àquela mãe no fim do dia para a coleta dos dados referentes ao tempo decorrido entre o nascimento e a primeira mamada.
O desfecho do estudo foi obtido por meio da pergunta “Quanto tempo depois do parto seu bebê mamou pela primeira vez?” e, na tentativa de melhorar a precisão da resposta da mãe, buscou‐se que essa recordasse o horário desse evento com base nos horários das rotinas hospitalares. A resposta foi dada em horas e minutos e foi considerada a primeira mamada como o momento do contato entre a boca do bebê e a região mamilo‐areolar da mãe com ocorrência de sucção ou apenas lambedura.
As variáveis foram organizadas em modelo hierarquizado, com características socioeconômicas e demográficas (distais), reprodutivas da assistência pré‐natal (intermediárias) e hospitalares (proximais). As variáveis distais foram: idade, escolaridade, cor, situação conjugal, trabalho e ganho materno.
As variáveis intermediárias foram: paridade; feitura de pré‐natal; trimestre em que iniciou o pré‐natal; número de consultas; feitura do exame anti‐HIV no pré‐natal; trimestre em que fez o exame; e resultado do exame anti‐HIV no pré‐natal.
Por fim, as variáveis proximais foram: hospital; tipo de parto; sexo do bebê; mãe queria amamentar; profissionais escutaram o que a mãe tinha a dizer sobre ela e o bebê; mãe teve conhecimento da feitura de teste rápido anti‐HIV no hospital; mãe recebeu explicação sobre a feitura do teste; puérpera teve conhecimento do resultado do teste; e momento em que a mãe soube o resultado do teste.
Foi usada a análise de sobrevida11 em que o tempo zero foi o nascimento e a primeira mamada o evento final. Na análise foram consideradas as puérperas que iniciaram o aleitamento materno nas primeiras 24 horas. Os casos em que não foi possível seguimento até o desfecho e aqueles em que o tempo de ocorrência do aleitamento materno foi superior a 24 horas foram censurados.
Usou‐se como ferramenta exploratória, na análise univariada, as curvas de sobrevida, geral e por estrato, estimadas pelo método não paramétrico de Kaplan‐Meier.12
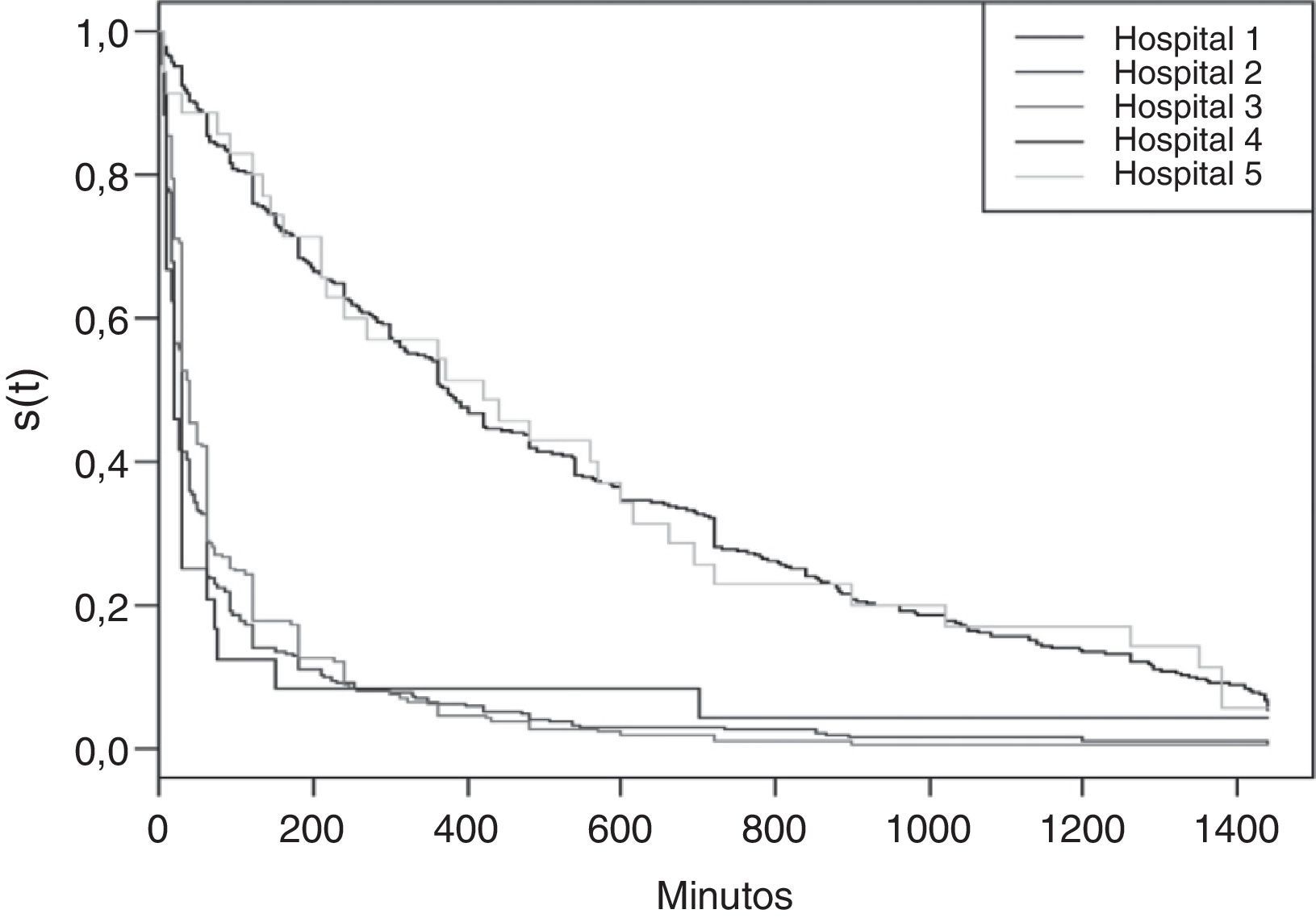
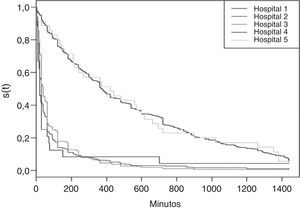
Verificou‐se que as curvas de sobrevida não eram homogêneas entre os cinco hospitais, o que feriu o princípio de proporcionalidade de risco. Decidiu‐se, portanto, desmembrar os dados em dois grupos, segundo o tempo mediano de início do AM ao nascer: os hospitais com tempo mediano de até 60 minutos foram considerados como de início precoce do aleitamento materno ao nascer e aqueles com tempo mediano superior foram considerados como hospitais de início tardio do aleitamento materno ao nascer.
Após a análise inicial, as variáveis que apresentaram significância estatística no nível de 10% pelo teste de Peto12 ou de importância epidemiológica foram consideradas para a composição do modelo hierarquizado. O teste de Wald foi usado com o propósito de comparar os diferentes modelos de regressão de Cox. Usou‐se o R2 do modelo saturado para avaliar a qualidade de ajuste, baseado na proporção da variância explicada.
Na modelagem hierarquizada introduziu‐se o bloco das variáveis do nível distal. As variáveis com significância estatística no nível de 10% foram conservadas no modelo e constaram na análise do bloco intermediário. O mesmo procedimento foi repetido para a análise do bloco das variáveis proximais, o que resultou em um modelo final com três níveis.13,14
Os testes de Schoenfeld e Martingale12 foram aplicados para a análise dos resíduos. O banco de dados foi construído no Epi Info (Epi Info™ Centers for Disease Control and Prevention, GA, EUA) e as modelagens estatísticas, os gráficos e a análise de resíduos foram feitas no R statistical package15 (R Core Team (2012). R: a language and environment for statistical computing, Viena, Austria).
ResultadosNo período do estudo houve 4.895 partos nos hospitais selecionados e 1.396 (28,5%) mulheres fizeram o teste rápido anti‐HIV. Dessas, 322 foram excluídas por apresentar algum critério que pudesse prejudicar ou impossibilitar o aleitamento materno ao nascimento. Das 1.074 elegíveis, houve recusa em participar de 42 mulheres (3,9%) e perda de 77 (7,2%) por alta precoce ou outro motivo. Não foi possível obter o tempo até a primeira mamada com 23 mães (2,1%) e restaram 932 mulheres para análise. Dessas, 27 casos foram censurados, com tempo de início do aleitamento materno superior a 24 horas, e o número de eventos ficou restrito a 905.
O tempo mediano de início do aleitamento materno foi de 90 minutos (IC 95%: 63‐120), sendo 48% a probabilidade de mamar na primeira hora após o parto.
A mediana do tempo até o início da amamentação para as mães de cor branca (60 minutos; IC 95%: 40‐65), com um a quatro anos de escolaridade (60 minutos; IC 95%: 36‐120) e renda materna superior a um salário mínimo (60 minutos; IC 95%: 40‐110) foi menor do que seus complementares com significância estatística no teste de Peto (p<0,001, p=0,046, p=0,089, respectivamente). A idade materna não apresentou significância estatística ao ser analisada de forma categorizada pelo Kaplan‐Meier (p=0,313), mas sim ao ser analisada de forma contínua (p=0,049), e mostrou uma associação linear com o tempo quando feito um spline, com um p‐valor da linearidade de p=0,051, contra p=0,470 na associação não linear.
As variáveis do pré‐natal não apresentaram curvas de sobrevida com diferença estatisticamente significativa ao teste de Peto, mas em relação às variáveis hospitalares os seguintes fatores postergaram o início do AM: o hospital de internação (p<0,001); a mãe teve conhecimento da feitura do teste rápido anti‐HIV (120 minutos; IC 95%: 90‐135); ter recebido explicação sobre o teste (120 minutos; IC 95%: 105‐180); ter conhecimento do resultado do teste (180 minutos; IC 95%: 120‐210); ter conhecido esse resultado depois do parto (240 minutos; IC 95%: 180‐348); ter sido submetida a cesariana (110 minutos; IC 95%: 120‐360); não querer colocar o bebê no peito ao nascimento (120 minutos; IC 95%: 95‐174); informar não ter sido escutada pelo hospital (136 minutos; IC 95%: 110‐189).
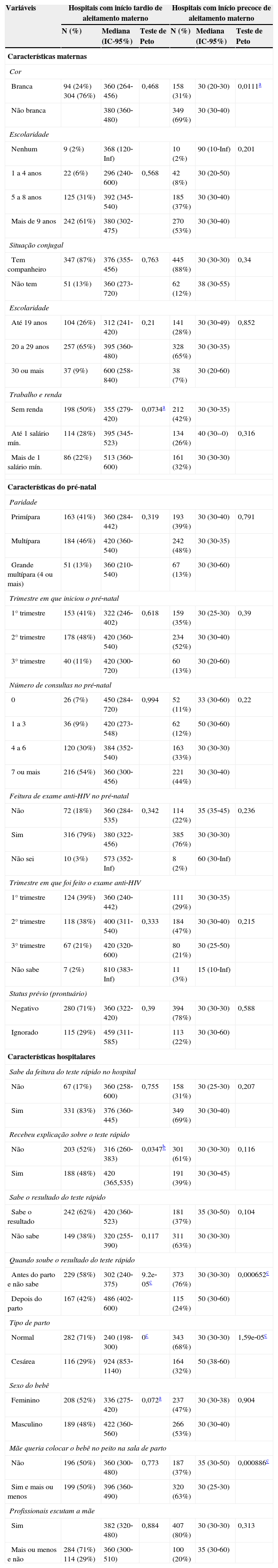
Nas curvas de sobrevida estratificadas por hospital, conforme figura 1, percebemos que o tempo até a primeira mamada apresentou padrões distintos. Os hospitais 2, 3 e 4 apresentaram um início precoce do aleitamento materno ao nascer nos casos das mulheres submetidas ao teste rápido anti‐HIV, enquanto os hospitais 1 e 5 apresentaram um início tardio da primeira mamada, o que levou ao desmembramento do banco segundo mediana de tempo. O tempo mediano foi analisado para esses dois grupos de hospitais (tabela 1).
Tempo mediano do nascimento até o início do aleitamento materno, por tipo de conduta hospitalar. Município do Rio de Janeiro, 2006
| Variáveis | Hospitais com início tardio de aleitamento materno | Hospitais com início precoce de aleitamento materno | ||||
|---|---|---|---|---|---|---|
| N (%) | Mediana (IC‐95%) | Teste de Peto | N (%) | Mediana (IC‐95%) | Teste de Peto | |
| Características maternas | ||||||
| Cor | ||||||
| Branca | 94 (24%) 304 (76%) | 360 (264‐456) | 0,468 | 158 (31%) | 30 (20‐30) | 0,0111a |
| Não branca | 380 (360‐480) | 349 (69%) | 30 (30‐40) | |||
| Escolaridade | ||||||
| Nenhum | 9 (2%) | 368 (120‐Inf) | 10 (2%) | 90 (10‐Inf) | 0,201 | |
| 1 a 4 anos | 22 (6%) | 296 (240‐600) | 0,568 | 42 (8%) | 30 (20‐50) | |
| 5 a 8 anos | 125 (31%) | 392 (345‐540) | 185 (37%) | 30 (30‐40) | ||
| Mais de 9 anos | 242 (61%) | 380 (302‐475) | 270 (53%) | 30 (30‐40) | ||
| Situação conjugal | ||||||
| Tem companheiro | 347 (87%) | 376 (355‐456) | 0,763 | 445 (88%) | 30 (30‐30) | 0,34 |
| Não tem | 51 (13%) | 360 (273‐720) | 62 (12%) | 38 (30‐55) | ||
| Escolaridade | ||||||
| Até 19 anos | 104 (26%) | 312 (241‐420) | 0,21 | 141 (28%) | 30 (30‐49) | 0,852 |
| 20 a 29 anos | 257 (65%) | 395 (360‐480) | 328 (65%) | 30 (30‐35) | ||
| 30 ou mais | 37 (9%) | 600 (258‐840) | 38 (7%) | 30 (20‐60) | ||
| Trabalho e renda | ||||||
| Sem renda | 198 (50%) | 355 (279‐420) | 0,0734a | 212 (42%) | 30 (30‐35) | |
| Até 1 salário mín. | 114 (28%) | 395 (345‐523) | 134 (26%) | 40 (30--0) | 0,316 | |
| Mais de 1 salário mín. | 86 (22%) | 513 (360‐600) | 161 (32%) | 30 (30‐30) | ||
| Características do pré‐natal | ||||||
| Paridade | ||||||
| Primípara | 163 (41%) | 360 (284‐442) | 0,319 | 193 (39%) | 30 (30‐40) | 0,791 |
| Multípara | 184 (46%) | 420 (360‐540) | 242 (48%) | 30 (30‐35) | ||
| Grande multípara (4 ou mais) | 51 (13%) | 360 (210‐540) | 67 (13%) | 30 (30‐60) | ||
| Trimestre em que iniciou o pré‐natal | ||||||
| 1° trimestre | 153 (41%) | 322 (246‐402) | 0,618 | 159 (35%) | 30 (25‐30) | 0,39 |
| 2° trimestre | 178 (48%) | 420 (360‐540) | 234 (52%) | 30 (30‐40) | ||
| 3° trimestre | 40 (11%) | 420 (300‐720) | 60 (13%) | 30 (20‐60) | ||
| Número de consultas no pré‐natal | ||||||
| 0 | 26 (7%) | 450 (284‐720) | 0,994 | 52 (11%) | 33 (30‐60) | 0,22 |
| 1 a 3 | 36 (9%) | 420 (273‐548) | 62 (12%) | 50 (30‐60) | ||
| 4 a 6 | 120 (30%) | 384 (352‐540) | 163 (33%) | 30 (30‐30) | ||
| 7 ou mais | 216 (54%) | 360 (300‐456) | 221 (44%) | 30 (30‐40) | ||
| Feitura de exame anti‐HIV no pré‐natal | ||||||
| Não | 72 (18%) | 360 (284‐535) | 0,342 | 114 (22%) | 35 (35‐45) | 0,236 |
| Sim | 316 (79%) | 380 (322‐456) | 385 (76%) | 30 (30‐30) | ||
| Não sei | 10 (3%) | 573 (352‐Inf) | 8 (2%) | 60 (30‐Inf) | ||
| Trimestre em que foi feito o exame anti‐HIV | ||||||
| 1° trimestre | 124 (39%) | 360 (240‐442) | 111 (29%) | 30 (30‐35) | ||
| 2° trimestre | 118 (38%) | 400 (311‐540) | 0,333 | 184 (47%) | 30 (30‐40) | 0,215 |
| 3° trimestre | 67 (21%) | 420 (320‐600) | 80 (21%) | 30 (25‐50) | ||
| Não sabe | 7 (2%) | 810 (383‐Inf) | 11 (3%) | 15 (10‐Inf) | ||
| Status prévio (prontuário) | ||||||
| Negativo | 280 (71%) | 360 (322‐420) | 0,39 | 394 (78%) | 30 (30‐30) | 0,588 |
| Ignorado | 115 (29%) | 459 (311‐585) | 113 (22%) | 30 (30‐60) | ||
| Características hospitalares | ||||||
| Sabe da feitura do teste rápido no hospital | ||||||
| Não | 67 (17%) | 360 (258‐600) | 0,755 | 158 (31%) | 30 (25‐30) | 0,207 |
| Sim | 331 (83%) | 376 (360‐445) | 349 (69%) | 30 (30‐40) | ||
| Recebeu explicação sobre o teste rápido | ||||||
| Não | 203 (52%) | 316 (260‐383) | 0,0347b | 301 (61%) | 30 (30‐30) | 0,116 |
| Sim | 188 (48%) | 420 (365,535) | 191 (39%) | 30 (30‐45) | ||
| Sabe o resultado do teste rápido | ||||||
| Sabe o resultado | 242 (62%) | 420 (360‐523) | 181 (37%) | 35 (30‐50) | 0,104 | |
| Não sabe | 149 (38%) | 320 (255‐390) | 0,117 | 311 (63%) | 30 (30‐30) | |
| Quando soube o resultado do teste rápido | ||||||
| Antes do parto e não sabe | 229 (58%) | 302 (240‐375) | 9.2e‐05c | 373 (76%) | 30 (30‐30) | 0,000652c |
| Depois do parto | 167 (42%) | 486 (402‐600) | 115 (24%) | 50 (30‐60) | ||
| Tipo de parto | ||||||
| Normal | 282 (71%) | 240 (198‐300) | 0c | 343 (68%) | 30 (30‐30) | 1,59e‐05c |
| Cesárea | 116 (29%) | 924 (853‐1140) | 164 (32%) | 50 (38‐60) | ||
| Sexo do bebê | ||||||
| Feminino | 208 (52%) | 336 (275‐420) | 0,072a | 237 (47%) | 30 (30‐38) | 0,904 |
| Masculino | 189 (48%) | 422 (360‐560) | 266 (53%) | 30 (30‐40) | ||
| Mãe queria colocar o bebê no peito na sala de parto | ||||||
| Não | 196 (50%) | 360 (300‐480) | 0,773 | 187 (37%) | 35 (30‐50) | 0,000886c |
| Sim e mais ou menos | 199 (50%) | 396 (360‐490) | 320 (63%) | 30 (25‐30) | ||
| Profissionais escutam a mãe | ||||||
| Sim | 382 (320‐480) | 0,884 | 407 (80%) | 30 (30‐30) | 0,313 | |
| Mais ou menos e não | 284 (71%) 114 (29%) | 360 (300‐510) | 100 (20%) | 35 (30‐60) | ||
IC, intervalo de confiança.
Para os hospitais com início tardio do aleitamento materno ao nascer o tempo mediano foi de 375 minutos. Nos hospitais com início precoce da amamentação a mediana foi de 30 minutos, tempo mais de 10 vezes inferior.
Com base na análise univariada pelo Kaplan‐Meier e por critérios epidemiológicos, as variáveis foram analisadas segundo o modelo hierarquizado proposto.
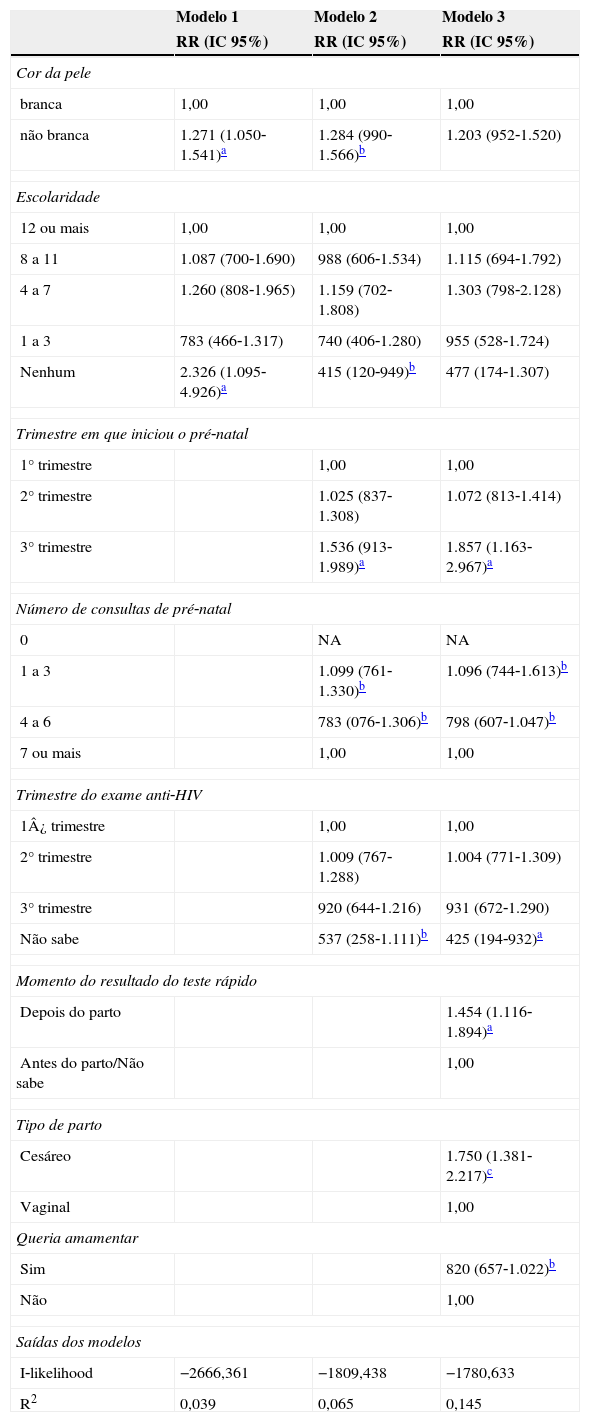
O modelo 3, após ajustado, do modelo hierarquizado dos fatores relacionados ao tempo até o início do aleitamento materno em hospitais com início precoce frente à amamentação, teve o poder de explicação da covariância de 14,5%. Nesse sentido, foram fatores que postergaram o início da amamentação: iniciar o pré‐natal no terceiro trimestre; o conhecimento depois do parto do resultado do teste rápido anti‐HIV feito no hospital; e parto cesáreo.
No modelo hierarquizado para hospitais com início tardio de aleitamento materno, quando introduzimos as variáveis do nível proximal, as do nível distal perderam significância estatística e, dessa forma, seu efeito pareceu ser intermediado pelas variáveis desse nível (tabela 2).
Modelo hierarquizado dos fatores relativos ao tempo até o início da amamentação em hospitais com início precoce do aleitamento materno ao nascer. Município do Rio de Janeiro, 2006
| Modelo 1 | Modelo 2 | Modelo 3 | |
|---|---|---|---|
| RR (IC 95%) | RR (IC 95%) | RR (IC 95%) | |
| Cor da pele | |||
| branca | 1,00 | 1,00 | 1,00 |
| não branca | 1.271 (1.050‐1.541)a | 1.284 (990‐1.566)b | 1.203 (952‐1.520) |
| Escolaridade | |||
| 12 ou mais | 1,00 | 1,00 | 1,00 |
| 8 a 11 | 1.087 (700‐1.690) | 988 (606‐1.534) | 1.115 (694‐1.792) |
| 4 a 7 | 1.260 (808‐1.965) | 1.159 (702‐1.808) | 1.303 (798‐2.128) |
| 1 a 3 | 783 (466‐1.317) | 740 (406‐1.280) | 955 (528‐1.724) |
| Nenhum | 2.326 (1.095‐4.926)a | 415 (120‐949)b | 477 (174‐1.307) |
| Trimestre em que iniciou o pré‐natal | |||
| 1° trimestre | 1,00 | 1,00 | |
| 2° trimestre | 1.025 (837‐1.308) | 1.072 (813‐1.414) | |
| 3° trimestre | 1.536 (913‐1.989)a | 1.857 (1.163‐2.967)a | |
| Número de consultas de pré‐natal | |||
| 0 | NA | NA | |
| 1 a 3 | 1.099 (761‐1.330)b | 1.096 (744‐1.613)b | |
| 4 a 6 | 783 (076‐1.306)b | 798 (607‐1.047)b | |
| 7 ou mais | 1,00 | 1,00 | |
| Trimestre do exame anti‐HIV | |||
| 1¿ trimestre | 1,00 | 1,00 | |
| 2° trimestre | 1.009 (767‐1.288) | 1.004 (771‐1.309) | |
| 3° trimestre | 920 (644‐1.216) | 931 (672‐1.290) | |
| Não sabe | 537 (258‐1.111)b | 425 (194‐932)a | |
| Momento do resultado do teste rápido | |||
| Depois do parto | 1.454 (1.116‐1.894)a | ||
| Antes do parto/Não sabe | 1,00 | ||
| Tipo de parto | |||
| Cesáreo | 1.750 (1.381‐2.217)c | ||
| Vaginal | 1,00 | ||
| Queria amamentar | |||
| Sim | 820 (657‐1.022)b | ||
| Não | 1,00 | ||
| Saídas dos modelos | |||
| I‐likelihood | −2666,361 | −1809,438 | −1780,633 |
| R2 | 0,039 | 0,065 | 0,145 |
IC, intervalo de confiança; RR, risco relativo.
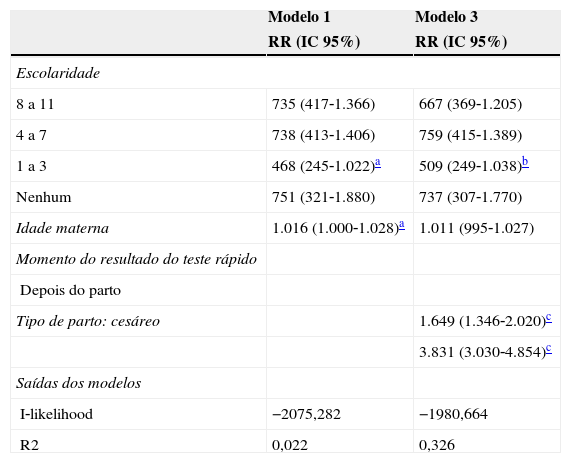
No modelo final para os hospitais com início tardio da amamentação ao nascimento, foram fatores que interferiram de forma negativa no desfecho: ter recebido depois do parto o resultado do teste rápido feito na maternidade; e parto cesáreo. A inclusão das variáveis do nível proximal melhorou cerca de 30% o ajuste do modelo (tabela 3).
Modelo hierarquizado dos fatores relativos ao tempo até o início da amamentação em hospitais com início tardio do aleitamento materno ao nascer. Município do Rio de Janeiro, 2006
| Modelo 1 | Modelo 3 | |
|---|---|---|
| RR (IC 95%) | RR (IC 95%) | |
| Escolaridade | ||
| 8 a 11 | 735 (417‐1.366) | 667 (369‐1.205) |
| 4 a 7 | 738 (413‐1.406) | 759 (415‐1.389) |
| 1 a 3 | 468 (245‐1.022)a | 509 (249‐1.038)b |
| Nenhum | 751 (321‐1.880) | 737 (307‐1.770) |
| Idade materna | 1.016 (1.000‐1.028)a | 1.011 (995‐1.027) |
| Momento do resultado do teste rápido | ||
| Depois do parto | ||
| Tipo de parto: cesáreo | 1.649 (1.346‐2.020)c | |
| 3.831 (3.030‐4.854)c | ||
| Saídas dos modelos | ||
| I‐likelihood | −2075,282 | −1980,664 |
| R2 | 0,022 | 0,326 |
IC, intervalo de confiança; RR, risco relativo.
Os fatores de risco para o desfecho nos hospitais com início precoce de aleitamento materno ao nascer foram: iniciar o pré‐natal no terceiro trimestre; momento do resultado do teste‐rápido depois do parto; e parto cesáreo. Para os hospitais com início tardio da amamentação os fatores de risco foram: momento do resultado do teste rápido depois do parto; e parto cesáreo.
DiscussãoA variável “momento do resultado do teste‐rápido anti‐HIV depois do parto” apresentou consistência e magnitude próximas nos dois modelos, independentemente da característica hospitalar de iniciar precoce ou tardiamente o aleitamento materno ao nascer. Isso revela que o atraso no resultado do teste tem impacto semelhante e influência de mesma intensidade na postergação da amamentação ao nascimento.
Em artigo que dicotomizou o início da amamentação (primeira hora de vida e após a primeira hora), não saber da feitura do teste rápido anti‐HIV no hospital e não ter conhecimento do resultado também se mostraram como fatores que adiaram o aleitamento materno ao nascimento.9
Verificou‐se, em uma revisão sistemática publicada recentemente,15 que o único estudo que investigou o teste rápido anti‐HIV em relação ao aleitamento materno é fruto do mesmo banco de dados que deu origem a este artigo.
O parto cesáreo apresentou associação negativa com relação ao início da amamentação e, dessa forma, persistiu como barreira na amamentação ao nascimento.16‐18 Há autores que consideram o parto cesáreo fator de risco para a continuação da amamentação em um e três meses após o nascimento.19
O tempo mediano de inicio da amamentação em parto normal foi de 60 minutos e para parto cesáreo a mediana foi de 210 minutos. Segundo a conduta hospitalar, o tempo mediano até o inicio da amamentação para o parto normal nos hospitais com início precoce é 30 minutos, ao passo que nos hospitais com início tardio esse tempo é 240 minutos, um tempo oito vezes superior.
O tempo mediano para a primeira mamada no parto cesáreo também apresentou diferença por conduta hospitalar. Nos hospitais com início tardio a mediana foi de 924 minutos e nos hospitais com início precoce a mediana foi de 50 minutos, um tempo quase 18 vezes inferior.
A variável “intenção de amamentar na sala de parto” só apresentou associação significativa com o desfecho nos hospitais com início precoce de aleitamento materno ao nascer, o que sugere que a decisão materna pela amamentação fica fragilizada mesmo em Hospitais Amigos da Criança, onde persiste uma carência de sensibilização da equipe quanto à autonomia da mulher perante a instituição hospitalar.
A partir dos modelos finais apresentados verificamos que há fatores que são comuns, independentemente do padrão de mediana do tempo até o início do aleitamento materno, como o momento do resultado do teste‐rápido e o tipo de parto.
Nos hospitais com início tardio da amamentação as análises sugerem que quase 30% da variação do tempo é previsível pelas variáveis hospitalares. Nos hospitais com início precoce do aleitamento materno ao nascer uma pequena parcela da variabilidade dos dados é explicada pelo modelo (R2=0,145), porém permaneceu um peso maior das variáveis proximais ao desfecho. A análise dos resíduos dos modelos finais mostrou bom ajuste dos modelos.
Nos hospitais com início precoce da amamentação, 74% das mulheres conseguiram iniciar a amamentação na primeira hora de vida do recém‐nascido, enquanto que nos hospitais com início tardio apenas 15% iniciaram a amamentação na primeira hora após o parto. Dessa forma, fica evidente a postergação do início do aleitamento materno como prática instituída, mesmo em Hospitais Amigos da Criança. As rotinas hospitalares são descritas na literatura como barreira para o início da amamentação.20
Apesar das características desses hospitais, que por essência são incentivadores do aleitamento materno, a postergação do início da amamentação é apoiada em conhecimentos não descritos na literatura. Dessa forma, mesmo sendo Hospitais Amigos da Criança, esses podem ser classificados como tendo início precoce ou tardio no estabelecimento do aleitamento materno ao nascer.
O estudo apresenta limitações, pois não foi possível analisar fatores que, de acordo com a revisão sistemática sobre o tema,15 podem influenciar no início da amamentação, tais como: zona de residência, orientação sobre amamentação no pré‐natal, parto domiciliar e prematuridade. Além disso, como todas as mães investigadas foram submetidas ao teste rápido, não foi possível investigar isoladamente a influência do teste, o que viria a enriquecer a análise.
Apesar dessas limitações, este estudo se constitui importante instrumento para o aprimoramento das estratégias de prevenção da transmissão vertical e da Iniciativa Hospital Amigo da Criança, bem como de estratégias de humanização do atendimento e na articulação dessas políticas.
A única variável de assistência pré‐natal que se associou ao tempo até o início da amamentação foi o início do pré‐natal no terceiro trimestre, entre os hospitais com início precoce de aleitamento materno ao nascer. As mulheres que iniciaram o pré‐natal tardiamente parecem configurar uma clientela de risco para o estabelecimento da amamentação, mesmo em hospitais com práticas que propiciam o início precoce do aleitamento materno. Vê‐se, portanto, que há necessidade de um esforço maior para a feitura de pré‐natal de qualidade com captação precoce de gestantes e avaliação mais criteriosa para o parto cesáreo.
É urgente a definição de normas quanto à conduta de aleitamento materno para status desconhecido de HIV, práticas de aconselhamento e consentimento e definição de responsabilidades quanto ao fornecimento do resultado em tempo oportuno.
Em uma investigação mais recente conduzida em 15 maternidades do Rio de Janeiro em 2009, ainda era grande a proporção de mães submetidas ao teste rápido na internação para o parto e o desconhecimento do resultado do teste anti‐HIV antes do parto aumentou em mais de duas vezes a chance de início tardio da amamentação.21 Isso sinaliza que esse panorama não tem evoluído positivamente no tempo.
Após a implantação da IHAC houve avanços significativos nas práticas de aleitamento materno. Diante disso, o desafio proposto é o estabelecimento do compromisso de se avaliar intervenções que podem estar relacionadas à postergação do início da amamentação, como a operacionalização inadequada do teste rápido anti‐HIV.
FinanciamentoGlaucia Talita Possolli recebeu financiamento de bolsa de mestrado pela Coordenação de Aperfeiçoamento de Pessoa de Nível Superior (Capes).
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
Como citar este artigo: Possolli GT, de Carvalho ML, Oliveira MI. HIV testing in the maternity ward and the start of breastfeeding: a survival analysis. J Pediatr (Rio J). 2015;91:397–404.
Trabalho vinculado à Escola Nacional de Saúde Pública (ENSP), Fundação Oswaldo Cruz (Fiocruz), Rio de Janeiro, RJ, Brasil.