Brazil is a large, heterogeneous, and diverse country, marked by social, economic, and regional inequalities. Stillbirth is a global concern, especially in low‐ and middle‐income countries. This study investigated the prevalence and possible determinants of stillbirth in different regions of Brazil.
MethodsThis is a cross‐sectional study including all women of reproductive age who had had a pregnancy in the last five years, enrolled in the most recent Brazilian Demographic and Health Survey (DHS/PNDS‐2006/07). Logistic regression was used to assess the association between region and other maternal characteristics and stillbirth risk.
ResultsThe prevalence of stillbirth in Brazil was 14.82 per 1000 births, with great variation by region of the country, and a higher prevalence among the most deprived. The North and Northeast regions had the highest odds of stillbirth compared to the Center‐West, which persisted after adjustment for multiple confounders – including deprivation level and ethnicity. Low maternal age and maternal obesity were also related to higher odds of stillbirth.
ConclusionIn Brazil, the region influences stillbirth risk, with much higher risk in the North and Northeast. Variation in socioeconomic level does not explain this finding. Further research on the subject should explore other possible explanations, such as antenatal care and type of delivery, as well as the role of the private and public health systems in determining stillbirth. Preventive strategies should be directed to these historically disadvantaged regions, such as guaranteeing access and quality of care during pregnancy and around the time of birth.
O Brasil é um país grande, heterogêneo e diverso, marcado por desigualdades sociais, econômicas e regionais. A natimortalidade é uma preocupação global, principalmente em países de renda baixa e média. Este estudo investigou a prevalência e os possíveis determinantes da natimortalidade em diferentes regiões do Brasil.
MétodosEstudo transversal que incluiu todas as mulheres em idade reprodutiva que estiveram grávidas nos últimos cinco anos registradas na Pesquisa Nacional sobre Demografia e Saúde (PNDS‐2006/07). A regressão logística foi usada para avaliar a relação entre região e outras características maternas e risco de natimortalidade.
ResultadosA prevalência de natimortos no Brasil foi de 14,82 a cada 1.000 nascimentos, com grande variação de acordo com a região do país e uma prevalência mais alta entre as mais precárias. As regiões Norte e Nordeste tiveram as taxas de natimortalidade mais altas em comparação com a região Centro‐Oeste, que perdurou após o ajuste das diversas variáveis de confusão – inclusive nível de pobreza e etnia. A baixa idade e a obesidade maternas também estavam relacionadas a taxas de natimortalidade mais elevadas.
ConclusãoNo Brasil, a região influencia o risco de natimortalidade, com riscos muito mais altos no Norte e no Nordeste. A variação no nível de pobreza não explica esse achado. Futuras pesquisas sobre o assunto devem explorar outras possíveis explicações, como cuidado pré‐natal e tipo de parto, bem como o papel dos sistemas de saúde público e privado com relação à natimortalidade. As estratégias de prevenção devem ser direcionadas a essas regiões historicamente desfavorecidas, como garantir acesso e qualidade da assistência durante a gravidez e perto do momento do nascimento.
O Brasil é o maior país da América do Sul, o quinto mais populoso do mundo e acentuadamente heterogêneo em densidade e pobreza.1,2 O país se divide em cinco regiões geográficas – Norte, Nordeste, Centro‐Oeste, Sudeste e Sul. No passado recente, tem havido grande melhoria nos indicadores de saúde e na cobertura de serviços de saúde no Brasil. Por exemplo, 98% dos nascimentos foram feitos por profissionais qualificados em 2011, em comparação com 70% em 1991, e a cobertura de cuidado pré‐natal (CPN) foi de 98% em 2012. Contudo, as desigualdades estruturais e sociais continuam a ser um grande problema dentro do país e ainda há muitas diferenças nos resultados de saúde entre as cinco regiões.3,4
Novas evidências de 2016, da série “Pelo fim da natimortalidade evitável” da revista The Lancet, mostram que a natimortalidade ainda é um problema em todo o mundo. Ao comparar dados de 2000 a 2015, observamos que houve progresso, porém a redução foi mais lenta do que a observada em óbitos maternos, neonatais e pós‐natais.5 A grande maioria de natimortos ocorreu em países de baixa renda, nos locais com mais pessoas socioeconomicamente desfavorecidas. Em muitos desses países os dados sobre natimortos são escassos ou até mesmo inexistentes.6–10 Infelizmente, os Objetivos de Desenvolvimento Sustentável – a agenda das Nações Unidas para lidar com a pobreza extrema e suas dimensões – não implantaram um objetivo com relação à natimortalidade.11 Assim, a natimortalidade continua a ser um tópico importante para pesquisa e discussão.5
Apesar de estudos recentes investigarem os determinantes da natimortalidade no Brasil, a maioria não usou dados que representam o país como um todo ou não focou especificamente nas diferenças por região.12–18
Assim, o objetivo deste estudo foi verificar a prevalência da natimortalidade em diferentes regiões do Brasil e investigar possíveis determinantes da natimortalidade nessa população.
MétodosBase de dadosEsta é uma análise transversal que usou dados da Pesquisa Nacional de Demografia e Saúde da Criança e da Mulher (PNDS) do Brasil em 2006. A PNDS representou a quinta fase do Programa de Pesquisas sobre Demografia e Saúde (PNDS). As pesquisas PNDS são pesquisas sobre famílias representativas em termos nacionais que fornecem dados para monitoramento e indicadores de avaliação de impacto.
A população estudada incluiu mulheres em idade reprodutiva (15‐49 anos) que estiveram grávidas nos últimos cinco anos. A taxa de resposta foi de quase 90%. A amostra foi representativa das cinco regiões do país, inclusive áreas urbanas e rurais.
A PNDS foi aprovada para coleta de dados em 2005 pelo Conselho de Ética em Pesquisa (CEP) de São Paulo. Mais detalhes sobre a amostra e os aspectos éticos a respeito da coleta de dados podem ser encontrados em outras fontes.19 Para fins da análise aqui apresentada, a base de dados foi obtida do domínio público.20
Os dados da PNDS foram coletados por meio de uma pesquisa sobre famílias com questionários padronizados, aplicados por entrevistadoras treinadas de acordo com o regulamento da PNDS em entrevistas presenciais.19
O desfecho investigado foi natimortalidade. De acordo com a Organização Mundial de Saúde (OMS), comparação internacional, natimortos são bebês nascidos mortos, com 1.000g ou mais ou com 28 semanas de gestação ou mais ou com comprimento do corpo de 35cm ou mais. Eles são classificados entre natimortos anteparto (morte antes do início do trabalho de parto) e intraparto (morte após o início do trabalho de parto e antes do nascimento).5,9,10
Foram coletadas informações sobre término de gravidezes nos últimos cinco anos. Os natimortos foram definidos como morte fetal entre seis e nove meses de gestação. As semanas de gestação não foram especificadas na base de dados.
A pobreza foi medida de acordo com o Critério de Classificação Econômica Brasil, destinado a estimar o poder de compra das famílias, separa a população em classes econômicas. Cada família ganha uma pontuação proporcional ao número de itens que possui – como televisão colorida, rádio, banheiro etc., o número de empregadas domésticas ou faxineiras e o nível de escolaridade do chefe da família. A soma desses pontos coloca a família em uma classe econômica – A1, A2, B1, B2, C1, C2, D e E, de menos para mais pobres. Essa classificação é considerada representativa em termos econômicos e foi usada neste estudo como uma estimativa de pobreza, seguiu seu uso anterior no relatório oficial da PNDS. As classes econômicas A, B e C foram classificadas como “Menos pobres”, ao passo que as classes D e E foram classificadas como “Mais pobres”.21
Para esta análise, foram excluídas mulheres que relataram aborto, gravidez ectópica ou gêmeos e não responderam às perguntas sobre o desfecho da gravidez.
Análise estatísticaA prevalência de natimortos foi calculada como a proporção de todos os nascimentos (vivos e mortos) que terminaram em morte, apresentados por mil com intervalos de confiança de 95%.
Os fatores maternos incluíram região, pobreza, local da residência (urbana ou rural), idade, escolaridade, filhos e etnia. As tabulações cruzadas de fatores maternos com desfecho de natimortalidade usaram o teste qui‐quadrado. Usamos regressão logística para avaliar as associações brutas e ajustadas entre cada característica materna e risco de natimortalidade. As razões de chance (RC) foram calculadas juntamente com seus intervalos de confiança (IC) de 95%. As variáveis que demonstraram evidência de uma associação com a natimortalidade foram consideradas como possíveis variáveis de confusão – e incluídas na análise ajustada, que usou um modelo passo a passo. Uma análise de sensibilidade foi feita para determinar se as variáveis não incluídas no modelo ajustado alterariam a associação entre as exposições e o resultado. Isso foi feito pela adição dos fatores ao modelo ajustado um por um e observou‐se o efeito.
As análises foram feitas com o pacote de software Stata (StataCorp. 2013. Versão 13. TX, EUA). A categoria de comandos svy foi usada para levar em consideração o projeto de pesquisa.
ResultadosA base de dados inicial incluiu 6.833 gravidezes, relatadas por 5.025 mulheres. Após excluir abortos, gravidezes ectópicas, gêmeos e ausência de resposta quanto ao desfecho e tipo de gravidez, 6.134 gravidezes relatadas por 4.751 mulheres foram incluídas na análise final. Dessas, 6.060 foram nascidos vivos e 74 foram natimortos.
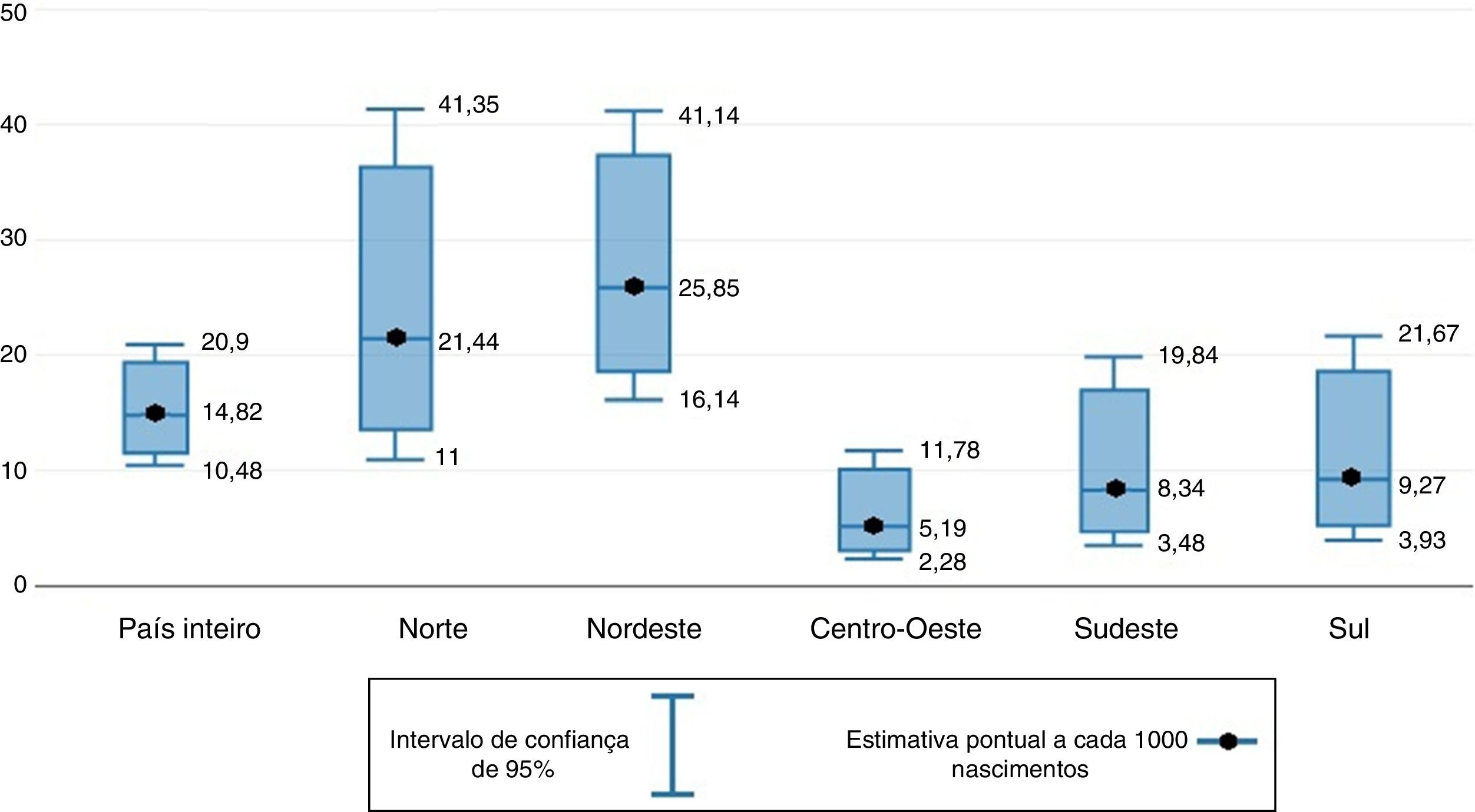
A prevalência geral de natimortos na população foi de 14,82 natimortos a cada 1.000 nascimentos (fig. 1).
A prevalência de natimortos variou muito entre as regiões do país (fig. 1). A Região Norte apresentou uma prevalência de 21,44/1.000, a Nordeste de 25,85/1.000, a Centro‐Oeste de 5,19/1.000, a Sudeste de 8,24/1.000 e a Sul de 9,27/1.000.
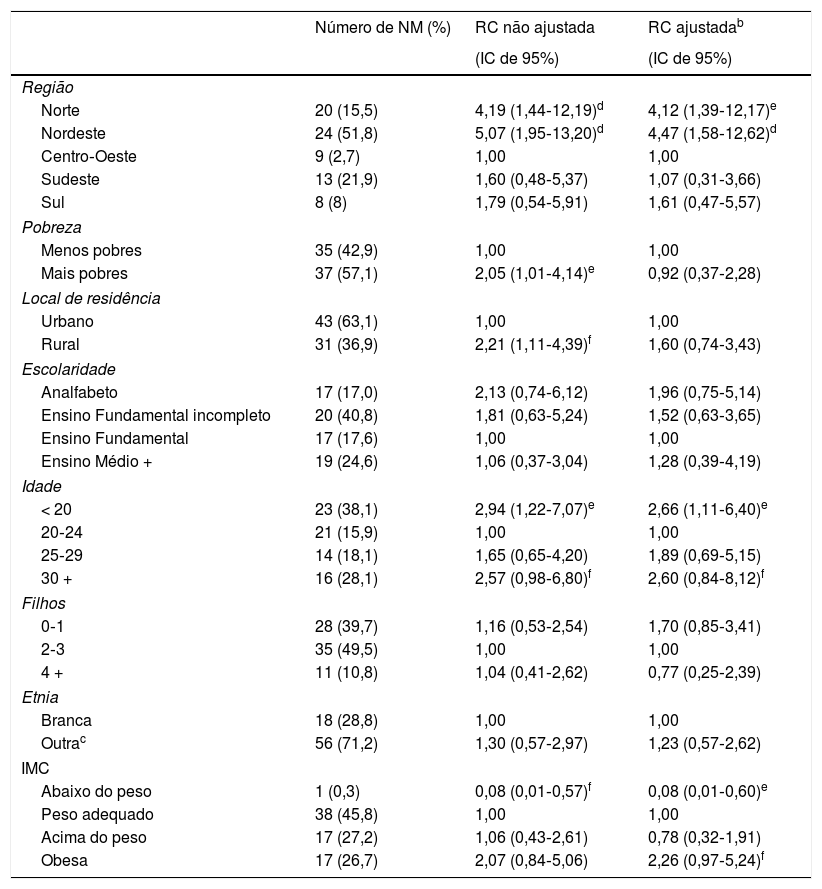
Na análise de regressão logística, a Região Norte apresentou mais de quatro vezes as chances de natimortalidade em comparação com a Centro‐Oeste (RC [IC de 95%]: 4,19 [1,44‐12,19]), ao passo que a Nordeste apresentou mais de cinco vezes as chances de natimortalidade (RC [IC de 95%]: 5,07 [1,95‐13,20]). Após ajuste dos fatores maternos, pobreza, local de residência, escolaridade, idade, filhos, etnia e índice de massa corporal (IMC), a associação continuou a ser estatisticamente significativa para ambas as regiões Norte (razão de chance ajustada [RCA] {IC de 95%}: 4,12 [1,39‐12,17]) e Nordeste (RCA [IC de 95%]: 4,47 [1,58‐12,62]) em comparação com a Centro‐Oeste (tabela 1). O ajuste não alterou a magnitude das associações em grande medida.
Associação da região e outros fatores maternos com o risco de natimortalidade: bruta e ajustadaa
| Número de NM (%) | RC não ajustada | RC ajustadab | |
|---|---|---|---|
| (IC de 95%) | (IC de 95%) | ||
| Região | |||
| Norte | 20 (15,5) | 4,19 (1,44‐12,19)d | 4,12 (1,39‐12,17)e |
| Nordeste | 24 (51,8) | 5,07 (1,95‐13,20)d | 4,47 (1,58‐12,62)d |
| Centro‐Oeste | 9 (2,7) | 1,00 | 1,00 |
| Sudeste | 13 (21,9) | 1,60 (0,48‐5,37) | 1,07 (0,31‐3,66) |
| Sul | 8 (8) | 1,79 (0,54‐5,91) | 1,61 (0,47‐5,57) |
| Pobreza | |||
| Menos pobres | 35 (42,9) | 1,00 | 1,00 |
| Mais pobres | 37 (57,1) | 2,05 (1,01‐4,14)e | 0,92 (0,37‐2,28) |
| Local de residência | |||
| Urbano | 43 (63,1) | 1,00 | 1,00 |
| Rural | 31 (36,9) | 2,21 (1,11‐4,39)f | 1,60 (0,74‐3,43) |
| Escolaridade | |||
| Analfabeto | 17 (17,0) | 2,13 (0,74‐6,12) | 1,96 (0,75‐5,14) |
| Ensino Fundamental incompleto | 20 (40,8) | 1,81 (0,63‐5,24) | 1,52 (0,63‐3,65) |
| Ensino Fundamental | 17 (17,6) | 1,00 | 1,00 |
| Ensino Médio + | 19 (24,6) | 1,06 (0,37‐3,04) | 1,28 (0,39‐4,19) |
| Idade | |||
| < 20 | 23 (38,1) | 2,94 (1,22‐7,07)e | 2,66 (1,11‐6,40)e |
| 20‐24 | 21 (15,9) | 1,00 | 1,00 |
| 25‐29 | 14 (18,1) | 1,65 (0,65‐4,20) | 1,89 (0,69‐5,15) |
| 30 + | 16 (28,1) | 2,57 (0,98‐6,80)f | 2,60 (0,84‐8,12)f |
| Filhos | |||
| 0‐1 | 28 (39,7) | 1,16 (0,53‐2,54) | 1,70 (0,85‐3,41) |
| 2‐3 | 35 (49,5) | 1,00 | 1,00 |
| 4 + | 11 (10,8) | 1,04 (0,41‐2,62) | 0,77 (0,25‐2,39) |
| Etnia | |||
| Branca | 18 (28,8) | 1,00 | 1,00 |
| Outrac | 56 (71,2) | 1,30 (0,57‐2,97) | 1,23 (0,57‐2,62) |
| IMC | |||
| Abaixo do peso | 1 (0,3) | 0,08 (0,01‐0,57)f | 0,08 (0,01‐0,60)e |
| Peso adequado | 38 (45,8) | 1,00 | 1,00 |
| Acima do peso | 17 (27,2) | 1,06 (0,43‐2,61) | 0,78 (0,32‐1,91) |
| Obesa | 17 (26,7) | 2,07 (0,84‐5,06) | 2,26 (0,97‐5,24)f |
A associação entre nível de pobreza e natimortalidade constatada na análise não ajustada não foi confirmada após o ajuste dos fatores de confusão, inclusive região. O mesmo padrão foi encontrado com relação ao local de residência, com uma associação bruta entre residência rural e risco de natimortalidade não confirmada após o ajuste dos fatores de confusão.
Mães mais jovens com menos de 20 anos tiveram maior probabilidade de natimortalidade (NM) em comparação com aquelas entre 20‐24, o que permaneceu após o ajuste (RCA [IC de 95%]: 2,66 [1,11‐6,40]) (tabela 1). Houve algumas evidências de que mães com mais de 30 anos tiveram maior probabilidade de natimortalidade em comparação com mães entre 20‐24 (RCA [IC de 95%]: 2,60 [0,84‐8,12]). Mulheres abaixo do peso tiveram menor probabilidade de natimortalidade em comparação com mulheres com peso normal (RCA [IC de 95%]: 0,08 [0,01‐0,60]) e houve algumas evidências de que mulheres obesas tiveram maior probabilidade de natimortalidade em comparação com mulheres com peso normal (RCA [IC de 95%] 2,26 [0,97‐5,24]).
DiscussãoA prevalência de natimortos neste estudo transversal foi de 14,82 a cada 1.000 nascimentos, número ligeiramente maior do que o encontrado em países da América Latina (13,2 a cada 1.000 nascimentos)22 e menor do que o encontrado em estudos conduzidos em maternidades nas regiões Nordeste (24,4 a cada 1.000 nascimentos)13 e Sudeste (19,6 a cada 1.000 nascimentos)17 do Brasil, aproximadamente no mesmo período. Uma análise sistemática de estudos sobre morte fetal no Brasil, que incluiu natimortos, publicada entre 2003 e 2013, encontrou uma redução geral das taxas de mortalidade fetal no período.14 Outro estudo que analisou as taxas de natimortalidade no Brasil de 1996 a 2012 encontrou uma redução de 13,4 para 10,0 a cada 1.000 nascimentos.15
Este estudo constatou que a prevalência de natimortalidade variou de acordo com a região do Brasil, com números marcadamente mais altos nas regiões Norte e Nordeste em comparação com a Sul. A região foi o determinante de natimortalidade mais importante, mesmo após ajuste do nível de pobreza e de outras variáveis de confusão. Até novembro de 2016, apenas um outro estudo apresentou a diferença de risco de natimortalidade em todas as regiões do Brasil. Nesse estudo, o Datasus, base de dados sobre informações de saúde no Brasil, foi analisado de 1996 a 2012, constatou‐se que o Nordeste apresentou a menor redução na taxa de natimortalidade ao longo do tempo, ao passo que o Nordeste e o Norte mantiveram as maiores taxas, o que vai de encontro aos achados apresentados neste estudo.15
As diferenças por região são um tópico importante em um país continental como o Brasil. As regiões Sudeste e Sul têm a maior densidade populacional e as regiões Norte e Nordeste têm os piores índices econômicos e sociais.23
O sistema de saúde brasileiro é constituído pelo público (Sistema Único de Saúde [SUS], em funcionamento desde 1986) e o privado. A Estratégia de Saúde da Família (ESF) é uma divisão especial do sistema público de saúde que tem como objetivo aumentar a cobertura de saúde entre grupos desfavorecidos.2 Os determinantes sociais de saúde, originados dos legados coloniais com impacto nas desigualdades de saúde, sociais e econômicas, desempenham um importante papel no Brasil. O programa Bolsa Família, implantado em 2003 e ampliado como Plano Brasil Sem Miséria em 2011, teve como objetivo combater essas desigualdades e, no geral, teve um impacto positivo, facilitou o acesso a serviços de saúde por grupos da população tradicionalmente excluídos.24,25 Apesar das melhorias no acesso à assistência médica e na abordagem de desigualdades sociais, o Brasil continua a ser um país de contrastes, no qual muitas questões relacionadas à saúde podem ser associadas a diferenças regionais.
O acesso das famílias a água e saneamento internos é muito menor no Norte em comparação com outras regiões e há um número muito menor de médicos para a população tanto no Norte quanto no Nordeste. Esses números mostram como as desigualdades afetam o acesso às necessidades básicas no Brasil.23 Ademais, a alta rotatividade de profissionais e a ausência de carreiras estruturadas podem ser associadas à baixa qualidade da assistência nos ambientes mais necessitados.26
A natimortalidade reflete a situação da saúde materna, o acesso à assistência médica e a qualidade da assistência oferecida, inclusive cuidado pré‐natal e intraparto. A OMS tem trabalhado para incluir natimortos anteparto e intraparto como indicadores de qualidade de CPN e qualidade do cuidado no nascimento, respectivamente.11 O risco mais alto de natimortalidade no Norte e no Nordeste apresentado neste estudo poderia estar relacionado à baixa qualidade da assistência médica oferecida durante a gravidez e perto do momento do nascimento.
Como apontado por Lansky et al., apesar de o Brasil ter cada vez mais partos medicalizados, as altas taxas de mortalidade materna e perinatal (que incluem natimortalidade e óbitos neonatais precoces) persistem, possivelmente relacionadas à baixa qualidade da assistência perto do momento do nascimento e a procedimentos inadequados. Em seu estudo de mortalidade neonatal no Brasil entre 2011 e 2012, as taxas foram altas no Norte e no Nordeste, com achados que indicaram qualidade da assistência médica insatisfatória.27
De acordo com pesquisas anteriores, recentemente os indicadores de acesso a CPN e da presença de profissionais qualificados no parto melhoraram no Brasil.3,4 Contudo, mesmo que as mulheres sejam acompanhadas durante toda a gravidez, as gravidezes de risco sejam identificadas e elas tenham acompanhamento profissional no parto, se a qualidade do acompanhamento oferecido não mantiver um padrão, natimortos que poderiam ser evitados ainda podem ocorrer. O uso equivocado da cesariana estudado anteriormente, a ausência de práticas recomendadas, como o partograma para monitoramento do trabalho de parto, e o uso de práticas que diminuem o papel da mãe e a autonomia são exemplos de problemas que persistem.27 Um cuidado pré‐natal de alta qualidade, com identificação precoce de gravidez de risco e cuidado adequado perto do momento do nascimento são necessários para reduzir a natimortalidade. Isso deve envolver equipes multidisciplinares, seguir protocolos e práticas recomendados durante o trabalho de parto e o nascimento. Ademais, a promoção e a avaliação de intervenções e o monitoramento de indicadores de serviço são imperativos.
A taxa de natimortalidade ao redor do mundo também é mais elevada em áreas rurais, tradicionalmente associadas a populações socioeconomicamente desfavorecidas, populações de difícil acesso.5 De acordo com Viellas et al., que estudaram mulheres que deram à luz em hospitais no Brasil, as barreiras para obter cuidado pré‐natal incluíram ser indígena e preta, ter baixo nível de escolaridade, número mais elevado de gravidezes e viver no Norte e no Nordeste.4 No Brasil, mulheres que vivem em ambientes com poucos recursos como regiões rurais do Norte e do Nordeste possivelmente têm menos acesso ao cuidado pré‐natal e intraparto, com atraso ou até mesmo inexistência de assistência hospitalar. Isso pode levar a partos caseiros não assistidos, o que possivelmente contribui para um risco ainda mais elevado de natimortalidade nessas áreas. As recomendações da OMS sobre cuidados pré‐natais (CPN) para uma experiência positiva na gravidez, de 2016, destacam recomendações específicas para cada contexto para melhorar o uso e a qualidade do CPN, algumas das quais poderiam servir de base para intervenções em áreas brasileiras rurais de difícil acesso. O uso de visitas domiciliares de CPN organizadas por meio da mobilização da comunidade pode impactar a garantia de continuidade da assistência a mulheres grávidas, porém não deve substituir as visitas de CPN. Além disso, o recrutamento e a retenção da equipe de saúde em áreas remotas é crucial para melhorar o CPN. As ações recomendadas incluem implantação de rotações clínicas de estudantes nessas áreas e melhores condições de trabalho para profissionais da saúde, como ambiente seguro para viver e trabalhar, bem como cooperação com áreas mais bem atendidas por meio de serviços de telessaúde.28
Outros achadosOutros determinantes de natimortalidade considerados relevantes foram idade materna avançada e precoce, com maior risco de natimortalidade para mães com menos de 20 anos e tendência a maior risco de natimortalidade em mães com mais de 40 anos. Esses achados vão de encontro aos determinantes de natimortalidade clássicos relatados em muitos estudos anteriores, que incluem alta e baixa idade materna, bem como baixa idade gestacional no nascimento, muitos filhos, ausência de CPN ou CPN inadequado, ausência de profissional qualificado no parto, situação socioeconômica precária e má nutrição, dentre outros.6,8,29 A obesidade materna mostrou uma tendência a estar associada a um maior risco de natimortalidade, achado relatado em estudos anteriores.16,30
A pobreza foi anteriormente proposta como um determinante de natimortalidade.6 Nesta análise, a associação bruta entre pobreza e natimortalidade não permaneceu após o ajuste da região do país, sugeriu que a região é um fator de natimortalidade mais determinante do que a pobreza, por meio de outros caminhos, possivelmente fatores não avaliados como o uso e acesso a CPN, tipo e local do parto, presença de profissional qualificado no nascimento. Não foi possível fazer análises adicionais dessa associação estratificada por região devido ao baixo número na amostra.
Da mesma forma, a etnia não foi considerada um determinante de natimortalidade neste estudo. Isso pode estar relacionado ao fato de que apesar da persistência de desigualdades étnicas, as lacunas têm sido progressivamente preenchidas no Brasil. Entretanto, a possibilidade de ausência de relatos deve ser considerada. Como foram usados questionários de autorrelato, a cor da pele foi um informante secundário para a etnia, pode ter havido classificação errônea, possivelmente subestimou‐se o papel da etnia como um determinante de natimortalidade.
LimitaçõesEste estudo apresentou algumas limitações que merecem ser mencionadas. O número relativamente pequeno da amostra reduziu o poder estatístico. Além disso, como algumas informações maternas e clínicas não foram coletadas, elas não puderam ser incluídas na análise. Teria sido útil ter informações sobre o momento do nascimento, o acesso ao CPN, a presença de profissionais qualificados no parto, o tipo e o local do parto, o status de HIV e outras infeções maternas. Como esses fatores não puderam ser levados em consideração, as conclusões são limitadas a respeito das explicações referentes a diferenças regionais prevalentes observadas neste estudo.
Os diferentes critérios usados para definir a natimortalidade continuam a ser uma questão global.11 Além disso, a avaliação correta da natimortalidade é essencial para o desenvolvimento de intervenções e o monitoramento de estratégias que já estão em funcionamento. Neste estudo, a natimortalidade foi avaliada por um questionário de autorrelato. Como se sabe que a natimortalidade está sujeita a ausência de relatos, deve‐se considerar a possibilidade de classificação errônea entre natimortos anteparto e aborto e entre natimortos intraparto e óbitos neonatais precoces. Adicionalmente, o momento do parto dos natimortos não foi especificado em semanas, porém em meses, portanto, não padronizado de acordo com a definição de comparação da OMS.
Contudo, a força principal deste estudo reside no fato de que os dados são representativos de todo o país, fornecem uma visão geral do risco de natimortalidade em todo o Brasil. Os questionários foram coletados por mulheres entrevistadoras treinadas de acordo com o regulamento da PNDS em entrevistas presenciais, o que contribuiu para a confiabilidade.
No Brasil, o risco de natimortalidade varia de acordo com a região, com riscos mais elevados no Norte e no Nordeste. Essa variação não é explicada por fatores sociodemográficos, inclusive nível de pobreza.
Importantes fatores não avaliados, como acesso a cuidado pré‐natal, momento da morte do feto, presença de profissionais qualificados no nascimento e no local do parto, possivelmente poderiam ser explicações do risco mais elevado no Norte e no Nordeste.
Esse achado sugere que profissionais da saúde e órgãos reguladores devem considerar essas regiões historicamente desfavorecidas com mais cuidado e direcionar estratégias de prevenção a elas. Se pretendemos reduzir o número de natimortos nessas regiões, há duas medidas que devem ser tomadas:
- •
Garantir a oferta de assistência médica de qualidade padronizada, ao longo da gravidez e até o momento do nascimento, seguir práticas que atendam às recomendações científicas com base em evidências e fazer a avaliação de intervenções e o monitoramento de indicadores de serviço.
- •
Focar nas populações mais necessitadas nas regiões mais afetadas, com vistas à continuidade da assistência para mulheres grávidas em áreas de difícil acesso e melhoria das condições de trabalhadores da saúde para permanecerem nas áreas rurais e remotas.
Muito tem sido feito no Brasil para combater desigualdades sociais e regionais. Entretanto, ainda podemos perceber que a assistência médica oferecida não é a mesma para todos e ainda há muito espaço para melhorias.
Futuras pesquisas sobre a associação entre região e natimortalidade no Brasil devem explorar o uso e a qualidade do cuidado pré‐natal e intraparto, bem como outros possíveis fatores explicativos. Adicionalmente, recomendamos que se examine como a assistência médica é feita em cada região e como os sistemas de saúde privado e público interagem com relação à natimortalidade.
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
Como citar este artigo: Carvalho TS, Pellanda LC, Doyle P. Stillbirth prevalence in Brazil: an exploration of regional differences. J Pediatr (Rio J). 2018;94:200–206.