To evaluate the vitamin A status in serum and colostrum of postpartum women with different socioeconomic status, comparing the colostrum retinol supply with the vitamin A requirement of the newborn.
MethodsCross-sectional study conducted with 424 postpartum women. Vitamin A maternal dietary intake was estimated using a food frequency questionnaire. Colostrum and serum retinol levels were measured by high performance liquid chromatography (HPLC). Serum retinol concentrations <20 μg/dL were indicative of vitamin A deficiency (VAD). Vitamin A levels provided by colostrum <400 μgRAE/day were considered as insufficient for term newborns.
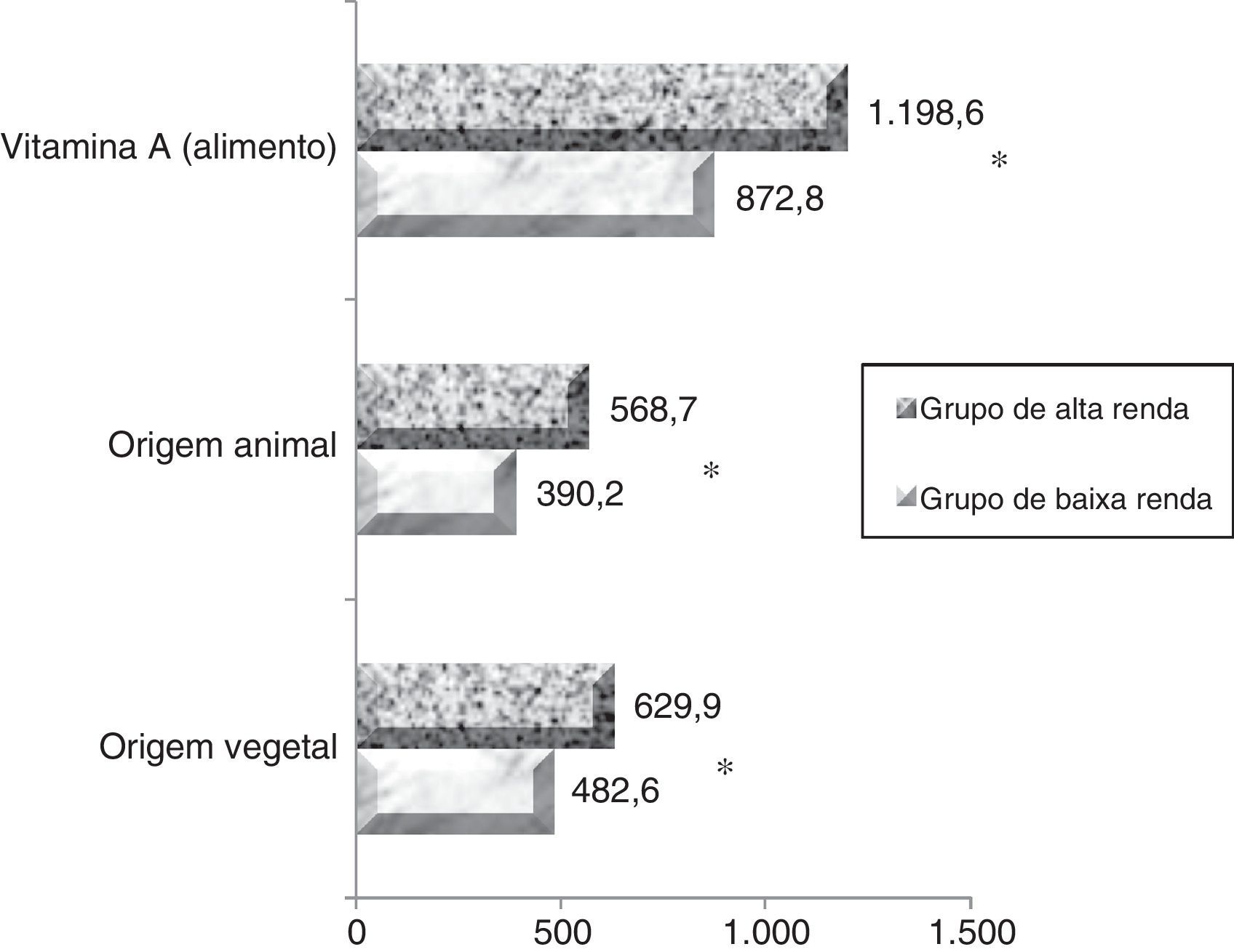
ResultsThe mean maternal vitamin A intake during pregnancy was 872.2 ± 639.2 μgRAE/day in low-income women and 1169.2 ± 695.2 μgRAE/day for high-income women (p < 0.005). The prevalence of vitamin A deficiency was 6.9% (n = 18) in the low-income group and 3.7% (n = 6) in the high-income group. The estimated mean retinol intake by infants of the high- and low-income mothers were 343.3 μgRAE/day (85.8% AI) and 427.2 μgRAE/day (106.8% AI), respectively.
ConclusionsSerum vitamin A deficiency was considered a mild public health problem in both populations; however, newborns of low‐income women were more likely to receive lower retinol levels through colostrum when compared with newborns of high‐income mothers.
Avaliar o estado nutricional de vitamina A no soro e colostro de puérperas com diferentes condições de renda, comparando os níveis de retinol fornecido através do colostro coma necessidade de vitamina A do recém-nascido.
MétodosEstudo transversal com 424 mulheres pós-parto. A ingestão de vitamina A dietética pelas mães foi estimada através de um questionário de frequência do consumo alimentar. Os níveis retinol no soro e colostro foram quantificados por cromatografia líquida de alta eficiência (CLAE). Concentrações de retinol <20 μg/dL no soro foram indicativas de vitamin A deficiency. Os níveis de vitamina A fornecidas pelo colostro < 400 μg/RAE/dia foram considerados insuficientespara os recém-nascidos a termo.
ResultadosA ingestão média de vitamina A das mães durante a gravidez foi de 872,2 ± 639,2 μgRAE/dia em mulheres de baixa renda e 1169,2 ± 695,2 μgRAE/dia em mulheresde alta renda (p < 0,005). A prevalência de vitamin A deficiency foi de 6,9% (n = 18) no grupo de baixa renda e de 3,7% (n = 6) no grupo de alta renda. A estimativa dos valores médios de ingestão de retinol por lactentes de mães de baixa e alta renda foi de 343,3 μg/RAE/dia (85,8%AI) e 427,2 μg/RAE/dia (106,8% AI), respectivamente.
ConclusõesA vitamin A deficiency no soro foi prevalente em ambas as populações, entretanto, recém-nascidos de mães de baixa renda foram mais propensos a receberem níveis inferiores de retinol no colostro em comparação com recém-nascidos de mães de alta renda.
A Organização Mundial de Saúde (OMS) define deficiência de vitamina A (DVA) como concentrações teciduais de vitamina A baixas o suficiente para ter consequências adversas à saúde. As concentrações de retinol sérico abaixo de 0,70μmol/L–1 indicam deficiência especialmente quando os sinais clínicos estão presentes, variam de nictalopia a cegueira.1,2 Em todo o mundo, 19 milhões de mulheres grávidas têm baixo nível de retinol sérico, principalmente em regiões de risco, como o Brasil, onde 15,3% da população foram diagnosticados com deficiência de vitamina A.3 Os principais fatores de risco atribuídos a essa deficiência nutricional são baixa renda e falta de acesso a fontes alimentares de vitamina A.4–6 A DVA afeta a integridade anatômica e funcional das mucosas gastrointestinais e respiratórias, aumenta significativamente a morbidez e mortalidade maternas por doenças infecciosas.7 Devido à diminuição nas reservas corporais de vitamina A no nascimento, o leite materno é responsável por fornecer quantidades adequadas de retinoides para garantir crescimento e desenvolvimento normais.8 O leite materno é a fonte ideal de vitamina A, favorece crescimento rápido e age como antioxidante e barreira imune; muitos fatores modulam a composição desse nutriente no leite materno, como dieta, situação econômica e estado nutricional materno.9,10
Por décadas, estudos indicaram a importância de saúde pública da DVA em grávidas e no pós‐parto de países em desenvolvimento,3,11,12 nos quais a extensão do problema é evidente em mulheres de baixa renda. Contudo, pouca pesquisa foi feita com relação a essa deficiência em mulheres de alta renda.
No Brasil, as mulheres de baixa renda normalmente frequentam hospitais púbicos, que rotineiramente distribuem suplementos de sais de ferro e ácido fólico a mulheres grávidas durante o acompanhamento pré‐natal, conforme exigido pela Portaria n° 730 emitida em 13 de maio de 2005.13 Com relação à vitamina A, as mulheres recebem uma única dose de 200.000 IU de palmitato de retinila no hospital logo após o parto. Essa estratégia aplica‐se a todos os municípios das regiões Nordeste e Norte do Brasil, bem como à Amazônia Legal, aos Distritos Sanitários Especiais Indígenas e aos municípios abrangidos pelo plano Brasil Sem Miséria nas regiões Centro‐Oeste, Sul e Sudeste.14
Em contraste, as mulheres de alta renda que frequentam hospitais privados não recebem os suplementos fornecidos pelo Ministério da Saúde, então os obstetras prescrevem rotineiramente suplementos diários de vitamina A durante a gravidez.
Assim, vemos que as estratégias para prevenir a DVA na população brasileira são diferentes e que os fatores determinantes para DVA nessa população precisam de esclarecimento adicional. A hipótese estabelecida para este estudo é que as mães de alta renda em uso de suplementação durante a gravidez apresentariam um estado adequado de vitamina A, assim ofereceriam quantidades suficientes dessa vitamina por meio do colostro para atender às necessidades nutricionais do recém‐nascido, em comparação com mulheres economicamente desfavorecidas no Brasil. Assim, este estudo representou uma nova investigação que visou a avaliar o estado nutricional de vitamina A em mulheres de alta e baixa renda no pós‐parto, com base em concentrações de retinol no soro e colostro, e comparar os níveis de retinol fornecidos pelo colostro com a necessidade de vitamina A do recém‐nascido.
Material e métodosPara que a amostra selecionada seja representativa, optou‐se por um estudo de probabilidade com amostragem aleatória estratificada e alocação proporcional de mulheres por estrato (hospitais públicos e privados). O tamanho mínimo da amostra deve consistir em 400 mulheres em todo o grupo, representar a cidade do estudo em número de partos com nascidos vivos, considerar um nível de confiança de 95% (1 – α) e assumir um erro de amostragem de 0,05. O tamanho da amostra foi calculado pelo pacote estatístico G * Power (G Power, versão V.3.1.7, Dusseldorf, Alemanha).15
A amostra foi calculada com base na proporção de nascimentos/nascidos vivos entre 2008 e 2011 registrados pela Vigilância Epidemiológica do Rio Grande do Norte/Brasil, 17.775 nascimentos. O estudo incluiu hospitais públicos e privados, com um número significativo de nascimentos, de quatro regiões (Norte, Sul, Leste e Oeste) (n=424). Os hospitais públicos apresentaram 61,8% de representatividade (n=262) e os hospitais privados apresentaram 38,2% (n=162). Os participantes foram recrutados na maternidade por amostragem aleatória.
Este estudo foi aprovado pelo Comitê de Ética da Universidade Federal do Rio Grande do Norte, Brasil, sob o número de protocolo CAAE: 09775312.5.0000.5537. As mulheres inscritas no estudo foram informadas sobre os objetivos da pesquisa e assinaram um consentimento informado antes de participar do estudo.
A amostra incluiu mulheres adolescentes e adultas saudáveis, que usaram ou não suplementos que contêm vitamina A durante a gravidez, gestação única e parto a termo (≥ 37 semanas de gestação) sem malformações. Foram excluídas as mulheres com quadros clínicos de câncer, doença cardíaca, diabetes, doenças gastrointestinais, hepáticas e renais, doenças infecciosas e submetidas a cirurgia, gravidez múltipla e parto prematuro.
As mulheres selecionadas para cada estrato populacional foram recrutadas em 24‐48 horas após o parto por meio de uma amostragem simples aleatória com o uso dos registros hospitalares, para que cada mulher após o parto em cada estrato tivesse probabilidade igual de ser selecionada. Os dados socioeconômicos foram coletados por entrevista. O instrumento de coleta de dados foi um questionário criado para este estudo.
Com base nas informações de renda familiar relatadas pelas participantes e no número de residentes em seus casas, a renda familiar per capita foi calculada como um indicador composto padrão das condições de vida e dividida em duas categorias: (< 1 salário mínimo) e (> 2 salários mínimos), representou os grupos de “baixa renda” e “alta renda”, respectivamente, conforme recomendado pelo Instituto Brasileiro de Geografia e Estatística.16 As mães também responderam perguntas sobre idade, anos de escolaridade, uso de suplementos que contêm vitamina A e se elas receberam orientação nutricional profissional durante a gravidez. Além disso, foi perguntado se elas sabiam quais alimentos eram boas fontes de vitamina A e, em caso positivo, elas foram imediatamente avaliadas por um entrevistador treinado para avaliar o conhecimento da mãe sobre o assunto. Os dados antropométricos de mulheres e crianças foram coletados do Cartão de Proteção Mãe‐Filho e dos registros hospitalares.
Foi usado um questionário de frequência alimentar (QFA), de acordo com o último trimestre de gravidez.17 Os dados do QFA foram analisados pelo software Avanutri (Avanutri®, modelo 4.0, RJ, Brasil).18 Os dados do questionário foram transformados em quantidade de consumo diário com a multiplicação da parte padrão do questionário pelo número de porções consumidas e, assim, o resultado foi dividido pelo número de dias incluído no intervalo de tempo registrado (semanal, mensal, semestral e anual). O Avanutri apresenta o conteúdo de vitamina A em alimentos como micrograma de equivalente de retinol (μgRE); além disso, apresenta o conteúdo de provitamina A em fontes vegetais como equivalentes de atividade de retinol (RAE) e o converte em μgRE dividindo‐o por 2, de acordo com a recomendações do Instituto de Medicina (IOM) (1 Atividade de equivalente de retinol=1μg de retinol todo‐trans).19
Os valores de vitamina A foram comparados com a Necessidade Média Estimada (EAR) para mulheres adultas grávidas, mais recomendados para estudos populacionais. A ingestão média diária para grávidas entre 19 e 50 anos é equivalente a 550μg ERA/dia e para aquelas com ≤ 18 anos o valor é equivalente a 530μgRAE/dia. A ingestão dietética de vitamina A inferior a esses valores foi considerada baixa ingestão.19
Amostras pareadas de soro e leite materno foram coletadas no hospital após jejum noturno, logo antes da administração de alta dose de vitamina A (mulheres de baixa renda que comparecem a hospitais públicos). As amostras de leite de colostro (500μL) foram coletadas por meio da expressão manual de um único seio, no início e no término da amamentação. As amostras de sangue (5mL) foram coletadas por flebotomia. As amostras foram armazenadas em tubos de polipropileno à prova de luz e imediatamente transportadas em refrigeração para o Laboratório de Pesquisa em Bioquímica e Nutrição.
As amostras de sangue foram centrifugadas por 10 minutos (500 x g) para colear 1000μL de soro de cada amostra. O soro foi protegido de luz direta e armazenado a –20°C até que o retinol pudesse ser extraído conforme recomendado por Ortega et al.20 O retinol foi extraído das amostras de colostro de acordo com o método adaptado de Giuliano et al.21 Os extratos foram dissolvidos em 500μL de etanol absoluto (Vetec, RJ, Brasil) e 60μL foram analisados no equipamento de CLAE.
Para estimar a prevalência de DVA, as concentrações de retinol sérico resultantes foram comparadas com o ponto de corte de < 0,70μmol L–1.3 A prevalência de DVA foi classificada de acordo com as categorias de importância para a saúde pública estabelecida pela OMS (2009): prevalência < 2% (inexistência de problema de saúde pública); 2% prevalência < 10% (problema de saúde pública leve); 10% < prevalência < 20% (problema de saúde pública moderado); e prevalência > 20% (problema de saúde pública grave).3
Para avaliar o fornecimento de vitamina A pelo colostro, em comparação com necessidade nutricional do recém‐nascido, considerou‐se ingestão diária de 396mL de leite22 pelos lactantes recém‐nascidos e os valores resultantes foram comparados com Ingestão Adequada (IA) de vitamina A – 400μgRAE/dia para crianças entre 0‐6 meses.19
As análises estatísticas foram feitas com o pacote estatístico SPSS (SPSS para Windows, versão 20.0. IL, EUA). O teste de Kolmogorov‐Smirnov aliado à curva de Gauss foi usado para avaliar a normalidade dos valores de retinol. A análise descritiva foi feita com a média, o desvio‐padrão e o percentual de variáveis contínuas. As variáveis categóricas foram analisadas pelo teste qui‐quadrado. As comparações médias foram feitas com o teste t e a análise de variância (Anova). Para a associação entre a prevalência de deficiência nos níveis de vitamina A no soro e leite e renda familiar, usamos a prevalência de risco (PR). Foi usado um modelo logístico bivariado e a variável de resposta foi a concentração de retinol (μg/dL), ao passo que as variáveis explicativas foram: idade, estado civil, anos de escolaridade da mãe, suplementação de vitamina A durante a gravidez e peso da antes da gravidez. Em todos os casos, foram feitas as análises bicaudais e consideradas estatisticamente significativas quando p < 0,05.
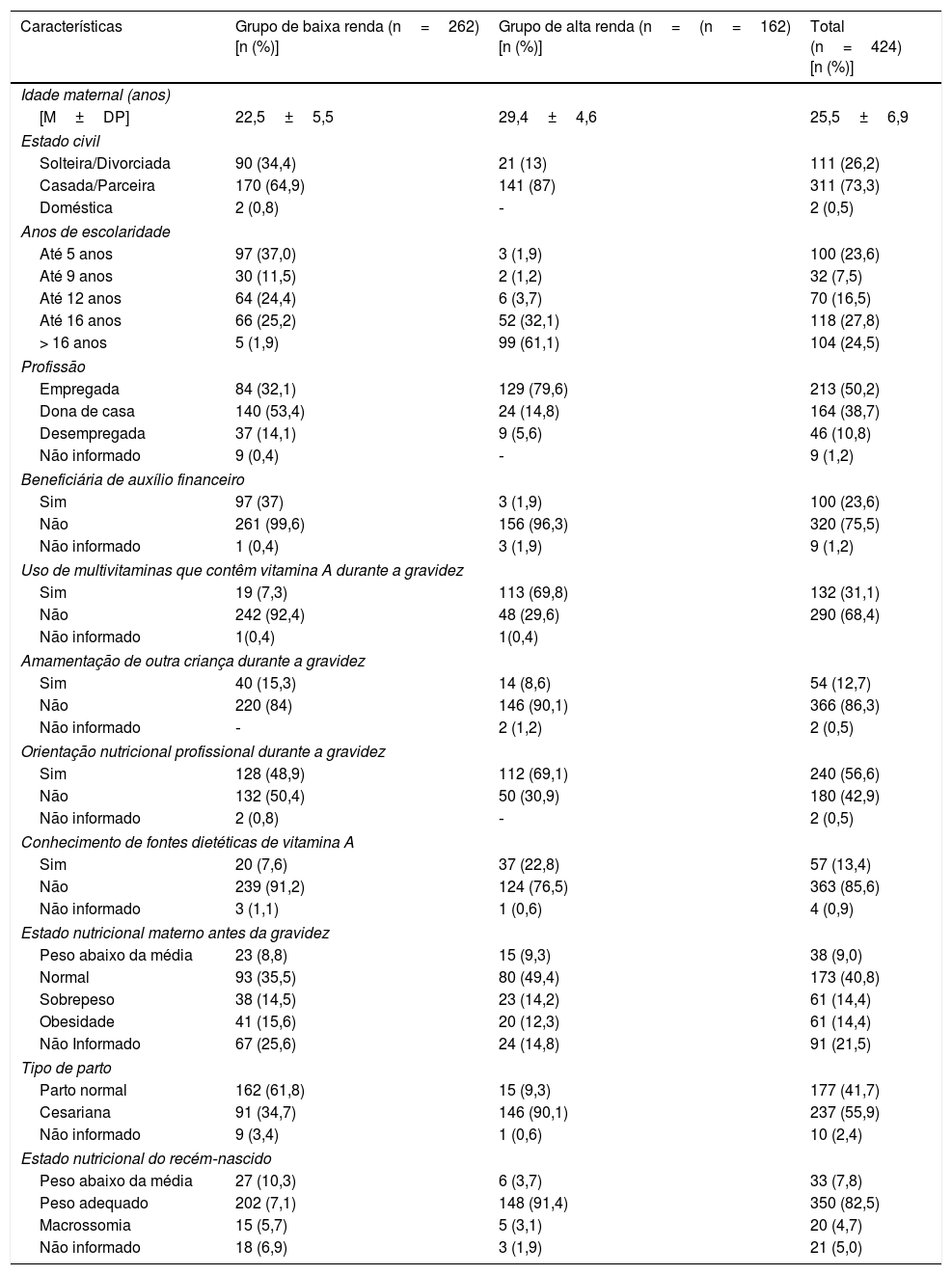
ResultadosA seleção aleatória de mães resultou em 424 mulheres no pós‐parto inscritas para participar do estudo. Outras 82 mulheres atenderam aos critérios do estudo, porém não foram incluídas na amostra devido à recusa de participação ou coleta insuficiente/prejudicada de material biológico. As características maternas de cada estrato de amostra (mães de alta e baixa renda) são apresentadas na tabela 1.
Características gerais das mulheres de baixa e alta renda inscritas no estudo que frequentam maternidades públicas e privadas em Natal/RN
| Características | Grupo de baixa renda (n=262) [n (%)] | Grupo de alta renda (n=(n=162) [n (%)] | Total (n=424) [n (%)] |
|---|---|---|---|
| Idade maternal (anos) | |||
| [M±DP] | 22,5±5,5 | 29,4±4,6 | 25,5±6,9 |
| Estado civil | |||
| Solteira/Divorciada | 90 (34,4) | 21 (13) | 111 (26,2) |
| Casada/Parceira | 170 (64,9) | 141 (87) | 311 (73,3) |
| Doméstica | 2 (0,8) | ‐ | 2 (0,5) |
| Anos de escolaridade | |||
| Até 5 anos | 97 (37,0) | 3 (1,9) | 100 (23,6) |
| Até 9 anos | 30 (11,5) | 2 (1,2) | 32 (7,5) |
| Até 12 anos | 64 (24,4) | 6 (3,7) | 70 (16,5) |
| Até 16 anos | 66 (25,2) | 52 (32,1) | 118 (27,8) |
| > 16 anos | 5 (1,9) | 99 (61,1) | 104 (24,5) |
| Profissão | |||
| Empregada | 84 (32,1) | 129 (79,6) | 213 (50,2) |
| Dona de casa | 140 (53,4) | 24 (14,8) | 164 (38,7) |
| Desempregada | 37 (14,1) | 9 (5,6) | 46 (10,8) |
| Não informado | 9 (0,4) | ‐ | 9 (1,2) |
| Beneficiária de auxílio financeiro | |||
| Sim | 97 (37) | 3 (1,9) | 100 (23,6) |
| Não | 261 (99,6) | 156 (96,3) | 320 (75,5) |
| Não informado | 1 (0,4) | 3 (1,9) | 9 (1,2) |
| Uso de multivitaminas que contêm vitamina A durante a gravidez | |||
| Sim | 19 (7,3) | 113 (69,8) | 132 (31,1) |
| Não | 242 (92,4) | 48 (29,6) | 290 (68,4) |
| Não informado | 1(0,4) | 1(0,4) | |
| Amamentação de outra criança durante a gravidez | |||
| Sim | 40 (15,3) | 14 (8,6) | 54 (12,7) |
| Não | 220 (84) | 146 (90,1) | 366 (86,3) |
| Não informado | ‐ | 2 (1,2) | 2 (0,5) |
| Orientação nutricional profissional durante a gravidez | |||
| Sim | 128 (48,9) | 112 (69,1) | 240 (56,6) |
| Não | 132 (50,4) | 50 (30,9) | 180 (42,9) |
| Não informado | 2 (0,8) | ‐ | 2 (0,5) |
| Conhecimento de fontes dietéticas de vitamina A | |||
| Sim | 20 (7,6) | 37 (22,8) | 57 (13,4) |
| Não | 239 (91,2) | 124 (76,5) | 363 (85,6) |
| Não informado | 3 (1,1) | 1 (0,6) | 4 (0,9) |
| Estado nutricional materno antes da gravidez | |||
| Peso abaixo da média | 23 (8,8) | 15 (9,3) | 38 (9,0) |
| Normal | 93 (35,5) | 80 (49,4) | 173 (40,8) |
| Sobrepeso | 38 (14,5) | 23 (14,2) | 61 (14,4) |
| Obesidade | 41 (15,6) | 20 (12,3) | 61 (14,4) |
| Não Informado | 67 (25,6) | 24 (14,8) | 91 (21,5) |
| Tipo de parto | |||
| Parto normal | 162 (61,8) | 15 (9,3) | 177 (41,7) |
| Cesariana | 91 (34,7) | 146 (90,1) | 237 (55,9) |
| Não informado | 9 (3,4) | 1 (0,6) | 10 (2,4) |
| Estado nutricional do recém‐nascido | |||
| Peso abaixo da média | 27 (10,3) | 6 (3,7) | 33 (7,8) |
| Peso adequado | 202 (7,1) | 148 (91,4) | 350 (82,5) |
| Macrossomia | 15 (5,7) | 5 (3,1) | 20 (4,7) |
| Não informado | 18 (6,9) | 3 (1,9) | 21 (5,0) |
NI, não informado; ‐, dados da primeira consulta de acompanhamento pré‐natal.
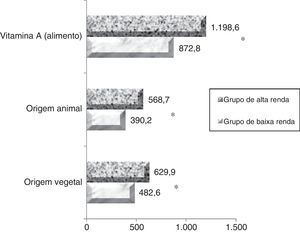
A média de ingestão maternal de vitamina A durante a gravidez foi de 872,2+639,2μgRAE/dia no grupo de baixa renda e de 1.169,2+695,2μgRAE/dia no grupo de alta renda (p < 0,005). Ao avaliar a população individualmente, constatamos que 38,4% (n=100) e 17,3% (n=28) das mulheres nos grupos de baixa e alta renda, respectivamente, apresentaram ingestão dietética de vitamina A abaixo da quantidade ideal para esse estágio da vida (< EAR=530μg/dia para indivíduos de ≤ 18 anos e < EAR=550μg/dia para adultos), comprovou que o grupo de baixa renda foi mais propenso a desenvolver DVA, em comparação com o grupo de alta renda. Com relação às fontes alimentares de vitamina A, as fontes vegetais (provitamina A) contribuíram com mais de 52% para o consumo médio no grupo de baixa renda e mais de 55,2% no grupo de alta renda. Os valores de ingestão de vitamina A são apresentados na figura 1.
Ao avaliar as concentrações de retinol sérico em mães de baixa e alta renda, os grupos apresentaram médias de 39,8±12,7μg/dL e 45,4±13,4μg/dL respectivamente, apresentaram diferença altamente significativa (p < 0,0001). A prevalência de DVA no grupo de baixa renda foi de 6,9% (n=18) e de 3,7% (n=6) no grupo de alta renda (PR 1,9; IC de 95%: 0,7 a 4,9).
Os grupos de baixa e alta renda apresentaram níveis médios de retinol no colostro de 86,7±40,0μg/dL e 107,9±58,6μg/dL, respectivamente, apresentaram diferença altamente significativa (p < 0,0001). Ao comparar os níveis de retinol fornecidos por meio do colostro com as necessidades nutricionais do recém‐nascido – Ingestão Adequada (IA) de 400μg/ERA/dia – e considerando um consumo diário de 396mL de leite/dia por meio de aleitamento materno exclusivo (de 0 a 6 meses), apenas os neonatos no grupo de alta renda receberam níveis de retinol acima da IA. As estimativas de ingestão de retinol por neonatos no grupo de alta e baixa renda foram de 343,3μg/RAE/dia (IA de 85,8%) e de 427,2μg/RAE/dia (IA de 106,8%), respectivamente.
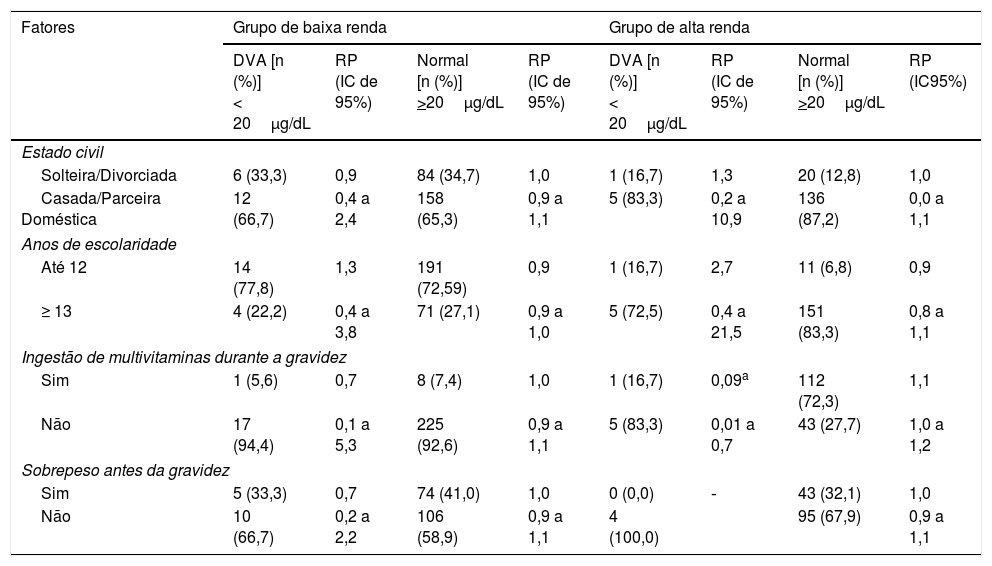
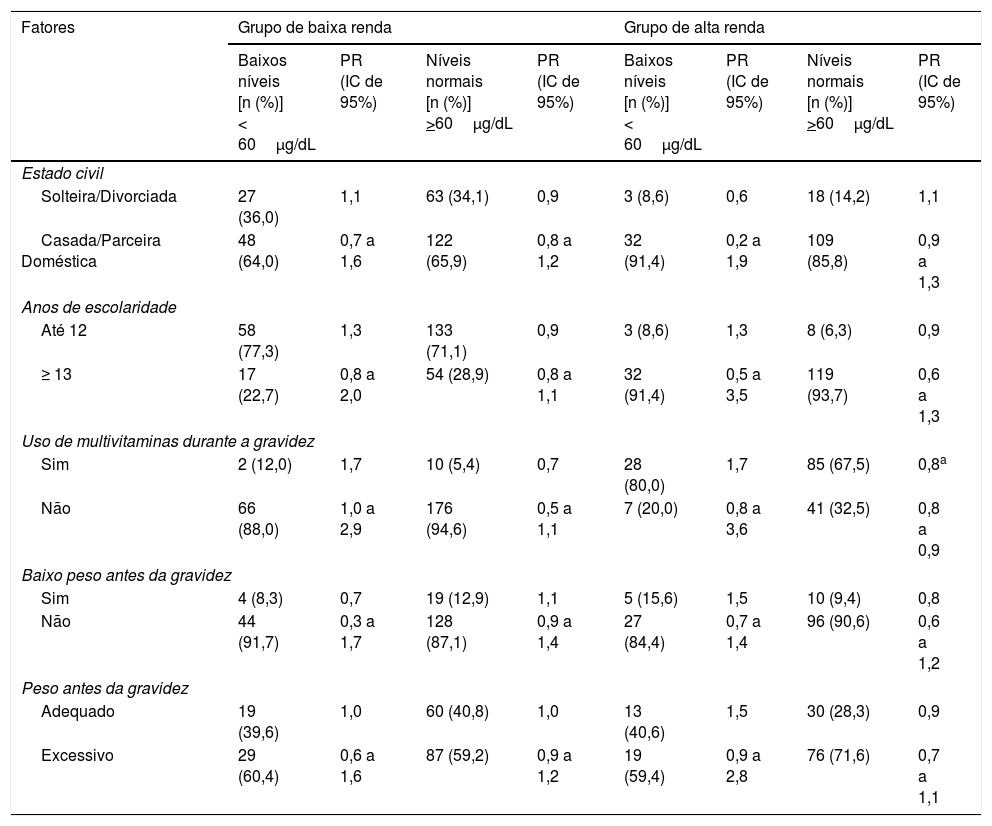
Ao fazer a análise logística bivariada para estimar a influência das variáveis sociais e de saúde sobre o estado de vitamina A, foram incluídas as seguintes variáveis: estado civil, anos de escolaridade, uso de multivitaminas durante a gravidez e estado nutricional antes da gravidez. No modelo final, foi encontrada associação estatisticamente significativa apenas entre a variável uso de multivitaminas durante a gravidez e níveis adequados de vitamina A no soro (PR de 0,09; IC de 95%: 0,01 a 0,7) e colostro (PR de 0,8; IC de 95%: 0,9 a 0,9), revelou essa variável como um fator de proteção presente no grupo de alta renda. Não foi encontrada associação entre as outras variáveis e os níveis de vitamina A no soro e colostro (tabelas 2 e 3).
Possíveis fatores associados à deficiência ou adequação do estado de vitamina A no soro de mães de baixa e alta renda
| Fatores | Grupo de baixa renda | Grupo de alta renda | ||||||
|---|---|---|---|---|---|---|---|---|
| DVA [n (%)] < 20μg/dL | RP (IC de 95%) | Normal [n (%)] >20μg/dL | RP (IC de 95%) | DVA [n (%)] < 20μg/dL | RP (IC de 95%) | Normal [n (%)] >20μg/dL | RP (IC95%) | |
| Estado civil | ||||||||
| Solteira/Divorciada | 6 (33,3) | 0,9 | 84 (34,7) | 1,0 | 1 (16,7) | 1,3 | 20 (12,8) | 1,0 |
| Casada/Parceira Doméstica | 12 (66,7) | 0,4 a 2,4 | 158 (65,3) | 0,9 a 1,1 | 5 (83,3) | 0,2 a 10,9 | 136 (87,2) | 0,0 a 1,1 |
| Anos de escolaridade | ||||||||
| Até 12 | 14 (77,8) | 1,3 | 191 (72,59) | 0,9 | 1 (16,7) | 2,7 | 11 (6,8) | 0,9 |
| ≥ 13 | 4 (22,2) | 0,4 a 3,8 | 71 (27,1) | 0,9 a 1,0 | 5 (72,5) | 0,4 a 21,5 | 151 (83,3) | 0,8 a 1,1 |
| Ingestão de multivitaminas durante a gravidez | ||||||||
| Sim | 1 (5,6) | 0,7 | 8 (7,4) | 1,0 | 1 (16,7) | 0,09a | 112 (72,3) | 1,1 |
| Não | 17 (94,4) | 0,1 a 5,3 | 225 (92,6) | 0,9 a 1,1 | 5 (83,3) | 0,01 a 0,7 | 43 (27,7) | 1,0 a 1,2 |
| Sobrepeso antes da gravidez | ||||||||
| Sim | 5 (33,3) | 0,7 | 74 (41,0) | 1,0 | 0 (0,0) | ‐ | 43 (32,1) | 1,0 |
| Não | 10 (66,7) | 0,2 a 2,2 | 106 (58,9) | 0,9 a 1,1 | 4 (100,0) | 95 (67,9) | 0,9 a 1,1 | |
%, percentual de mães que apresentam baixos níveis ou níveis adequados de retinol de acordo com as características mencionadas para cada grupo; (95%), intervalo de confiança de 95%; ‐, não apresentou número suficiente em uma das características para fazer a análise estatística; DVA, deficiência de vitamina A; n, número de mães que apresentam baixos níveis ou níveis adequados de retinol de acordo com as características mencionadas para cada grupo; PR, prevalência de risco.
Possíveis fatores associados à deficiência ou adequação do estado de vitamina A no colostro das mães de baixa e alta renda
| Fatores | Grupo de baixa renda | Grupo de alta renda | ||||||
|---|---|---|---|---|---|---|---|---|
| Baixos níveis [n (%)] < 60μg/dL | PR (IC de 95%) | Níveis normais [n (%)] >60μg/dL | PR (IC de 95%) | Baixos níveis [n (%)] < 60μg/dL | PR (IC de 95%) | Níveis normais [n (%)] >60μg/dL | PR (IC de 95%) | |
| Estado civil | ||||||||
| Solteira/Divorciada | 27 (36,0) | 1,1 | 63 (34,1) | 0,9 | 3 (8,6) | 0,6 | 18 (14,2) | 1,1 |
| Casada/Parceira Doméstica | 48 (64,0) | 0,7 a 1,6 | 122 (65,9) | 0,8 a 1,2 | 32 (91,4) | 0,2 a 1,9 | 109 (85,8) | 0,9 a 1,3 |
| Anos de escolaridade | ||||||||
| Até 12 | 58 (77,3) | 1,3 | 133 (71,1) | 0,9 | 3 (8,6) | 1,3 | 8 (6,3) | 0,9 |
| ≥ 13 | 17 (22,7) | 0,8 a 2,0 | 54 (28,9) | 0,8 a 1,1 | 32 (91,4) | 0,5 a 3,5 | 119 (93,7) | 0,6 a 1,3 |
| Uso de multivitaminas durante a gravidez | ||||||||
| Sim | 2 (12,0) | 1,7 | 10 (5,4) | 0,7 | 28 (80,0) | 1,7 | 85 (67,5) | 0,8a |
| Não | 66 (88,0) | 1,0 a 2,9 | 176 (94,6) | 0,5 a 1,1 | 7 (20,0) | 0,8 a 3,6 | 41 (32,5) | 0,8 a 0,9 |
| Baixo peso antes da gravidez | ||||||||
| Sim | 4 (8,3) | 0,7 | 19 (12,9) | 1,1 | 5 (15,6) | 1,5 | 10 (9,4) | 0,8 |
| Não | 44 (91,7) | 0,3 a 1,7 | 128 (87,1) | 0,9 a 1,4 | 27 (84,4) | 0,7 a 1,4 | 96 (90,6) | 0,6 a 1,2 |
| Peso antes da gravidez | ||||||||
| Adequado | 19 (39,6) | 1,0 | 60 (40,8) | 1,0 | 13 (40,6) | 1,5 | 30 (28,3) | 0,9 |
| Excessivo | 29 (60,4) | 0,6 a 1,6 | 87 (59,2) | 0,9 a 1,2 | 19 (59,4) | 0,9 a 2,8 | 76 (71,6) | 0,7 a 1,1 |
%, percentual de mães que apresentam baixos níveis ou níveis adequados de retinol de acordo com as características mencionadas para cada grupo; (95%), intervalo de confiança de 95%; ‐, não apresentou número suficiente em uma das características para fazer a análise estatística; n, número de mães que apresentam baixos níveis ou níveis adequados de retinol de acordo com as características mencionadas para cada grupo; PR, prevalência de risco.
No Brasil, a população de baixa renda usa o sistema público de saúde, ao passo que o sistema privado é, na maior parte do tempo, usado por indivíduos de alta renda. Ao dividir a população estudada em dois grupos de acordo com a renda per capita, as concentrações médias de retinol entre as mulheres de baixa e alta renda apresentaram diferenças altamente significativas.
Os grupos de baixa e alta renda comprovaram um problema de saúde leve com relação à DVA. Esse resultado foi esperado em mulheres de baixa renda, de acordo com outros estudos com a mesma população no Brasil e em todo o mundo, principalmente onde esse problema de saúde pública ainda é presente, como os países da África e América Latina.6,23,24
Os estudos que avaliam a prevalência de DVA em mulheres de alta renda são escassos e não esperamos encontrar um problema de saúde pública com relação à DVA nesse grupo, pois a ingestão de vitamina A apresentou 82,7% de adequação nessa população. Contudo, ao avaliar as fontes alimentares de vitamina A nesse grupo, percebemos que 55,2% do consumo de vitamina foram decorrentes de fontes vegetais (vitamina A pré‐formada), que depende da oxidação enzimática para produzir retinol ativo, além de vários fatores intestinais e genéticos que podem influenciar a eficiência da bioconversão da vitamina A pré‐formada na forma ativa.25 Além disso, 29,6% dessas mulheres não fizeram uso de multivitaminas durante a gravidez (tabela 1), o que pode explicar uma ocorrência de 3,6% da DVA nesse grupo. Em um estudo que avaliou o efeito dos diferentes tipos de multivitaminas (que contêm vitamina A) sobre os níveis de retinol sérico durante a gravidez, foi constatado que o grupo que tomou suplementação não apresentou casos de deficiência, ao passo que o grupo de controle apresentou 12% dos casos de deficiência.26 Assim, isso mostra que as mulheres no pós‐parto que não tomam suplementação durante a gravidez são mais propensas a desenvolver DVA.
Com relação aos níveis de retinol no colostro, foi observada uma diferença significativa entre os grupos de estudo e níveis mais baixos foram encontrados no grupo de renda baixa, consequentemente resultaram em um menor fornecimento de retinol por meio do colostro, em comparação com a recomendação mínima para recém‐nascidos. Esses achados destacam a importância clínica da suplementação nessa população durante o período de amamentação, para atender à necessidade extra de vitamina A durante toda a amamentação e evitar DVA extrema na díade mãe‐filho. A DVA durante a amamentação pode afetar a diferenciação celular, os vários mecanismos de imunidade inata, a hematopoiese e a coagulação. Essas anomalias podem agravar infecções e anemia ou comprometer a recuperação pós‐cirúrgica da cesárea, levar a morbidez e mortalidade.24 Em recém‐nascidos, a DVA aumenta o risco de óbito de doenças infecciosas e respiratórias.27
Para mulheres de baixa renda que frequentam maternidades públicas no Brasil, a medida de intervenção consiste em dar uma alta dose oral que contém 60mg (200.000 IU) de palmitato de retinila às mulheres imediatamente após o parto, como uma intervenção para controlar a DVA.13 Considerando que as participantes do estudo foram recrutados 24 a 48 horas após o parto e que suas amostras de sangue foram coletadas exatamente antes da administração da alta dose de vitamina A, provavelmente houve casos de deficiência durante a gravidez. Assim, a suplementação pós‐natal é feita para minimizar o dano reversível aos recém‐nascidos e para parcialmente recuperar a estado de vitamina A da mãe antes da amamentação, pois é também durante a amamentação que a necessidade de vitamina A aumenta para promover crescimento e maturação ideais dos tecidos e órgãos.28 Vale observar que a suplementação após o parto é uma medida de emergência e não resolve a raiz do problema.9
A diferença encontrada nos níveis de retinol do colostro entre os grupos de estudo pode ser justificada com base na ingestão alimentar das mães.A lipoproteína lipase (LPL) é essencial para a absorção de retinol pós‐prandial pela glândula mamária por meio de um mecanismo dinâmico. A LPL hidrolisa os ésteres de retinol obtidos de quilomicrons, possibilita a transferência de retinol para os alvéolos ou ela os liga aos quilomicros e favorece sua internalização por meio de receptores de reconhecimento na superfície celular. Ou seja, na ausência de retinol suficiente fornecido por meio de dieta ou suplementação, a LPL é prejudicada pelo processamento da vitamina A para o leite ou mesmo para formar reservas.29 Assim, os resultados deste estudo sugerem que a diferença significativa na concentração média de retinol de colostro entre os grupos de alta e baixa renda provém da suplementação com multivitaminas que contêm vitamina A administradas em 69,8% das mulheres no grupo de alta renda durante a gravidez.
Vale observar que os resultados encontrados nos níveis de retinol fornecidos pelo colostro no grupo de baixa renda não diminuem a importância do colostro nem do leite materno, pois os calculamos com o uso da ingestão média de leite (mL) sugerida pela literatura.22 Contudo, se um recém‐nascido ingerir um volume consideravelmente maior do que o sugerido, é provável que a necessidade de vitamina A seja atendida, salvo em casos de deficiência materna extrema.
As mulheres que frequentam hospitais privados não recebem a alta dose fornecida pelo Ministério da Saúde. As mulheres estudadas que frequentam hospitais privadas relataram que foram orientadas a tomar suplementos multivitamínicos e multiminerais que contêm a Ingestão Diária Recomendada (IDR) (770μg/dia) de vitamina A durante a gravidez e iniciar as doses diárias de vitaminas A na 16a semana de gestação. Em 2011, a OMS sugeriu suplementação de vitamina A para mulheres grávidas que moram em áreas endêmicas de deficiência, porém enfatizou que a dose diária ou semanal não deve ultrapassar 10.000 IU/dia e deve ser iniciada somente após 60 dias de gestação.30
Neste estudo, encontramos uma associação significativa entre a suplementação com multivitaminas e o estado normal de vitamina A no soro e colostro, sugeriu que a intervenção prescrita a mulheres de alta renda que frequentam maternidades privadas no Brasil é mais efetiva no aumento dos níveis de retinol no rolo e leite de colostro. Essa associação foi esperada, pois a suplementação com micronutrientes é uma estratégia óbvia para superar os efeitos negativos das deficiências sobre a saúde de e melhorar o estado nutricional das mulheres para amamentação. Em vista dos fatos acima, sugere‐se que as medidas de intervenção atuais contra a DVA em grávidas brasileiras devem ser repensadas, pois o estudo atual confirma que a suplementação com multivitaminas que contêm vitamina A pode ser necessária, principalmente para mulheres de baixa renda geralmente atendidas no sistema público de saúde.
FinanciamentoBolsas concedidas pela Universidade Federal do Rio Grande do Norte.
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
À cooperação das maternidades pelo fornecimento dos dados para esta pesquisa. A todas as mulheres que concordaram em participar e forneceram seus materiais biológicos e dados pessoais para este estudo.
Como citar este artigo: Gurgel CS, Grilo EC, Lira LQ, Assunção DG, Oliveira PG, Melo LR, et al. Vitamin A nutritional status in high‐ and low‐income postpartum women and its effect on colostrum and the requirements of the term newborn. J Pediatr (Rio J). 2018;94:207–215.
Estudo feito na Universidade Federal do Rio Grande do Norte (UFRN), Natal, RN, Brasil.