To identify the risk factors for the development of acute kidney injury and for short and long‐term mortality of patients with acute kidney injury after admission to the Pediatric Intensive Care Unit.
Materials and methodsRetrospective analysis of patients admitted to the Pediatric Intensive Care Unit from January 2004 to December 2008. Acute kidney injury was defined by the KDIGO criterion. Risk factors for acute kidney injury, in‐hospital, and long‐term mortality were obtained through multivariate logistic regression analysis. Long‐term mortality (up to 2011) was obtained by searching the institution's database and by telephone contact with patients’ family members.
ResultsA total of 434 patients were evaluated and the incidence of acute kidney injury was 64%. Most acute kidney injury episodes (78%) occurred within the first 24 hours after admission to the Pediatric Intensive Care Unit. The risk factors for the development of acute kidney injury were: low volume of diuresis, younger age, mechanical ventilation, vasoactive drugs, diuretics, and amphotericin. Lower weight, positive fluid balance, acute kidney injury, dopamine use and mechanical ventilation were independent risk factors for in‐hospital mortality. Long‐term mortality was 17.8%. Systolic blood pressure, PRISM score, low volume of diuresis, and mechanical ventilation were independent risk factors associated with long‐term mortality after admission to the Pediatric Intensive Care Unit.
ConclusionAcute kidney injury was a frequent, early event, and was associated with in‐hospital mortality and long‐term mortality after admission to the Pediatric Intensive Care Unit.
Identificar os fatores de risco para o desenvolvimento de lesão renal aguda, mortalidade a curto e em longo prazo de pacientes com lesão renal aguda após internação em Unidade de Terapia Intensiva Pediátrica.
Materiais e métodosAnálise retrospectiva de pacientes internados em unidade de terapia intensiva pediátrica de janeiro de 2004 a dezembro de 2008. Lesão renal aguda foi definida pelo critério KDIGO. Fatores de risco para lesão renal aguda, mortalidade hospitalar e em longo prazo foram obtidos através de análise multivariada por regressão logística. Mortalidade em longo prazo (até 2011) foi obtida através de busca no banco de dados da instituição e contato telefônico com parentes dos pacientes.
ResultadosForam avaliados 434 pacientes e a incidência de lesão renal aguda foi de 64%. A maioria dos episódios de lesão renal aguda (78%) ocorreu nas primeiras 24 horas após internação na Unidade de Terapia Intensiva Pediátrica. Os fatores de risco para o desenvolvimento de lesão renal aguda encontrados foram: baixo volume de diurese, menoridade, uso de ventilação mecânica, droga vasoativa, diurético e anfotericina. Menor peso, balanço hídrico positivo, lesão renal aguda, uso de dopamina e ventilação mecânica foram fatores de risco independentes para mortalidade hospitalar. A mortalidade em longo prazo foi de 17,8%. Pressão arterial sistólica, escore PRISM, baixo volume de diurese e ventilação mecânica foram fatores de risco independentes associados à mortalidade em longo prazo após internação na Unidade de Terapia Intensiva Pediátrica.
ConclusãoLesão renal aguda foi um evento frequente, precoce e esteve associada à mortalidade hospitalar e em longo prazo após internação na Unidade de Terapia Intensiva Pediátrica.
O avanço nos cuidados intensivos reduziu a mortalidade de pacientes adultos e pediátricos gravemente enfermos. Assim, a injúria renal aguda (IRA) tem se tornando cada vez mais frequente nos pacientes internados em unidade de terapia intensiva pediátrica (UTIP). Sua incidência varia de 5% a 82% e depende da definição de IRA usada.1‐5 Por muitos anos não foi possível a comparação entre estudos devido à diversidade de definições de IRA. Com o surgimento dos critérios RIFLE, RIFLE modificado para pacientes pediátricos (pRIFLE), AKIN e, mais recentemente, da classificação KDIGO houve padronização na definição de IRA, tornou possível a comparação entre resultados obtidos em diferentes centros médicos.4,6–8
Diante do aumento da incidência de IRA em unidade de terapia intensiva, diversos autores avaliaram o impacto de tal enfermidade em curto, médio e longo prazo.1,3,9–11 Em adultos a IRA aumenta a taxa de morbimortalidade em curto e longo prazos. Também nessa população, pacientes sobreviventes a um episódio de IRA apresentam maior chance de evoluir para disfunção renal crônica e, eventualmente, necessidade de diálise permanente.12‐15
Estudos sobre prognóstico em longo prazo na população pediátrica ainda são escassos, mas já sugerem que, assim como nos adultos, existe impacto da IRA nos desfechos tardios.10,11 O objetivo deste estudo foi avaliar o prognóstico em curto e longo prazos de crianças que desenvolveram IRA durante internação na UTIP.
MétodoForam estudadas retrospectivamente todas as crianças e adolescentes entre um mês e 13 anos incompletos internadas na UTIP de janeiro/2004 a dezembro/2008. Foram excluídos pacientes em pós‐operatório de cirurgia cardíaca, síndrome hemolítico‐urêmica, doença renal crônica, transplante renal e aqueles que não apresentavam duas dosagens de creatinina sérica no intervalo igual ou inferior a sete dias. Em pacientes com mais de um episódio de IRA, foi considerado apenas o primeiro episódio na análise estatística. Este estudo foi aprovado pelo Comitê de Ética em Pesquisa da instituição.
IRA foi definida por meio da classificação KDIGO.8 Nas crianças que não tinham creatinina sérica anterior à internação na UTIP foi considerado como valor basal a creatinina sérica esperada para a idade.16
Os dados clínicos (idade, peso, balanço hídrico, diurese, frequência cardíaca e respiratória, pressão arterial, escala de Glasgow, escore PRISM II, uso de drogas vasoativas e ventilação mecânica) e laboratoriais (eletrólitos, creatinina, gasometria, hemograma, transaminases, culturas) foram coletados do prontuário eletrônico hospitalar na admissão hospitalar/UTIP e na alta da UTI/hospitalar. Nos pacientes que desenvolveram disfunção renal, os dados clínicos e laboratoriais também foram coletados no início e término da IRA. Para avaliar a mortalidade em longo prazo, foi feita busca no banco de dados da instituição e contato telefônico com parentes dos pacientes durante 2011.
A análise estatística foi feita com SPSS versão 14 (SPSS inc, Chicago, IL). As variáveis contínuas foram expressas como média ± desvio‐padrão ou mediana e intervalo interquartil. As variáveis categóricas foram apresentadas como percentagem do número de casos. As variáveis contínuas foram avaliadas pelos teste t de Student ou de Mann‐Whitney, conforme a necessidade. As variáveis categóricas foram avaliadas pelo teste de qui‐quadrado. Análise multivariada por regressão logística para obtenção dos fatores prognósticos independentes para o desenvolvimento de IRA e mortalidade hospitalar e em longo prazo foi feita e incluiu as variáveis com p < 0,1 na análise univariada. Os resultados foram expressos por razão de chance (odds ratio, OR) e intervalo de confiança de 95% (95% IC). Valor de p < 0,05 foi considerado significante.
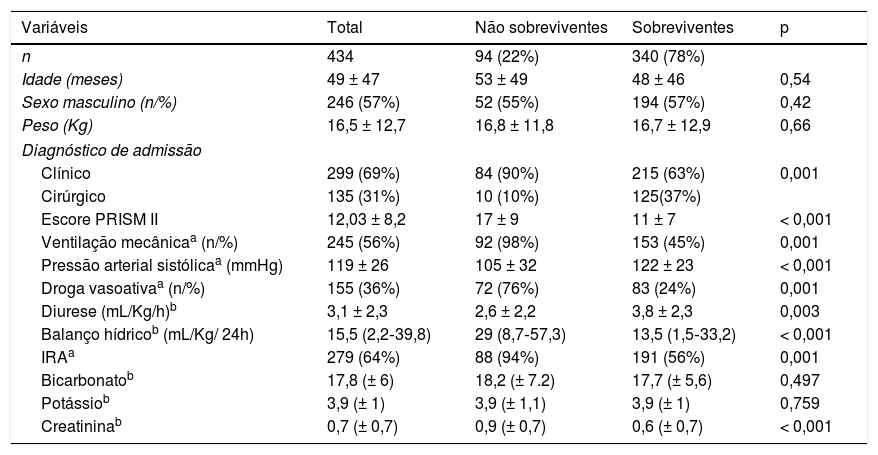
ResultadosNo período do estudo, 723 crianças foram internadas na UTIP. Dessas, 434 preencheram os critérios de inclusão. Os motivos de exclusão foram pós‐operatórios de cirurgia cardíaca (147); menos de dois valores de creatinina em sete dias (109); doença renal crônica (21) e síndrome hemolítico‐urêmica (12). Houve predominância de pacientes masculinos (57%) e a idade média foi de 49 ± 47 meses. As causas clínicas foram os principais motivos de internação, doenças pulmonares (30,6%), doenças do sistema nervoso central (20,9%) e sepse (18,9%) foram as mais frequentes. Não houve diferença significativa entre as crianças sobreviventes e não sobreviventes em relação a sexo, idade e peso (tabela 1).
Características clínicas dos pacientes admitidos na UTIP
| Variáveis | Total | Não sobreviventes | Sobreviventes | p |
|---|---|---|---|---|
| n | 434 | 94 (22%) | 340 (78%) | |
| Idade (meses) | 49 ± 47 | 53 ± 49 | 48 ± 46 | 0,54 |
| Sexo masculino (n/%) | 246 (57%) | 52 (55%) | 194 (57%) | 0,42 |
| Peso (Kg) | 16,5 ± 12,7 | 16,8 ± 11,8 | 16,7 ± 12,9 | 0,66 |
| Diagnóstico de admissão | ||||
| Clínico | 299 (69%) | 84 (90%) | 215 (63%) | 0,001 |
| Cirúrgico | 135 (31%) | 10 (10%) | 125(37%) | |
| Escore PRISM II | 12,03 ± 8,2 | 17 ± 9 | 11 ± 7 | < 0,001 |
| Ventilação mecânicaa (n/%) | 245 (56%) | 92 (98%) | 153 (45%) | 0,001 |
| Pressão arterial sistólicaa (mmHg) | 119 ± 26 | 105 ± 32 | 122 ± 23 | < 0,001 |
| Droga vasoativaa (n/%) | 155 (36%) | 72 (76%) | 83 (24%) | 0,001 |
| Diurese (mL/Kg/h)b | 3,1 ± 2,3 | 2,6 ± 2,2 | 3,8 ± 2,3 | 0,003 |
| Balanço hídricob (mL/Kg/ 24h) | 15,5 (2,2‐39,8) | 29 (8,7‐57,3) | 13,5 (1,5‐33,2) | < 0,001 |
| IRAa | 279 (64%) | 88 (94%) | 191 (56%) | 0,001 |
| Bicarbonatob | 17,8 (± 6) | 18,2 (± 7.2) | 17,7 (± 5,6) | 0,497 |
| Potássiob | 3,9 (± 1) | 3,9 (± 1,1) | 3,9 (± 1) | 0,759 |
| Creatininab | 0,7 (± 0,7) | 0,9 (± 0,7) | 0,6 (± 0,7) | < 0,001 |
DP, desvio‐padrão; IC, intervalo de confiança.
Dados são expressos em média ± DP ou mediana e 95% IC.
Pacientes não sobreviventes já se encontravam gravemente enfermos à admissão na UTIP, como pode ser notado pelo escore PRISM, necessidade de ventilação mecânica e uso de droga vasoativa. Já nas primeiras 24 horas de internação na UTIP, as crianças que não sobreviveram apresentaram balanço hídrico significativamente maior e diurese menor em relação às crianças sobreviventes (tabela 1). A creatinina sérica e a proporção de pacientes com IRA foram mais elevadas no grupo de pacientes não sobreviventes.
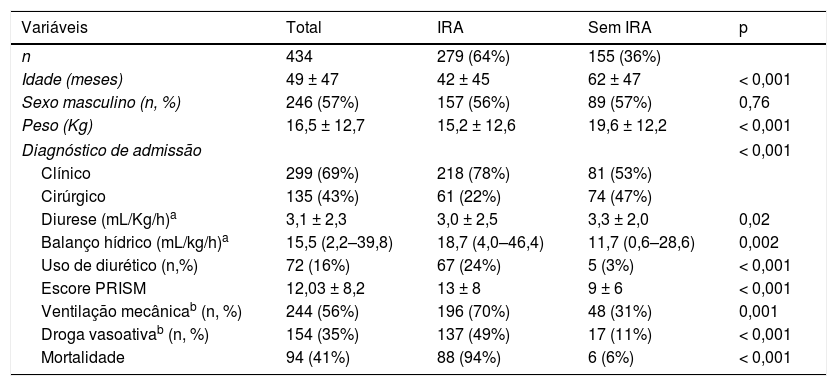
IRA ocorreu em 279 (64%) crianças e foram classificadas como Estágio I em 106 (38%) crianças, Estágio II em 113 (40,5%) e Estágio III em 60 (21,5%) crianças. Dos 279 pacientes com IRA, 217 (78%) apresentaram IRA já nas primeiras 24 horas de internação na UTIP. Pacientes com IRA eram mais jovens, apresentavam escore PRISM mais elevado, balanço hídrico mais positivo e diurese menor do que as crianças que não desenvolveram IRA (tabela 2).
Característica dos pacientes com IRA na UTIP
| Variáveis | Total | IRA | Sem IRA | p |
|---|---|---|---|---|
| n | 434 | 279 (64%) | 155 (36%) | |
| Idade (meses) | 49 ± 47 | 42 ± 45 | 62 ± 47 | < 0,001 |
| Sexo masculino (n, %) | 246 (57%) | 157 (56%) | 89 (57%) | 0,76 |
| Peso (Kg) | 16,5 ± 12,7 | 15,2 ± 12,6 | 19,6 ± 12,2 | < 0,001 |
| Diagnóstico de admissão | < 0,001 | |||
| Clínico | 299 (69%) | 218 (78%) | 81 (53%) | |
| Cirúrgico | 135 (43%) | 61 (22%) | 74 (47%) | |
| Diurese (mL/Kg/h)a | 3,1 ± 2,3 | 3,0 ± 2,5 | 3,3 ± 2,0 | 0,02 |
| Balanço hídrico (mL/kg/h)a | 15,5 (2,2–39,8) | 18,7 (4,0–46,4) | 11,7 (0,6–28,6) | 0,002 |
| Uso de diurético (n,%) | 72 (16%) | 67 (24%) | 5 (3%) | < 0,001 |
| Escore PRISM | 12,03 ± 8,2 | 13 ± 8 | 9 ± 6 | < 0,001 |
| Ventilação mecânicab (n, %) | 244 (56%) | 196 (70%) | 48 (31%) | 0,001 |
| Droga vasoativab (n, %) | 154 (35%) | 137 (49%) | 17 (11%) | < 0,001 |
| Mortalidade | 94 (41%) | 88 (94%) | 6 (6%) | < 0,001 |
IRA, injúria renal aguda.
Dados expressos em média ± DP ou mediana e 95% IC.
Durante a internação na UTIP, ventilação mecânica e uso de droga vasoativa foram mais frequentes em crianças que desenvolveram IRA (tabela 2). O tempo de ventilação mecânica também foi maior em crianças que desenvolveram IRA (6,0 [2,0?16] vs. 3,0 [2,0?5,75] dias, p = 0,0003). Tempo de internação (41,8 ± 5,4 vs. 25,3 ± 4,5 dias) e percentual de crianças que necessitaram de reinternação (79,2% vs. 20,8%, p = 0,004) na UTIP foi maior em crianças que desenvolveram IRA. Terapia de substituição renal foi necessária em uma criança. A mortalidade dos pacientes com IRA foi maior do que a naqueles que não desenvolveram IRA. Dentre os 88 óbitos hospitalares em pacientes com IRA, 66 (75%) apresentavam IRA já nas primeiras 24 horas de internação.
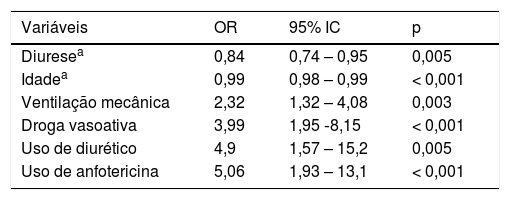
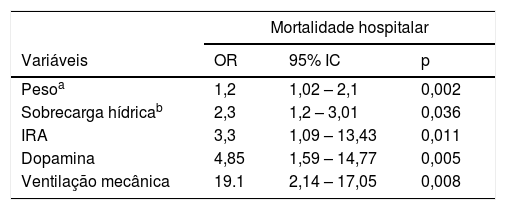
Após regressão logística, os seguintes fatores de risco para o desenvolvimento de IRA foram identificados: ventilação mecânica, uso de droga vasoativa, diurético e de anfotericina. Idade mais elevada e maior volume de diurese foram fatores protetores para o desenvolvimento de IRA (tabela 3). Peso, balanço hídrico positivo, IRA, uso de dopamina e ventilação mecânica foram fatores de risco independentes para mortalidade hospitalar (tabela 4).
Fatores de risco para IRA após admissão na UTIP
| Variáveis | OR | 95% IC | p |
|---|---|---|---|
| Diuresea | 0,84 | 0,74 – 0,95 | 0,005 |
| Idadea | 0,99 | 0,98 – 0,99 | < 0,001 |
| Ventilação mecânica | 2,32 | 1,32 – 4,08 | 0,003 |
| Droga vasoativa | 3,99 | 1,95 ‐8,15 | < 0,001 |
| Uso de diurético | 4,9 | 1,57 – 15,2 | 0,005 |
| Uso de anfotericina | 5,06 | 1,93 – 13,1 | < 0,001 |
OR, odds ratio.
Fatores de risco de mortalidade após admissão na UTIP
| Mortalidade hospitalar | |||
|---|---|---|---|
| Variáveis | OR | 95% IC | p |
| Pesoa | 1,2 | 1,02 – 2,1 | 0,002 |
| Sobrecarga hídricab | 2,3 | 1,2 – 3,01 | 0,036 |
| IRA | 3,3 | 1,09 – 13,43 | 0,011 |
| Dopamina | 4,85 | 1,59 – 14,77 | 0,005 |
| Ventilação mecânica | 19.1 | 2,14 – 17,05 | 0,008 |
| Mortalidade em longo prazo | |||
|---|---|---|---|
| Variáveis | OR | 95% IC | p |
| Pressão arterial sistólicaa | 1,09 | 1,04 – 1,14 | 0,001 |
| Escore PRISMb | 1,11 | 1,04 – 1,18 | 0,001 |
| Diuresea | 2,21 | 1,2 – 4,07 | 0,011 |
| Ventilação mecânica | 4,61 | 2,36 – 9,02 | 0,012 |
IRA, injúria renal aguda; OR, odds ratio.
Dos 340 pacientes sobreviventes, informações sobre mortalidade em longo prazo foram obtidas em 238 (70%) crianças. Dessas, 146 (61,3%) haviam apresentado IRA durante a internação na UTIP. A taxa de mortalidade em longo prazo foi 17,8%. Dos 26 óbitos tardios em pacientes com IRA, 24 (92%) apresentavam IRA nas primeiras 24 horas de internação. Pressão arterial sistólica baixa, escore PRISM, baixo volume de diurese e ventilação mecânica foram fatores de risco independentes associados à mortalidade em longo prazo após internação em UTIP (tabela 4).
DiscussãoNeste estudo foi encontrada elevada incidência de IRA (64%) definida pela classificação KDIGO. A incidência de IRA em UTIP depende, entre muitas variáveis, da definição empregada e da gravidade da população estudada. Os poucos estudos publicados que usaram a classificação KDIGO em pacientes pediátricos demonstraram que essa classificação identifica adequadamente IRA e está correlacionada com gravidade e mortalidade.17 A classificação pRIFLE não foi empregada neste estudo pois a estatura não estava disponível em todas as crianças para o cálculo do clearance de creatinina estimado pela fórmula de Schwartz.18
A gravidade dos pacientes neste estudo contribuiu para a elevada incidência de IRA encontrada. Até 82% das crianças gravemente enfermas podem apresentar disfunção renal aguda.4 Tal gravidade pode ser evidenciada pelo escore PRISM, elevada necessidade de ventilação mecânica e drogas vasoativas, particularmente entre os pacientes que desenvolveram IRA. Ainda, o balanço hídrico era maior nas primeiras 24 horas após internação na UTIP entre as crianças que evoluíram ao óbito. Balanço hídrico positivo está correlacionado com morbidade e mortalidade em pacientes criticamente enfermos, particularmente em pacientes com IRA.19‐23 Volume de diurese e idade foram identificados como fatores protetores para o desenvolvimento de IRA na análise multivariada. As crianças mais novas são mais propensas ao desenvolvimento de IRA.2 A menor superfície corporal poderia contribuir para o desenvolvimento de IRA após hipovolemia e exposição a agentes nefrotóxicos. 24,25 Tal hipótese poderia explicar a associação de diuréticos e anfotericina como fatores independentes para o desenvolvimento de IRA. Além da gravidade dos pacientes (sobrecarga hídrica, uso de dopamina e ventilação mecânica) e baixo peso, IRA foi um fator de risco independente para mortalidade hospitalar.
A IRA foi um evento precoce durante a internação na UTI. A maior parte dos pacientes desenvolveu IRA nas primeiras 24 horas de internação na UTIP e a mortalidade foi maior nesse grupo. Duzova et al. encontraram IRA em 63% dos pacientes nas primeiras 24 horas de admissão. Logo, a prevenção da IRA deve começar já na admissão na UTIP com reanimação hemodinâmica adequada e redução da exposição a drogas nefrotóxicas.2
Poucos estudos avaliaram o impacto da IRA na mortalidade tardia. Askenazi et al. relataram sobrevida tardia (3–5 anos) de 80% e a maioria dos óbitos ocorreu nos primeiros 12 meses após a internação.10 Em crianças com IRA dialítica após cirurgia cardíaca para correção de defeitos congênitos, Mel et al. encontraram mortalidade após 3,5 a 10,5 anos de 20%.26 Apesar da avaliação em longo prazo não ter sido feita em todos os pacientes, a mortalidade encontrada neste estudo foi semelhante aos dados já publicados.27,28
Outra consequência da IRA seria o potencial de desencadear hipertensão, proteinúria e doença renal crônica. Madsen et al. demonstraram o impacto da IRA no desenvolvimento de doença renal crônica em crianças submetidas à cirurgia cardíaca. IRA ocorreu em 33% dos casos e a incidência de lesão renal crônica em cinco anos foi de 12% nos pacientes que apresentaram IRA comparada a 3% naqueles que não apresentaram disfunção renal no pós‐operatório.29 Essa deve ser uma consideração nas consultas de puericultura e o pediatra deve estar atento para o reconhecimento desses desfechos.
A gravidade dos pacientes e a IRA influenciaram a mortalidade tardia encontrada neste estudo. Pressão arterial sistólica, escore PRISM e ventilação mecânica foram fatores independentes associados à mortalidade tardia. Menor volume de diurese se mostrou fator de risco para mortalidade em longo prazo. Como diurese é um dos critérios para classificação de IRA, podemos deduzir que existe correlação entre IRA e maior mortalidade em longo prazo.
Existem algumas limitações neste estudo. Apesar de ser um estudo feito em um único centro e retrospectivo, os resultados não foram discordantes da literatura. Embora a avaliação tardia não tenha sido feita em todos os pacientes, a sobrevida tardia é semelhante à encontrada por outros autores. A avaliação de função renal em longo prazo não foi feita, mas esse não era um dos objetivos iniciais deste estudo. Por outro lado, este é um dos poucos estudos que usaram a classificação KDIGO na população pediátrica e é o maior estudo da literatura nacional em IRA pediátrica.30 O número de pacientes avaliados é significativo e foram identificados fatores de risco para mortalidade precoce e tardia.
A ocorrência frequente e precoce de IRA após a internação na UTIP reforça a necessidade do monitoramento da função renal e redução da exposição a fatores de risco, como hipotensão e uso de drogas nefrotóxicas, especialmente nos pacientes mais jovens. Em conclusão, a prevenção de IRA tem potencial de reduzir morbidade e mortalidade em curto e em longo prazo.
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
Estudo vinculado ao Hospital de Base, Faculdade de Medicina de São José do Rio Preto (Famerp), São José do Rio Preto, SP, Brasil.
Como citar este artigo: Ferreira MC, Lima EQ. Impact of the development of acute kidney injury on patients admitted to the pediatric intensive care unit. J Pediatr (Rio J). 2020;96:564–9.