To investigate the risk of adverse perinatal outcomes in women aged ≥ 41 years relatively to those aged 21‐34.
MethodsApproximately 8.5 million records of singleton births in Brazilian hospitals in the period 2004‐2009 were investigated. Odds ratios were estimated for preterm and post‐term births, for low Apgar scores at 1minute and at 5minutes, for asphyxia, for low birth weight, and for macrosomia.
ResultsFor pregnant women ≥ 41, increased risks were identified for preterm births, for post‐term births (except for primiparous women with schooling ≥ 12 years), and for low birth weight. When comparing older vs. younger women, higher educational levels ensure similar risks of low Apgar score at 1minute (for primiparous mothers and term births), of low Apgar score at 5minutes (for term births), of macrosomia (for non‐primiparous women), and of asphyxia.
ConclusionAs a rule, older mothers are at higher risk of adverse perinatal outcomes, which, however, may be mitigated or eliminated, depending on gestational age, parity, and, especially, on the education level of the pregnant woman.
Investigar o risco de resultados perinatais adversos em mulheres ≥ 41 anos relativamente àquelas com idade 21‐34.
MétodosCerca de 8,5 milhões de registros de nascimentos únicos em hospitais brasileiros no período 2004‐2009 foram investigados. Odds ratios foram estimados para nascimentos prematuros e pós‐termo, baixos índices de Apgar no 1° e 5° minutos, asfixia, baixo peso ao nascer e macrossomia.
ResultadosPara as mulheres grávidas ≥ 41, aumento de riscos foram identificados para nascimentos prematuros, partos pós‐termo (com exceção de primíparas com escolaridade ≥ 12 anos) e baixo peso ao nascer. Relativamente a mulheres mais velhas vs. mais jovens, maiores níveis de escolaridade garantem riscos semelhantes de baixo índice de Apgar no 1° minuto (para primíparas e nascimentos a termo), de baixo índice de Apgar no 5° minuto (para nascimentos a termo), de macrossomia (para não primíparas) e de asfixia.
ConclusãoEm geral, mães mais velhas estão sob maiores riscos de desfechos perinatais adversos, mas esses são minimizados ou eliminados a depender da idade gestacional, da paridade e, em especial, da escolaridade da gestante.
Por diversos motivos sociais e médicos, como atrasos relacionados à carreira e a possibilidade de fertilização assistida, um número cada vez maior de mulheres espera até os 40 anos ou mais para se tornar mãe.1,2 Por exemplo, no Brasil, os nascimentos entre mulheres com idade ≥ 41 anos representava 1,75% dos nascidos vivos em 1994, ao passo que, em 2009, esse número era de 2,22%−um aumento de 27%.3 Portanto, os riscos para os recém‐nascidos, associados à idade avançada, têm sido uma questão de interesse cada vez maior. Contudo, os efeitos da idade materna avançada sobre a vitalidade e o peso dos recém‐nascidos e sobre a idade gestacional ainda não são bem determinados, às vezes com relatos conflitantes.4‐14
Os resultados perinatais adversos podem comprometer a saúde e/ou o desenvolvimento do recém‐nascido. O índice de Apgar no 5° minuto, por exemplo, é considerado uma variável preditora da saúde neurológica e do desenvolvimento cognitivo de uma criança15‐17 e a associação do baixo escore (≤ 6 de 10 pontos) com a mortalidade perinatal, paralisia cerebral, retardo mental, epilepsia e baixo rendimento escolar também foi relatada.15‐21
O objetivo deste trabalho foi investigar o risco dos resultados perinatais adversos em mulheres com ≥ 41 anos em relação àquelas entre 21 e 34 de acordo com a idade gestacional, a primiparidade e o nível de escolaridade da mãe. Os resultados analisados foram: nascimento em uma gestação mais curta do que 37 semanas e mais longa do que 41 semanas, baixo índice de Apgar no 1° minuto, asfixia, baixo Apagar no 5° minuto, baixo peso ao nascer e macrossomia. Para isso, foi feito um estudo transversal de base populacional com dados dos nascimentos no Brasil de 2004 a 2009.
Materiais e métodosOs dados incluíram registros de nascidos vivos nos hospitais brasileiros de 2004 a 2009. Foram estudados apenas os casos de gravidez única, com mães entre 21‐34 anos ou ≥ 41 anos. Os dados foram obtidos do Sistema de Informações sobre Nascidos Vivos (Sinasc) do Ministério da Saúde,3,22 que reúne informações sobre grávidas, gravidez, cuidado com o recém‐nascido e nascimento de todos os nascidos vivos no país. As características analisadas foram: idade, nível de escolaridade materna (anos de escolaridade), número de nascidos vivos e natimortos anteriores, número de consultas pré‐natal, idade gestacional (semanas), índice de Apgar no 1° e no 5° minutos e peso ao nascer (em gramas). Com base no número de crianças anteriores (vivas e/ou mortas), foi criada uma variável de “primiparidade”, que indica se era a primeira gravidez da mãe. As variáveis foram classificadas como: i) idade: 21‐34 e ≥ 41; ii) primiparidade: sim ou não; iii) nível de escolaridade:<12 e ≥ 12; iv) número de consultas pré‐natal: 0‐6 e ≥ 7; v) idade gestacional:<37 (prematuro), 37‐41 (a termo) e>41 (pós‐termo); vi) índice de Apgar no 1° minuto: 0‐3 (baixo índice de Apgar no 1° minuto) e ≥ 4; vii) índice de Apgar no 5° minuto: 0‐4 (asfixia) e ≥ 5; e 0‐6 (baixo Apgar no 5° minuto) e ≥ 7; viii) peso do recém‐nascido:<2.500 (baixo peso ao nascer), 2.500‐4.000 e>4.000 (macrossomia).
Para quantificar os riscos associados a cada resultado perinatal, foram estimados odds ratios (OR), juntamente com seus intervalos de confiança de 95% (ICs de 95%).23 Foram considerados diferentes cenários para avaliação de riscos e levou‐se em consideração a idade gestacional, a primiparidade, o número de consultas pré‐natal e o nível de escolaridade materna. No que diz respeito aos resultados prematuros e pós‐termo, a categoria de referência dos ORs foram os nascimentos a termo (período gestacional de 37‐41 semanas); e, no que diz respeito ao baixo peso ao nascer e à macrossomia, a referência foi de 2.500‐4.000g. O estudo foi analisado e aprovado pela Escola de Enfermagem Anna Nery/Universidade Federal do Rio de Janeiro (EEAN/UFRJ) (Brasil), Conselho de Revisão Institucional, em abril de 2010, protocolo 027/2010.
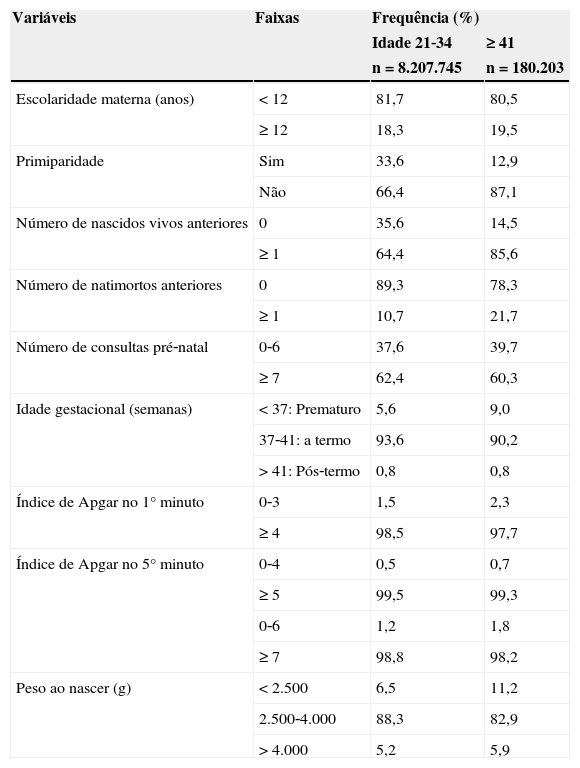
ResultadosForam analisados 8.387.948 nascimentos. A tabela 1 mostra a distribuição das características maternas e do recém‐nascido de acordo com duas faixas etárias consideradas. Independentemente da idade, a maioria das mulheres apresentou<12 anos de escolaridade, sete ou mais consultas pré‐natal e recém‐nascidos com peso normal ao nascer.
Características maternas, de gravidez e recém‐nascidos de acordo com a faixa etária de 8.387.948 nascidos vivos, Brasil, 2004‐2009
| Variáveis | Faixas | Frequência (%) | |
|---|---|---|---|
| Idade 21‐34 | ≥ 41 | ||
| n=8.207.745 | n=180.203 | ||
| Escolaridade materna (anos) | < 12 | 81,7 | 80,5 |
| ≥ 12 | 18,3 | 19,5 | |
| Primiparidade | Sim | 33,6 | 12,9 |
| Não | 66,4 | 87,1 | |
| Número de nascidos vivos anteriores | 0 | 35,6 | 14,5 |
| ≥ 1 | 64,4 | 85,6 | |
| Número de natimortos anteriores | 0 | 89,3 | 78,3 |
| ≥ 1 | 10,7 | 21,7 | |
| Número de consultas pré‐natal | 0‐6 | 37,6 | 39,7 |
| ≥ 7 | 62,4 | 60,3 | |
| Idade gestacional (semanas) | < 37: Prematuro | 5,6 | 9,0 |
| 37‐41: a termo | 93,6 | 90,2 | |
| > 41: Pós‐termo | 0,8 | 0,8 | |
| Índice de Apgar no 1° minuto | 0‐3 | 1,5 | 2,3 |
| ≥ 4 | 98,5 | 97,7 | |
| Índice de Apgar no 5° minuto | 0‐4 | 0,5 | 0,7 |
| ≥ 5 | 99,5 | 99,3 | |
| 0‐6 | 1,2 | 1,8 | |
| ≥ 7 | 98,8 | 98,2 | |
| Peso ao nascer (g) | < 2.500 | 6,5 | 11,2 |
| 2.500‐4.000 | 88,3 | 82,9 | |
| > 4.000 | 5,2 | 5,9 |
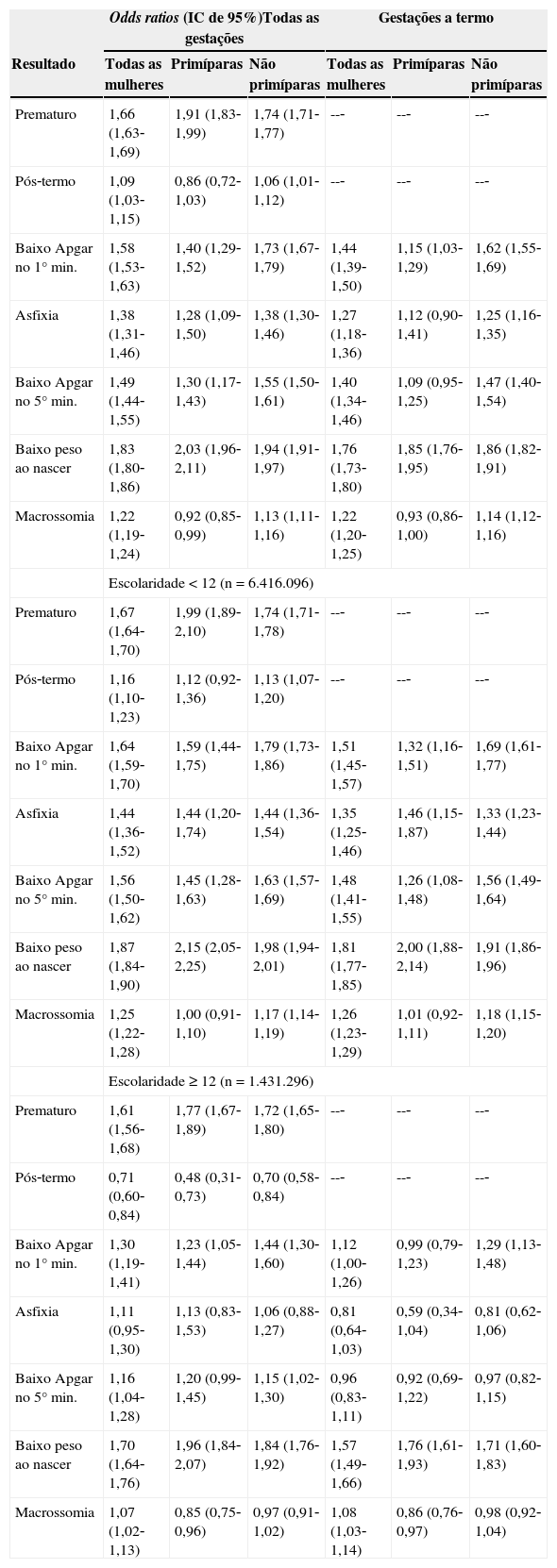
A tabela 2 mostra os ORs dos resultados adversos de acordo com a primiparidade e o nível de escolaridade, considerando todos os nascimentos e nascimentos a termo. Na tabela 3, foram considerados apenas os casos de gravidez a termo em que as mães tiveram no mínimo sete consultas pré‐natais. Essa tabela mostra que, independentemente da idade gestacional, um nível de escolaridade mais elevado permite que as mulheres mais velhas apresentem um risco de resultados adversos igual ou até mesmo menor do que as mulheres mais novas. Na tabela 3, o mesmo efeito pode ser visto no grupo de não primíparas.
Odds ratios de resultados adversos em todas as gestações (n=8.378.948) e nas gestações a termo (n=7.847.392), mães ≥ 41 anos, de acordo com a primiparidade e o nível de escolaridade, Brasil, 2004‐2009. Faixa de referência: 21‐34 anos
| Odds ratios (IC de 95%)Todas as gestações | Gestações a termo | |||||
|---|---|---|---|---|---|---|
| Resultado | Todas as mulheres | Primíparas | Não primíparas | Todas as mulheres | Primíparas | Não primíparas |
| Prematuro | 1,66 (1,63‐1,69) | 1,91 (1,83‐1,99) | 1,74 (1,71‐1,77) | --‐ | --‐ | --‐ |
| Pós‐termo | 1,09 (1,03‐1,15) | 0,86 (0,72‐1,03) | 1,06 (1,01‐1,12) | --‐ | --‐ | --‐ |
| Baixo Apgar no 1° min. | 1,58 (1,53‐1,63) | 1,40 (1,29‐1,52) | 1,73 (1,67‐1,79) | 1,44 (1,39‐1,50) | 1,15 (1,03‐1,29) | 1,62 (1,55‐1,69) |
| Asfixia | 1,38 (1,31‐1,46) | 1,28 (1,09‐1,50) | 1,38 (1,30‐1,46) | 1,27 (1,18‐1,36) | 1,12 (0,90‐1,41) | 1,25 (1,16‐1,35) |
| Baixo Apgar no 5° min. | 1,49 (1,44‐1,55) | 1,30 (1,17‐1,43) | 1,55 (1,50‐1,61) | 1,40 (1,34‐1,46) | 1,09 (0,95‐1,25) | 1,47 (1,40‐1,54) |
| Baixo peso ao nascer | 1,83 (1,80‐1,86) | 2,03 (1,96‐2,11) | 1,94 (1,91‐1,97) | 1,76 (1,73‐1,80) | 1,85 (1,76‐1,95) | 1,86 (1,82‐1,91) |
| Macrossomia | 1,22 (1,19‐1,24) | 0,92 (0,85‐0,99) | 1,13 (1,11‐1,16) | 1,22 (1,20‐1,25) | 0,93 (0,86‐1,00) | 1,14 (1,12‐1,16) |
| Escolaridade<12 (n=6.416.096) | ||||||
| Prematuro | 1,67 (1,64‐1,70) | 1,99 (1,89‐2,10) | 1,74 (1,71‐1,78) | --‐ | --‐ | --‐ |
| Pós‐termo | 1,16 (1,10‐1,23) | 1,12 (0,92‐1,36) | 1,13 (1,07‐1,20) | --‐ | --‐ | --‐ |
| Baixo Apgar no 1° min. | 1,64 (1,59‐1,70) | 1,59 (1,44‐1,75) | 1,79 (1,73‐1,86) | 1,51 (1,45‐1,57) | 1,32 (1,16‐1,51) | 1,69 (1,61‐1,77) |
| Asfixia | 1,44 (1,36‐1,52) | 1,44 (1,20‐1,74) | 1,44 (1,36‐1,54) | 1,35 (1,25‐1,46) | 1,46 (1,15‐1,87) | 1,33 (1,23‐1,44) |
| Baixo Apgar no 5° min. | 1,56 (1,50‐1,62) | 1,45 (1,28‐1,63) | 1,63 (1,57‐1,69) | 1,48 (1,41‐1,55) | 1,26 (1,08‐1,48) | 1,56 (1,49‐1,64) |
| Baixo peso ao nascer | 1,87 (1,84‐1,90) | 2,15 (2,05‐2,25) | 1,98 (1,94‐2,01) | 1,81 (1,77‐1,85) | 2,00 (1,88‐2,14) | 1,91 (1,86‐1,96) |
| Macrossomia | 1,25 (1,22‐1,28) | 1,00 (0,91‐1,10) | 1,17 (1,14‐1,19) | 1,26 (1,23‐1,29) | 1,01 (0,92‐1,11) | 1,18 (1,15‐1,20) |
| Escolaridade ≥ 12 (n=1.431.296) | ||||||
| Prematuro | 1,61 (1,56‐1,68) | 1,77 (1,67‐1,89) | 1,72 (1,65‐1,80) | --‐ | --‐ | --‐ |
| Pós‐termo | 0,71 (0,60‐0,84) | 0,48 (0,31‐0,73) | 0,70 (0,58‐0,84) | --‐ | --‐ | --‐ |
| Baixo Apgar no 1° min. | 1,30 (1,19‐1,41) | 1,23 (1,05‐1,44) | 1,44 (1,30‐1,60) | 1,12 (1,00‐1,26) | 0,99 (0,79‐1,23) | 1,29 (1,13‐1,48) |
| Asfixia | 1,11 (0,95‐1,30) | 1,13 (0,83‐1,53) | 1,06 (0,88‐1,27) | 0,81 (0,64‐1,03) | 0,59 (0,34‐1,04) | 0,81 (0,62‐1,06) |
| Baixo Apgar no 5° min. | 1,16 (1,04‐1,28) | 1,20 (0,99‐1,45) | 1,15 (1,02‐1,30) | 0,96 (0,83‐1,11) | 0,92 (0,69‐1,22) | 0,97 (0,82‐1,15) |
| Baixo peso ao nascer | 1,70 (1,64‐1,76) | 1,96 (1,84‐2,07) | 1,84 (1,76‐1,92) | 1,57 (1,49‐1,66) | 1,76 (1,61‐1,93) | 1,71 (1,60‐1,83) |
| Macrossomia | 1,07 (1,02‐1,13) | 0,85 (0,75‐0,96) | 0,97 (0,91‐1,02) | 1,08 (1,03‐1,14) | 0,86 (0,76‐0,97) | 0,98 (0,92‐1,04) |
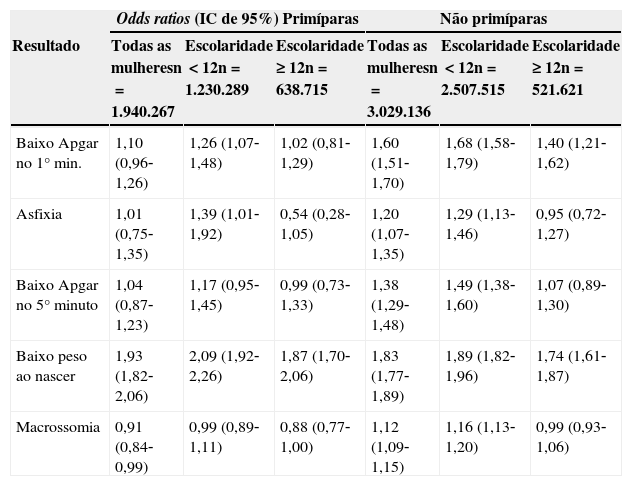
Odds ratios de resultados adversos em gestações a termo (n=4.969.403), mães ≥ 41 anos e no mínimo sete consultas pré‐natal; de acordo com a primiparidade e o nível de escolaridade, Brasil, 2004‐2009. Faixa de referência: 21‐34 anos
| Odds ratios (IC de 95%) Primíparas | Não primíparas | |||||
|---|---|---|---|---|---|---|
| Resultado | Todas as mulheresn=1.940.267 | Escolaridade<12n=1.230.289 | Escolaridade ≥ 12n=638.715 | Todas as mulheresn=3.029.136 | Escolaridade<12n=2.507.515 | Escolaridade ≥ 12n=521.621 |
| Baixo Apgar no 1° min. | 1,10 (0,96‐1,26) | 1,26 (1,07‐1,48) | 1,02 (0,81‐1,29) | 1,60 (1,51‐1,70) | 1,68 (1,58‐1,79) | 1,40 (1,21‐1,62) |
| Asfixia | 1,01 (0,75‐1,35) | 1,39 (1,01‐1,92) | 0,54 (0,28‐1,05) | 1,20 (1,07‐1,35) | 1,29 (1,13‐1,46) | 0,95 (0,72‐1,27) |
| Baixo Apgar no 5° minuto | 1,04 (0,87‐1,23) | 1,17 (0,95‐1,45) | 0,99 (0,73‐1,33) | 1,38 (1,29‐1,48) | 1,49 (1,38‐1,60) | 1,07 (0,89‐1,30) |
| Baixo peso ao nascer | 1,93 (1,82‐2,06) | 2,09 (1,92‐2,26) | 1,87 (1,70‐2,06) | 1,83 (1,77‐1,89) | 1,89 (1,82‐1,96) | 1,74 (1,61‐1,87) |
| Macrossomia | 0,91 (0,84‐0,99) | 0,99 (0,89‐1,11) | 0,88 (0,77‐1,00) | 1,12 (1,09‐1,15) | 1,16 (1,13‐1,20) | 0,99 (0,93‐1,06) |
O principal objetivo deste estudo foi investigar o risco de resultados perinatais adversos em grávidas ≥ 41 anos, principalmente considerando o impacto da escolaridade sobre esses riscos. Para isso, foram usados registros de cerca de 8,5 milhões de nascidos vivos de gestações únicas em hospitais brasileiros entre 2004 e 2009. O Sinasc, sistema de informações sobre nascidos vivos usado neste estudo, tem sido usado em muitos estudos epidemiológicos desde sua implantação nos anos 1990.22 Os resultados indicam claramente que, em geral, grávidas ≥ 41 anos com nível de escolaridade acima ou igual a 12 anos apresentam riscos semelhantes aos de mulheres entre 21‐34 anos.
Avaliações “locais” recentes concluíram que o Sinasc é “uma excelente fonte de informações sobre nascimentos”24 e “uma fonte de dados confiáveis a respeito da população materno‐infantil” (nos municípios estudados).25 Contudo, o Sinasc é uma base de dados nacional e foram indicadas algumas limitações quanto ao sistema. Por exemplo, apesar das melhorias recentes, registros com informações incompletas ainda são comuns em várias regiões do país.22 Outro problema diz respeito às definições de categorias para as variáveis “número de consultas pré‐natal” e “idade gestacional”, o que limita a pesquisa com base nesses dados. O Ministério da Saúde, contudo, introduziu recentemente novas variáveis na base de dados, como apresentação do recém‐nascido, idade gestacional em semanas e número de cesárias/partos normais anteriores. Uma vez consolidados, esses dados possibilitarão melhor caracterização da gravidez/parto no país.
Com relação a nascimentos prematuros, foi observada uma OR de 1,66 (1,63‐1,69) (tabela 2), com maior risco em primíparas (OR: 1,91 [1,83‐1,99]). Adicionalmente, o aumento no nível de escolaridade sugere redução no risco apenas em primíparas (OR: 1,77 [1,67‐1,89]). Um estudo anterior4 com 670.000 mães de faixas etárias entre 20‐29 anos e ≥ 40 anos descobriu maior risco para mulheres mais velhas, primíparas (OR: 1,7 [1,6‐1,9]) ou não (OR: 1,4 [1,3‐1,5]). Em outro estudo que avaliou 400 grávidas ≥ 40 anos e entre 20‐30 anos,7 esse risco foi identificado apenas no grupo de primíparas (OR: 4,06 [1,69‐9,72] (estimativa com base nos dados). Esses resultados são conflitantes com outro estudo que mostrou riscos semelhantes em mulheres ≥ 40 anos, em comparação às mulheres entre 20‐29 anos, primíparas ou não.6 Além disso, outro estudo5 que investigou 1.000 gestações não detectou maior risco para mulheres mais velhas, com OR de 1,18 (0,29‐4,84) para mulheres ≥ 40 anos, em comparação a<20 anos (conclusões semelhantes foram obtidas para mulheres ≥ 35 anos em comparação com<35 anos).10
Com relação a nascimentos pós‐termo, a tabela 2 mostra que a OR entre as duas faixas etárias estudadas foi de 1,09 (1,03‐1,15), o que sugere aumento no risco para mulheres mais velhas, exceto primíparas (OR: 0,86 [0,72‐1,03]). O nível de escolaridade ≥ 12 anos levou mulheres ≥ 41 a ter um menor risco (OR: 0,71 [0,60‐0,84]) e esse risco é mínimo em primíparas com nível de escolaridade ≥ 12 (OR: 0,48 [0,31‐0,73]). Uma pesquisa anterior não identificou aumentos nos riscos em mulheres ≥ 40 anos, em comparação com 20‐30 anos, ao considerar primiparidade,7 mesmo quando 119.162 gestações que incluíam as faixas 20‐29 e ≥ 40 anos foram estudadas (OR: 1,10 [0,99‐1,23]).8 Esses resultados diferem dos achados de menor risco para mulheres mais velhas (OR: 0,6 [0,5‐0,7]), primíparas ou não.4 Contudo, uma comparação posterior com 1.176.131 mulheres entre 20‐24 e ≥ 35 anos identificou aumento nos riscos para mulheres mais velhas (OR: 1,67 [1,63‐1,72]).9
Com relação ao baixo índice de Apgar no 1° minuto, a tabela 2 mostra que o risco é maior em mulheres ≥ 41 anos, porém é menor em nascidos a termo (OR: 1,44 [1,39‐1,50]) e é mínimo em primíparas (OR: 1,15 [1,03‐1,29]). Contudo, um nível de escolaridade ≥ 12 anos implica riscos semelhantes entre grávidas ≥ 41 anos e grávidas entre 21‐34 anos (OR: 0,99 [0,79‐1,23]). Uma maior prevalência desse resultado em primíparas ≥ 40 anos, em comparação com as de 20‐29 anos, já foi indicada,6 embora os dados fornecidos nesse estudo tenham gerado um Intervalo de Confiança bem amplo, de 95%, com OR: 2,05 (0,24‐17,41).
O risco de asfixia é maior em mulheres ≥ 41 anos (tabela 2), exceto em mulheres com nível de escolaridade ≥ 12 (caso em que os riscos são semelhantes); e o risco é menor entre gestações primíparas a termo (OR: 0,59 [0,34‐1,04]). Esse risco foi detectado anteriormente em mulheres ≥ 40 anos, em comparação com as de 20‐29 anos, independentemente de serem primíparas (OR: 1,6 [1,4‐1,8]) ou não (OR: 1,5 [1,4‐1,7]).4
Com relação ao baixo índice de Apgar no 5° minuto, dois estudos anteriores não encontraram maior risco em mulheres mais velhas.6,7 Contudo, esses estudos não consideraram os problemas que surgem ao avaliar o índice de Apgar no 5° minuto em gestações prematuras.26,27 Dentre as gestações a termo (tabela 2), o risco é maior no grupo ≥ 41 anos, a menos que as mães tenham nível de escolaridade ≥ 12 anos (OR: 0,92 [0,69‐1,22] e 0,97 [0,82‐1,15], respectivamente, para primíparas e não primíparas).
Com relação ao baixo peso ao nascer, pode ser visto (tabela 2) que o risco é maior em mulheres mais velhas (OR: 1,83 [1,80‐1,86]), reduzido nas gestações a termo quando a mãe tem nível de escolaridade ≥ 12 anos (OR: 1,57 [1,49‐1,66]). Uma pesquisa anterior que usou as faixas etárias entre 25‐30 anos em comparação com a ≥ 40 anos (OR: 3,08 [1,19‐7,97]),12 ≥ 40 em comparação com 20‐34 (OR: 1,64 [1,20‐2,25])13 ou ainda 20‐39 em comparação com ≥ 40 (OR: 1,6 [1,1‐2,3])14 também constatou que esse risco é maior em mulheres mais velhas. Contudo, outros pesquisadores argumentam que o risco é maior apenas em primíparas7 ou mesmo que nenhum risco está associado à idade materna e paridade.28 Um efeito protetor geral do nível de escolaridade para o risco de baixo peso ao nascer também foi relatado.29
Com relação à macrossomia, um risco maior não foi identificado anteriormente em mães mais velhas.7,12,14 Contudo, este estudo constatou maior risco em mulheres ≥ 41 anos, considerando todas as gestações (OR: 1,22 [1,19‐1,24]) ou nascimentos a termo (OR: 1,22 [1,20‐1,25]), salvo se a mãe for primípara ou tiver nível de escolaridade ≥ 12 anos.
O efeito benéfico do nível de escolaridade sobre o risco de resultados adversos ainda está presente em um cenário que considera apenas gestações a termo com no mínimo sete consultas pré‐natal (tabela 3). Nesse caso, o risco em mulheres ≥ 41 anos sempre é reduzido com o aumento do nível de escolaridade e implica níveis semelhantes aos das mães não primíparas entre 21‐34 anos.
Deve‐se destacar que a falta de consenso no estudo de resultados perinatais adversos está relacionada a problemas metodológicos que, frequentemente, não são abordados de forma adequada na literatura. Por exemplo, a definição de idade de referência pode afetar consideravelmente a avaliação dos riscos associados a gestações em idades mais avançadas. Além disso, a avaliação dos subgrupos nas faixas etárias precisa de um tamanho de amostra adequado, com poder suficiente para detectar os supostos efeitos. Pontos semelhantes podem ser destacados quanto à estimativa de riscos baseados em modelos com muitos fatores de confusão.
Como este estudo teve como base um número muito grande de registros de nascidos vivos, estimativas mais precisas do risco de resultados perinatais adversos em mulheres ≥ 41 anos podem ser obtidas com intervalos de confiança estreitos. Os resultados estão em desconformidade com a literatura no que diz respeito a nascimentos prematuros e pós‐termo, baixo índice de Apgar no 1° e 5° minutos e macrossomia. Em muitos estudos, esses riscos não são apresentados ou são apresentados apenas em subgrupos específicos.
O impacto dos níveis de escolaridade sobre os riscos ficou claro. Em geral, um nível de escolaridade maior em mulheres ≥ 41 anos implicou riscos semelhantes, ou mesmo menores, aos para mulheres entre 21‐34 anos. É razoável supor que esse efeito deve‐se a uma associação indireta com o resultado (por exemplo, fatores econômicos) e a associações diretas, por exemplo, no que diz respeito à capacidade de uma grávida entender e seguir as orientações médicas. Obviamente, a importância dos fatores clínicos não deve ser ignorada, porém a análise dos fatores socioeconômicos pode possibilitar o desenvolvimento de estratégias de saúde pública, por exemplo, para a melhor identificação de gestações de risco.
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
Parte deste trabalho foi patrocinada pela FAPERJ (Fundação de Amparo à Pesquisa do Estado do Rio de Janeiro), Capes (Coordenação de Aperfeiçoamento de Pessoal de Nível Superior), pelo Programa Proex (Pró‐Reitoria de Extensão Universitária) e pelo CNPq (Conselho Nacional de Desenvolvimento Científico e Tecnológico), aos quais agradecemos.
Como citar este artigo: Almeida NK, Almeida RM, Pedreira CE. Adverse perinatal outcomes for advanced maternal age: a cross‐sectional study of Brazilian births. J Pediatr (Rio J). 2015;91:493–8.