To study the effect of two intravenous maintenance fluids on plasma sodium (Na), and acid‐base balance in pediatric intensive care patients during the first 24h of hospitalization.
MethodsA prospective randomized controlled study was performed, which allocated 233 patients to groups: (A) NaCl 0.9% or (B) NaCl 0.45%. Patients were aged 1 day to 18 years, had normal electrolyte concentrations, and suffered an acute insult (medical/surgical). Main outcome measured: change in plasma sodium. Parametric tests: t‐tests, Anova, X2 statistical significance level was set at α=0.05.
ResultsGroup A (n=130): serum Na increased by 2.91 (± 3.9)mmol/L at 24h (p<0.01); 2% patients had Na higher than 150mmol/L. Mean urinary Na: 106.6 (±56.8)mmol/L. No change in pH at 0 and 24h. Group B (n=103): serum Na did not display statistically significant changes. Fifteen percent of the patients had Na<135mmol/L at 24h. The two fluids had different effects on respiratory and post‐operative situations.
ConclusionsThe use of saline 0.9% was associated with a lower incidence of electrolyte disturbances.
Estudar o efeito de dois fluidos de manutenção intravenosos sobre o sódio (Na) plasmático e o equilíbrio ácido‐base em pacientes de terapia intensiva pediátrica durante as primeiras 24horas de internação.
MétodosFoi feito um estudo controlado randomizado prospectivo. Alocamos aleatoriamente 233 pacientes para os grupos: (A) NaCl a 0,9% e (B) NaCl a 0,45%. Os pacientes com um dia a 18 anos apresentavam concentrações normais de eletrólitos e sofriam de insulto agudo (médico/cirúrgico). Principal resultado: variação no sódio plasmático. Testes paramétricos: teste t, Anova, qui‐quadrado. O nível de relevância estatística foi estabelecido em α=0,05.
ResultadosGrupo A (n=130): o Na sérico aumentou 2,91 (± 3,9) mmolL−1 em 24h (p<0,01); 2% dos pacientes apresentaram Na acima de 150mmolL−1. Concentração média de Na na urina: 106,6 (± 56,8)mmolL−1. Sem alteração no pH em 0 e 24horas. Grupo B (n=103): o Na sérico não apresentou alterações estatisticamente significativas; 15% dos pacientes apresentaram Na<135mmolL−1 em 24h. Os dois fluidos tiveram efeitos diferentes sobre as situações respiratória e pós‐operatória.
ConclusãoO uso de solução fisiológica a 0,9% foi associado à menor incidência de distúrbios eletrolíticos.
A escolha dos fluidos de manutenção em pacientes hospitalizados é uma questão sobre a qual médicos têm de decidir frequentemente. Na última década, o reconhecimento de complicações graves associadas à administração de volume em excesso e à hiponatremia iatrogênica aumentou o interesse na prescrição de fluidos e sobre suas consequências, principalmente em condições críticas de cuidado.1‐4
A hiponatremia é definida como uma concentração de sódio plasmático inferior a 135 mmol/L.5 Quase todos os pacientes hospitalizados correm o risco de desenvolver hiponatremia como resultado da possível presença de estímulos conhecidos por produzir hormônios antidiuréticos (ADH).6‐9 Em crianças internadas em uma UTIP10‐12 podem ocorrer muitos desses estímulos: 1) aqueles relacionados ao estado hemodinâmico – hipovolemia ou hipervolemia e 2) aqueles relacionados à síndrome da secreção inadequada do hormônio antidiurético (SIADH), presente em alterações no sistema nervoso central, doenças pulmonares, tumores e situações relacionadas ao pós‐operatório.2,3,6,10‐12 Até recentemente, os fluidos hipotônicos (0,2‐0,3% de solução fisiológica) foram usados como fluidos de manutenção em crianças doentes hospitalizadas, com base na equação de Holliday Segar,13,14 porém estudos recentes mostraram que a hiponatremia pode ser agravada por fluidos hipotônicos intravenosos.15‐19
A hipernatremia, que pode ser definida como Na sérico acima de 145 mmol.L−1 (apesar de os valores inferiores a 150 mmol.L−1 não serem considerados prejudiciais), também foi amplamente descrita em pacientes em unidades de terapia intensiva.10,11 Na internação, 2% a 6% dos pacientes são hipernatrêmicos e durante o tratamento na UTI quatro a 26% dos pacientes se tornam hipernatrêmicos. Muitos fatores podem contribuir para a hipernatremia nesses pacientes, como a incapacidade de o paciente controlar o livre consumo de água (sedado, intubado, em condição mental alterada), a restrição de líquidos, perdas excessivas de líquido e o tratamento com fluidos que contêm Na. Como os pacientes na UTIP apresentam elevado risco de desenvolver desequilíbrio eletrolítico, seria importante identificar um fluido de manutenção não associado a distúrbios eletrolíticos, adequado para administração em uma ampla gama de pacientes.
Neste estudo, comparamos os efeitos sobre a homeostase de Na e o equilíbrio ácido‐base de dois fluidos de manutenção intravenosos em pacientes internados na UTIP: NaCl a 0,9%, com 154 mEq de Na e Cl/L (fluido A), e NaCl a 0,45%, com 75 mEq de Na e Cl/L (fluido B), ambos com dextrose a 5%. O Fluido A é hipernatrêmico e hiperosmótico, ao passo que o Fluido B é hiponatrêmico e próximo da osmolaridade plasmática. Esses são os dois fluidos de manutenção mais usados em nosso departamento, onde fluidos intravenosos com menor concentração de Na (incluindo solução fisiológica a 0,18%) não são usados desde 2000.
O principal objetivo do estudo é determinar e comparar os efeitos em 24horas sobre o Na plasmático dos dois fluidos estudados. Outros resultados considerados foram a incidência de hipernatremia e hiponatremia, a excreção de eletrólitos na urina e o equilíbrio ácido‐base (pH, bicarbonato, excesso de base, total de CO2, cloreto) após 24horas em tratamento com os dois fluidos de manutenção.
Em contrapartida a pacientes pediátricos pós‐operatórios, ainda há uma escassez de ensaios clínicos que comparem fluidos isotônicos e hipotônicos em outros contextos pediátricos, a saber, crianças que requerem cuidado intensivo. Acreditamos que este estudo é útil, já que aborda a população em UTIP e inclui aspectos não considerados em trabalhos anteriores.
MétodosProjeto do estudoUm estudo aberto prospectivo randomizado controlado foi usado com uma lista de randomização simples. Os pacientes foram distribuídos entre dois grupos, A e B. No Grupo A, os pacientes foram tratados com solução fisiológica a 0,9%, com dextrose a 5%, como fluido de manutenção, ao passo que, no Grupo B, os pacientes receberam solução fisiológica a 0,45%, com dextrose a 5%, como fluido de manutenção. Foram coletados dados após 24horas. O estudo foi encerrado quando os fluidos entéricos foram administrados a uma taxa maior de 6mL/Kg/h em crianças com menos de 10 Kg ou de 10mL/h em crianças com mais de seis anos.
ParticipantesEste estudo foi conduzido em uma UTIP secundária com 11 leitos, que atende 450 pacientes anualmente. Incluímos pacientes entre um dia e 18 anos, com insulto agudo (médico ou cirúrgico), que precisavam de administração exclusiva de fluidos intravenosos por mais de 24horas. Os pacientes com distúrbios eletrolíticos e ácido‐base graves, doença metabólica, Na plasmático abaixo de 135 mEq/L ou acima de 150 mEq/L, insuficiência renal ou que se recusaram a assinar o consentimento informado foram excluídos. Durante o estudo, os pacientes nos quais o fluido de manutenção foi mudado ou interrompido antes de 24horas foram excluídos.
Intervenções e protocolo terapêuticoEm ambos os braços do estudo, os protocolos de volume de fluidos foram os mesmos. Em pacientes com doença respiratória, usamos restrição de fluidos com administração de 50‐90% do volume proposto na equação de Holliday Segar. Em cirurgia abdominal, foram administrados 100‐120% da ingestão diária proposta. Durante este estudo, toda hidratação foi feita com NaCl a 0,9%, 20mL/Kg por 20‐30 minutos, quando detectado choque ou pré‐choque. Um equilíbrio de água diário de zero foi atingido nesse grupo de pacientes e foi administrado diurético (furosemida), quando necessário, para atingir esse objetivo.
Coleta de dados, variáveis e resultadosUsamos um questionário projetado para coletar dados epidemiológicos, clínicos e laboratoriais. As variáveis incluídas foram: data, sexo, idade, peso, neonato (s/n), diagnóstico, grupo de diagnóstico, existência anterior de doença crônica, IPM2 (Índice Pediátrico de Mortalidade), necessidade de expansão de fluidos, diuréticos, volume de fluidos administrados, diurese, equilíbrio de água, Na, Cl, potássio, pH e bicarbonato em T0hora (antes da administração de fluidos) e 24horas e ionograma urinário em T24horas.
O resultado primário foi a diferença entre Na em T0 e T24horas em mmol.L−1 (Δ Na24h/Na0h), com fluidos de manutenção A e B. Os resultados secundários foram: incidência de hipernatremia ou hiponatremia, Δ pH, bicarbonato, excesso de base, tCO2 e cloreto em T24h e excreção urinária de Na e Cl.
Tamanho da amostraEm um estudo piloto anterior,20 nosso grupo detectou uma diferença no volume de Na sérico de 2 mmol.L−1 após 24horas com o uso de solução fisiológica normal ou a 0,45% em pacientes na UTIP. Para α=0,05, um poder de 0,9 e uma diferença esperada de 2 mmol.L−1 no Na sérico após 24 horas entre os dois grupos, concluímos que foram necessários 66 pacientes em cada braço do estudo. Para uma diferença entre os dois valores de 1,5 mmol.L−1, cada grupo precisaria de 117 pacientes.
RandomizaçãoOs pacientes foram randomizados com o uso de uma sequência única de atribuições aleatórias, com uma tabela de randomização simples entre os dois braços do estudo (Fluido A e Fluido B). O médico responsável pelo paciente consultou essa tabela de randomização e designou a criança ao grupo A ou grupo B.
Modelos estatísticosAs estatísticas descritivas foram calculadas para toda a amostra e para os grupos A e B. Os dados foram testados para verificar a existência de normalidade, conforme exigido pelos testes estatísticos paramétricos subsequentes. Para analisar as diferenças no Na entre T0 e T24horas (resultado principal) e as diferenças no Cl e equilíbrio ácido‐base entre T0 e T24 e entre os eletrólitos nos Grupos A e B, usamos testes t independentes e pareados e a análise de variância (Anova). Para a análise univariada, usamos também o teste qui‐quadrado (X2). O nível de relevância estatística foi estabelecido em 0,05. Os dados foram analisados com o SPSS versão 19 (SPSS Inc. SPSS para Windows, versão 19. Chicago, EUA).
ÉticaO consentimento informado foi obtido dos pais de pacientes menores de 16 anos e de adolescentes com 16 anos ou mais. O estudo foi aprovado pelo Comitê de Ética do Hospital Fernando Fonseca.
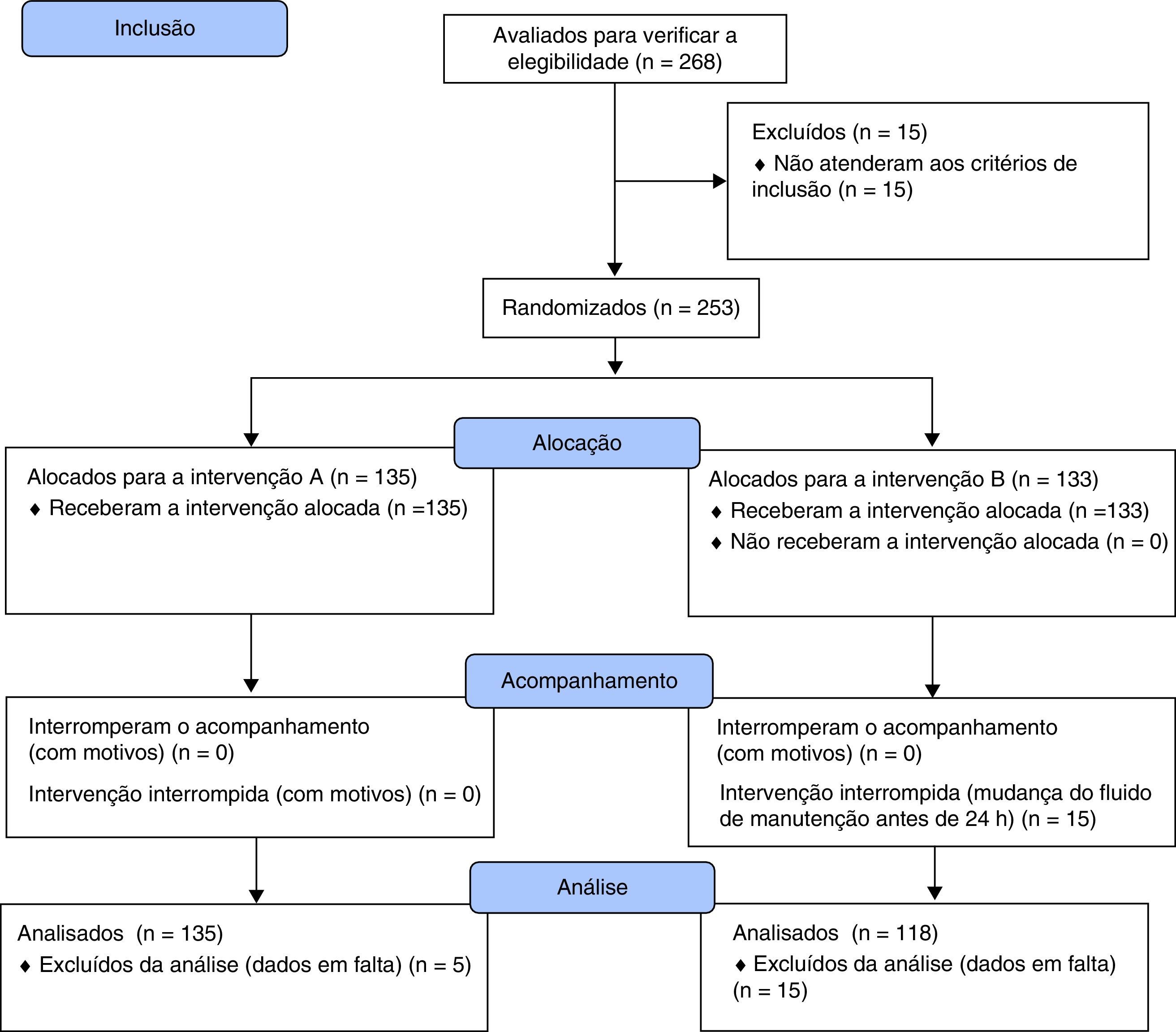
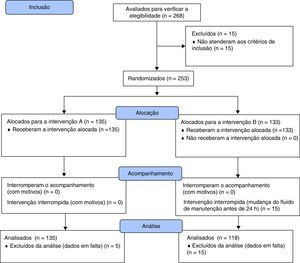
ResultadosFluxogramaEm 2011, 268 episódios foram incluídos e randomizados no grupo A – Fluido A (n=135) ou B – Fluido B (n=133) do estudo. Nos grupos A e B, cinco e 30 episódios, respectivamente, foram excluídos devido à falta de dados considerados relevantes para o estudo. No fim, foram analisados 130 pacientes no grupo A e 103 no grupo B, ou 233 (fig. 1).
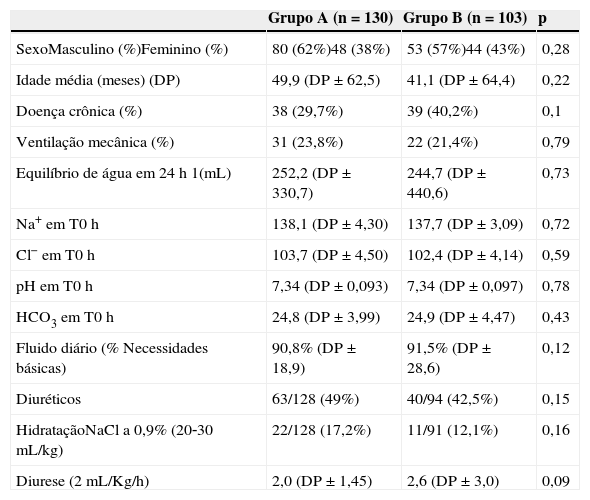
ResultadosDos 233 pacientes incluídos no estudo, 137 eram do sexo masculino e 42 eram neonatos. Sua idade média era de 12 meses (idade mínima de 0,37 mês, máxima de 204); 75 (33,6%) tinham doença crônica anterior (tabela 1). O IPM2 médio foi de 1,6. Foram internados 121 pacientes com problema respiratório, 65 após cirurgia de grande porte, 24 por choque e 23 apresentavam diversas doenças; 53 pacientes foram submetidos a ventilação mecânica.
Caracterização demográfica e clínica dos grupos A e B
| Grupo A (n=130) | Grupo B (n=103) | p | |
|---|---|---|---|
| SexoMasculino (%)Feminino (%) | 80 (62%)48 (38%) | 53 (57%)44 (43%) | 0,28 |
| Idade média (meses) (DP) | 49,9 (DP±62,5) | 41,1 (DP±64,4) | 0,22 |
| Doença crônica (%) | 38 (29,7%) | 39 (40,2%) | 0,1 |
| Ventilação mecânica (%) | 31 (23,8%) | 22 (21,4%) | 0,79 |
| Equilíbrio de água em 24 h 1(mL) | 252,2 (DP±330,7) | 244,7 (DP±440,6) | 0,73 |
| Na+ em T0 h | 138,1 (DP±4,30) | 137,7 (DP±3,09) | 0,72 |
| Cl− em T0 h | 103,7 (DP±4,50) | 102,4 (DP±4,14) | 0,59 |
| pH em T0 h | 7,34 (DP±0,093) | 7,34 (DP±0,097) | 0,78 |
| HCO3 em T0 h | 24,8 (DP±3,99) | 24,9 (DP±4,47) | 0,43 |
| Fluido diário (% Necessidades básicas) | 90,8% (DP±18,9) | 91,5% (DP±28,6) | 0,12 |
| Diuréticos | 63/128 (49%) | 40/94 (42,5%) | 0,15 |
| HidrataçãoNaCl a 0,9% (20‐30 mL/kg) | 22/128 (17,2%) | 11/91 (12,1%) | 0,16 |
| Diurese (2 mL/Kg/h) | 2,0 (DP±1,45) | 2,6 (DP±3,0) | 0,09 |
O volume de fluido visava a um equilíbrio diário de 0 e variou entre 24% (paciente respiratório) e 193% (paciente cirúrgico) de necessidades de fluido base, com uma média de 91,0%. O equilíbrio de água diário apresentou uma média de + 2,4mL, com um desvio padrão de 388mL. A média foi de + 125mL, com um mínimo de −688 e máximo de 2066mL. A diurese média e a mediana eram de, respectivamente, 2,15 (± 1,6) mL/Kg/hora e 1,7 (mínimo de 0,25, máximo de 10,5); 51 pacientes apresentaram instabilidade hemodinâmica. Foram necessárias expansões de volume em 43 pacientes, diuréticos em 105, hemoderivados em 35 e inotrópicos em 30. Sódio plasmático, Cl, pH e concentração de Na e Cl na urina foram medidos em T0 e T24 (tabela 1).
Os 35 pacientes excluídos do estudo tinham idade média de 13 meses, 19 eram do sexo masculino e sua média de sódio era de 137,9 mmol.L.−1
Comparação dos efeitos dos fluidos A e BAs estatísticas descritivas mostram que ambos os grupos eram semelhantes com relação a: idade, sexo, doença crônica, IPM2, grupos de diagnóstico, ventilação mecânica, Na, Cl, pH no início do estudo, equilíbrio de água, volume administrado e diurese. O uso de diuréticos e a expansão do volume foram estatisticamente semelhantes nos dois grupos (tabela 1). Com base nisso, comparamos os efeitos de ambos os fluidos (A e B) sobre o equilíbrio de Na e pH (tabela 2).
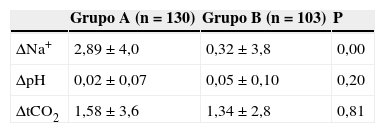
Efeitos sobre o NaGrupo A – NaCl a 0,9% (n=130)Com o uso do fluido A, o Na sérico aumentou de 138,1 mmol.L−1 (± 4,3) em T0 para 140,9 mmol.L−1 (± 4,9) em T24horas, com aumento médio de 2,9 mmol.L−1 (± 3,9), p<0,01. Dez pacientes (5%) apresentaram Na maior do que 145 mmol.L−1 e três apresentaram sódio maior do que 150 mmol.L−1 (151,4; 152,6; 155,0). Isso corresponde a um risco atribuível de 2%. Sete pacientes nesse grupo tiveram hiponatremia, com Na acima de 130 mmol.L−1. A concentração de Na na urina nesse grupo era, em média, de 106,6 (± 56,8) mmol.L−1. A sintomatologia clínica devido à hiper ou à hiponatremia não foi registrada.
Grupo B – NaCl a 0,45% (n=103)Com o Fluido B, em T0, o Na sérico era de 137,86 (± 3,1) mmol.L−1 e em T24 de 137,81 (± 3,0) mmol.L−1, com uma diferença média de −0,2 mmol.L−1, o que não foi estatisticamente significativo; 14 pacientes apresentaram valores de Na abaixo de 135 (130‐134) mmol.L−1. Nesses 14 pacientes, a diferença no Na entre T0 e T24 variou de 0,5 a −10 mmol.L−1 e correspondeu a um risco atribuível de 15%. Nenhum desses pacientes apresentou sinais clínicos de hiponatremia. Dois pacientes apresentaram hipernatremia (Na: 146,5 e 147 mmol.L−1). A concentração de Na na urina nesse grupo era, em média, de 81,8 (± 5,0) mmol.L−1 e esse valor foi estatística e significativamente diferente da excreção de Na na urina com o fluido A (p=0,04).
Efeito de ambos os fluidos sobre o equilíbrio ácido‐baseO pH HCO3, o índice total de CO2 e o excesso de base aumentaram em ambos os grupos de T0 para T24. Não houve diferenças estatisticamente significativas com o uso desses fluidos de manutenção. A solução fisiológica a 0,9% e a solução fisiológica a 0,45% aumentaram o total de CO2 em 24horas (tabela 2).
O Fluido A aumentou os níveis de Cl sérico de 104,0 (± 4,7) para 106,7 (± 6,7) (p<0,01). O Fluido B alterou a concentração inicial de Cl de 102,7 (± 4,2) mmol.L−1 para 102,3 (± 6,1) mmol.L−1 e isso não foi uma diferença significativa (tabela 2).
Neonatos (n=42)Com base em um diferente conhecimento fisiológico, os neonatos devem se comportar de maneira diferente das crianças mais velhas com relação ao equilíbrio eletrolítico. Neste estudo, observamos esses aspectos e concluímos que os neonatos no Grupo A apresentaram maiores aumentos na concentração de Na sérico (5,0±4,6 mmol.L−1 em comparação a 2,5±3,8 mmol.L−1 em crianças mais velhas) em 24horas e um neonato apresentou um nível de Na plasmático de 152,6 mmol.L−1. No Grupo B, não foi detectada diferença nesses parâmetros entre os neonatos e as crianças mais velhas. Nenhuma diferença foi observada entre os neonatos e as crianças com relação à excreção de eletrólitos na urina e à produção de urina.
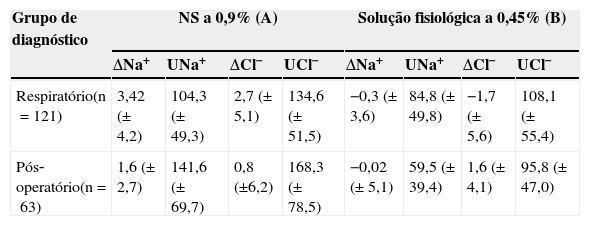
Pacientes respiratórios e pós‐operatóriosForam detectadas diferenças entre os principais grupos de diagnóstico, conforme explicado posteriormente (tabela 3).
Diferenças na variação eletrolítica entre os grupos de diagnóstico: respiratório e pós‐operatório
| Grupo de diagnóstico | NS a 0,9% (A) | Solução fisiológica a 0,45% (B) | ||||||
|---|---|---|---|---|---|---|---|---|
| ΔNa+ | UNa+ | ΔCl− | UCl− | ΔNa+ | UNa+ | ΔCl− | UCl− | |
| Respiratório(n=121) | 3,42 (± 4,2) | 104,3 (± 49,3) | 2,7 (± 5,1) | 134,6 (± 51,5) | −0,3 (± 3,6) | 84,8 (± 49,8) | −1,7 (± 5,6) | 108,1 (± 55,4) |
| Pós‐operatório(n=63) | 1,6 (± 2,7) | 141,6 (± 69,7) | 0,8 (±6,2) | 168,3 (± 78,5) | −0,02 (± 5,1) | 59,5 (± 39,4) | 1,6 (± 4,1) | 95,8 (± 47,0) |
Ao usar o fluido A (n=63), a concentração de Na plasmático aumentou 3,42 (± 4,2) mmol.L−1 e diminuiu 0,3 (± 3,6) mmol.L−1 ao usar o fluido B (n=58) (p<0,001). A excreção urinária com fluido A foi de 104,3 (± 49,3) mmol.L−1 e 84,8 (± 49,8) mmol.L−1 com fluido B, sem diferença estatística entre esses valores.
Grupo Pós‐Operatório (n=65)Em pacientes em situações pós‐operatórias, a excreção de Na na urina era de 141,6 (± 69,7) mmol.L−1 com o fluido A (n=33) e 59,5 (± 39,4) mmol.L−1 com o fluido B (n=20), p<0,001. As diferenças no uso de Na sérico e no uso do fluido A ou B não foram estatisticamente significativas. Nesse grupo de pacientes, a excreção de eletrólitos na urina foi significativamente diferente entre os dois grupos e a diferença em eletrólitos séricos não foi estatisticamente significativa.
DiscussãoA solução fisiológica a 0,9% foi comparada com a solução fisiológica a 0,45%. O risco de hipernatremia com o uso de solução fisiológica a 0,9% era significativamente menor (2%) do que o risco de hiponatremia com o uso de solução fisiológica a 0,45% (15%) e a hiponatremia é uma questão importante em uma unidade de terapia intensiva.21 Ambos os fluidos induzidos marcaram excreção de Na na urina.
Seba et al.,22 em seu ensaio clínico com 36 crianças, compararam o uso de solução fisiológica normal com o de solução fisiológica a 0,45% e descobriram que a diferença entre a variação na concentração de Na não era significativa. Não foram analisadas variações no pH ou nas concentrações de cloreto nem na excreção de eletrólitos na urina.
Rey et al.,12 em um estudo prospectivo randomizado, compararam o uso de fluidos com 30‐50 mmol.L−1 de Na com fluidos com 136 mmol.L−N em um grupo de 134 pacientes de UTI. Também foi concluído que fluidos hipotônicos aumentaram o risco de hiponatremia. Foi descrito apenas um caso de hipernatremia com solução fisiológica normal. Em nosso estudo, a hipernatremia foi detectada em três pacientes, o que corresponde a um risco atribuível de 2%. Essa discrepância pode ser devida a diferentes situações clínicas e terapêuticas entre estudos (estado hemodinâmico diferente), apesar de ambos terem sido feitos em UTIPs.
Yung et al.23 compararam solução fisiológica normal com solução fisiológica a 0,18% em uma população internada na UTIP para concluir que os dois fluidos de manutenção estavam relacionados à hiponatremia. Sua amostra era menor e, em alguns aspectos, diferente da população deste estudo: a maioria dos pacientes era cirúrgica, estava levemente doente e não foi submetida a ventilação. Também foi estudado o Na na diurese, que era semelhante em ambos os grupos e inferior em nossa amostra. Em nosso estudo, o fluido hipotônico estudado também induziu a hiponatremia.
Existem estudos que incluem apenas pacientes no pós‐operatório:24‐26 Choong et al.24 conduziram um ensaio clínico controlado randomizado com 258 pacientes (alguns deles internados na UTIP) e compararam solução fisiológica a 0,45% com solução fisiológica a 0,9%. O fluido a 0,9% mostrou‐se menos prejudicial. Coulthard et al.26 compararam os efeitos sobre o sódio plasmático 16‐18 horas após cirurgia de grande porte com solução de Hartmann e dextrose a 5% ou solução fisiológica a 0,45% e dextrose a 5% em 82 pacientes e concluíram que a queda nos níveis séricos no pós‐operatório foi menor em crianças que receberam a solução de Hartmann e dextrose a 5%. Nossos resultados estão de acordo com essas conclusões.
Os efeitos sobre o equilíbrio ácido‐base também foram considerados. Sabe‐se que a solução fisiológica a 0,9%, quando usada em grandes volumes, causa acidose metabólica hiperclorêmica;27 é possível concluir, com base em nossos resultados, que, quando usada como fluido de manutenção, a solução fisiológica a 0,9% ou solução fisiológica a 0,45% não apresentou esse efeito, apesar de ambos os fluidos aumentarem o volume total de CO2.
Nessa amostra de 233 crianças com doença aguda precisando de tratamento médico e cirúrgico, a solução fisiológica a 0,45% induziu hiponatremia em 15% dos pacientes e nenhum dos fluidos induziu mudanças significativas no equilíbrio ácido‐base. Esses resultados fortaleceram a escolha de um fluido de manutenção isonatrêmico nesse grupo de pacientes.
Este estudo tem vários pontos fortes além do tamanho da amostra. Até onde sabemos, nenhum outro focou no efeito dos fluidos de manutenção sobre as concentrações de Cl sérico ou o equilíbrio ácido‐base. Neste estudo, nenhum efeito sobre o equilíbrio ácido‐base foi visto com o uso dos dois fluidos diferentes. A separação de dois grupos de diagnóstico (respiratório e pós‐operatório) teve diferentes efeitos sobre as concentrações de Na e Cl. Isso gera a possibilidade de interferência de diferentes mecanismos hormonais ou multifuncionais. Os pacientes no pós‐operatório excretaram concentrações maiores de Na e Cl, o que pode estar relacionado à secreção de ADH. McCluskey et al.28 mostraram que, em um adulto, a hipercloremia, na ausência de cirurgia cardíaca, está associada a mortalidade e maior tempo de internação.
Algumas limitações inerentes a nosso estudo devem ser reconhecidas: 35 pacientes foram excluídos (cinco do grupo A e 30 do grupo B) devido à falta de dados ou interrupção do estudo; isso mostra que os dois grupos estudados eram semelhantes no início do estudo e que os 35 pacientes excluídos apresentaram as mesmas características epidemiológicas que os 233 pacientes incluídos, o que atenua essa limitação.
Com este estudo randomizado controlado prospectivo, concluímos que, apesar de tanto a solução fisiológica a 0,9% quanto a solução fisiológica a 0,45% poderem ser usadas em uma UTIP durante as 24 horas como fluidos de manutenção, a solução fisiológica normal deve ser preferencial, pois foi possível aumentar o Na plasmático, em comparação com solução fisiológica a 0,45, que foi associada a um risco relevante de hiponatremia. Não foram detectados sinais clínicos de hipernatremia ou hiponatremia. Nenhum dos fluidos induziu acidose metabólica hiperclorêmica. O estudo mostra que a prescrição de fluidos de manutenção deve levar em consideração idade, diagnóstico, equilíbrio de fluidos e uso de diuréticos ou fluidos de expansão. Estudos que abordem essas diferentes variáveis precisam ser conduzidos. O uso equilibrado de fluidos como Ringer com Lactato ou outras soluções de polieletrólitos precisa ser estudado, pois elas podem ter vantagens clínicas substanciais com relação aos fluidos com NaCl.
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
Como citar este artigo: Almeida HI, Mascarenhas MI, Loureiro HC, Abadesso CS, Nunes PS, Moniz MS, et al. The effect of NaCl 0.9% and NaCl 0.45% on sodium, chloride, and acid–base balance in a PICU population. J Pediatr (Rio J). 2015;91:499–505.
Estudo realizado na Unidade de Terapia Intensiva Pediátrica, Departamento de Pediatria, Hospital Prof. Doutor Fernando Fonseca EPE, Amadora, Portugal.