To evaluate risk factors associated with death due to bloodstream infection caused by Candida spp in pediatric patients and evaluate the resistance to the main anti‐fungal used in clinical practice.
MethodsThis is a cross‐sectional, observational, analytical study with retrospective collection that included 65 hospitalized pediatric patients with bloodstream infection by Candida spp. A univariate analysis was performed to estimate the association between the characteristics of the candidemia patients and death.
ResultsThe incidence of candidemia was 0.23 cases per 1000patients/day, with a mortality rate of 32% (n=21). Clinical outcomes such as sepsis and septic shock (p=0.001), comorbidities such as acute renal insufficiency (p=0.01), and risks such as mechanical ventilation (p=0.02) and dialysis (p=0.03) are associated with increased mortality in pediatric patients. The resistance and dose‐dependent susceptibility rates against fluconazole were 4.2% and 2.1%, respectively. No resistance to amphotericin B and echinocandin was identified.
ConclusionData from this study suggest that sepsis and septic shock, acute renal insufficiency, and risks like mechanical ventilation and dialysis are associated with increased mortality in pediatric patients. The mortality among patients with candidemia is high, and there is no species difference in mortality rates. Regarding the resistance rates, it is important to emphasize the presence of low resistance in this series.
Avaliar os fatores de risco associados ao óbito por infecção da corrente sanguínea causada pela Candida spp em pacientes pediátricos e avaliar a resistência ao principal antifúngico usado na prática clínica.
MétodosEste é um estudo transversal, observacional e analítico com coleta retrospectiva que incluiu 65 pacientes pediátricos internados com infecção da corrente sanguínea por Candida spp. Foi feita uma análise univariada para estimar a associação entre as características dos pacientes com candidemia e o óbito.
ResultadosA incidência de candidemia foi de 0,23 casos em cada 1.000 pacientes/dia, com taxa de mortalidade de 32% (n=21). O resultado clínico como sepse e choque séptico (p=0,001), comorbidades como insuficiência renal aguda (p=0,01) e riscos como ventilação mecânica (p=0,02) e diálise (p=0,03) estão associados ao aumento da mortalidade em pacientes pediátricos. As taxas de resistência e susceptibilidade dose‐dependente contra o fluconazol foram de 4,2% e 2,1%, respectivamente. Não foi identificada resistência à anfotericina B e equinocandina.
ConclusãoOs dados de nosso estudo sugerem que a sepse e o choque séptico, a insuficiência renal aguda e riscos como ventilação mecânica e diálise estão associados ao aumento da mortalidade em pacientes pediátricos. A mortalidade entre pacientes com candidemia é alta e não há diferença nas taxas de mortalidade entre as espécies. Sobre a resistência, é importante enfatizar a presença de baixa resistência nesta série.
A infecção pela espécie Candida é uma causa significativa de morbidez e mortalidade entre crianças internadas, com taxa de mortalidade que varia de 10% a 47%.1,2 Mudanças atuais na prevalência da espécie Candida na América Latina e no Brasil passaram da Candida albicans para a Candida não albicans.3,4
Um estudo recente de vigilância laboratorial apresentou a epidemiologia da candidemia na América Latina. Esse relatório chama atenção para o elevado percentual de episódios de candidemia entre crianças (aproximadamente 45%), em contraste com uma série de pacientes publicada na Europa e nos Estados Unidos.5
A maioria dos estudos de fatores de risco de mortalidade em pacientes com candidemia teve como foco populações adultas. Contudo, os fatores de risco de mortalidade identificados em adultos podem não ser relevantes em pacientes pediátricos e os estudos que definem esses riscos e os dados de resistência na população pediátrica também são limitados.1,5
O objetivo deste estudo é avaliar os fatores de risco associados ao óbito devido à infecção da corrente sanguínea causada pela Candida spp em pacientes pediátricos e avaliar a resistência ao principal antifúngico usado na prática clínica.
MétodosConfiguração do estudoEsta é uma série de casos de pacientes pediátricos com hemocultura positiva para a Candida spp conduzidos em um hospital infantil de cuidados terciários com 400 leitos. Os dados de pacientes até 18 anos que apresentaram a candidemia foram definidos como hemocultura positiva para Candida em amostras coletadas de veia periférica ou de cateter vascular. Os estudados incluíram pacientes internados de setembro de 2008 até setembro de 2011.
Modelo do estudo e amostras de fungosEste é um estudo transversal, observacional e analítico com coleta retrospectiva. Foram analisados os dados demográficos e as características clínicas, como uso de cateter, uso de medicação antes da candidemia e comorbidades associadas (prematuridade, câncer, infecção por vírus da imunodeficiência humana, doença cardíaca, doença pulmonar, doença neurológica, transplante, insuficiência renal aguda e crônica, mucosite e neutropenia).
Além disso, para avaliar a presença de bacteremia associada (antes e depois da candidemia) e candidemia persistente, também foram considerados riscos potenciais como uso de ventilação mecânica, nutrição parenteral total, uso de cateter venoso central e diálise. Os dados foram usados para avaliar o risco de mortalidade relativo e tratamento antifúngico e seus efeitos.
A gravidade da doença no momento da candidemia também foi relatada como um fator de risco de mortalidade. Os pacientes foram avaliados para verificar a presença de sintomas de febre, hipotensão e/ou choque séptico (hipotermia ou hipertermia, estado mental alterado e vasodilatação ou vasoconstrição periférica) de acordo com os critérios estabelecidos em 2009 por Brieley et al.6
Todas as amostras foram coletadas antes da administração de medicamentos antifúngicos para pacientes com febre e suspeita de fungemia, que foram submetidos a terapia antibiótica e com tempo de internação prolongado.
Estudos microbiológicosForam feitas hemoculturas de todos os 65 casos com um sistema de hemocultura BD Bactec 9120 (Becton Dickinson, Franklin Lakes, EUA). O sistema Vitek‐2 (bioMérieux, Durham, EUA) foi usado para identificar as espécies. Foram feitos testes de susceptibilidade ao antifúngico em 47 amostras. Anfotericina B (Sigma‐Aldrich Química, Madri, Espanha), fluconazol (Pfizer, Madri, Espanha), micafungina (Mycamine®; Astellas Pharma Inc., Toyama, Japão) e anidulafungina (Ecalta‐Pfizer, Kent, Inglaterra) foram aplicadas com o método de microdiluição em caldo de acordo com os protocolos M27‐S4 (2012) do Instituto de Normas Laboratoriais e Clínicas.7
Análise estatísticaFoi feita uma análise univariada para determinar a associação entre as características dos pacientes com candidemia e o óbito. As variáveis categóricas foram comparadas com o teste exato de Fisher ou X2, com nível de significância de p<0,05. As análises estatísticas foram feitas com o software R (R Foundation for Statistical Computing, Viena, Áustria).
Devido à complexidade das combinações e ao número pequeno de casos em algumas categorias, a análise da variável “doença patológica anterior” foi feita com grupos de pacientes com pelo menos uma das seguintes doenças: prematuridade, HIV positivo, insuficiência cardíaca, doença pulmonar, doença neurológica, transplante, insuficiência renal aguda e crônica, mucosite e/ou câncer, em comparação com pacientes com outros isolados ou outras doenças patológicas associadas. A mesma abordagem foi usada para a análise dos possíveis fatores de risco (neutropenia, nutrição parenteral, ventilação mecânica e/ou diálise).
O estudo foi aprovado pelo Conselho de Revisão Institucional do Hospital.
ResultadosO estudo incluiu 65 pacientes com candidemia, de acordo com os critérios de inclusão acima. A idade média era de 3,3 anos (DP±1,8) e a mediana, de 1,5 ano (0‐15,7); 38 episódios (58,5%) de candidemia ocorreram em crianças menores de 2 anos, incluindo oito recém‐nascidos, e 27 episódios (41,5%) ocorreram em crianças maiores de 2 anos, que incluíam 10 (15,4%) em idade pré‐escolar; 37 (547%) dos pacientes eram do sexo masculino e 28 (43%) do feminino. A incidência de candidemia foi de 0,23 caso em cada 1.000 pacientes/dia e 0,9 caso em cada 1.000 internações, com taxa de mortalidade de 32% (n=21).
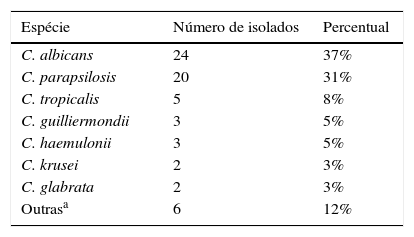
Um resumo microbiológico das espécies de Candida isoladas é apresentado na tabela 1. Somente uma Candida spp foi isolada em cada caso, exceto um caso de Candida spp misturada e hemoculturas positivas para bactérias.
Distribuição por espécie de 65 episódios de candidemia identificados pelo Vitek‐2
| Espécie | Número de isolados | Percentual |
|---|---|---|
| C. albicans | 24 | 37% |
| C. parapsilosis | 20 | 31% |
| C. tropicalis | 5 | 8% |
| C. guilliermondii | 3 | 5% |
| C. haemulonii | 3 | 5% |
| C. krusei | 2 | 3% |
| C. glabrata | 2 | 3% |
| Outrasa | 6 | 12% |
Após a consideração dos sintomas clínicos no momento da candidemia, os pacientes com sepse ou choque séptico apresentaram maior taxa de mortalidade, ao passo que pacientes que tiveram apenas febre apresentaram menor taxa de mortalidade (p=0,001).
Quanto às doenças patológicas anteriores à candidemia, foi observado que os pacientes com insuficiência renal aguda, independentemente de combinada com outras doenças patológicas, foram associados a maior mortalidade (p=0,01).
Fatores de risco como ventilação mecânica (p=0,03) e diálise (p=0,02), combinados ou não com outros fatores, foram associados a maior mortalidade na análise.
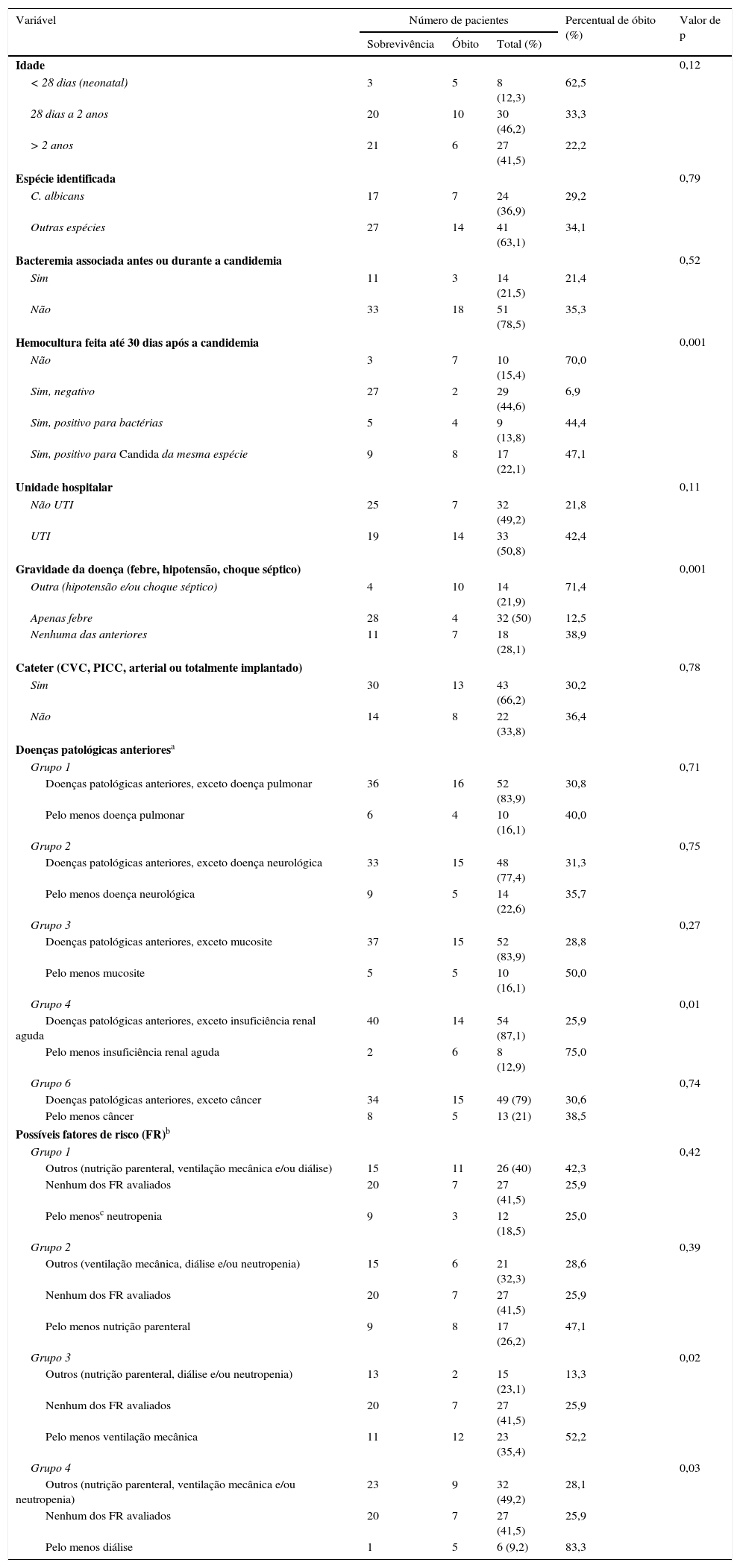
A tabela 2 resume os principais dados demográficos e características clínicas dos pacientes associados a óbitos ou sobrevivências.
Dados demográficos, características clínicas e resultado clínico em pacientes pediátricos internados com candidemia
| Variável | Número de pacientes | Percentual de óbito (%) | Valor de p | ||
|---|---|---|---|---|---|
| Sobrevivência | Óbito | Total (%) | |||
| Idade | 0,12 | ||||
| < 28 dias (neonatal) | 3 | 5 | 8 (12,3) | 62,5 | |
| 28 dias a 2 anos | 20 | 10 | 30 (46,2) | 33,3 | |
| > 2 anos | 21 | 6 | 27 (41,5) | 22,2 | |
| Espécie identificada | 0,79 | ||||
| C. albicans | 17 | 7 | 24 (36,9) | 29,2 | |
| Outras espécies | 27 | 14 | 41 (63,1) | 34,1 | |
| Bacteremia associada antes ou durante a candidemia | 0,52 | ||||
| Sim | 11 | 3 | 14 (21,5) | 21,4 | |
| Não | 33 | 18 | 51 (78,5) | 35,3 | |
| Hemocultura feita até 30 dias após a candidemia | 0,001 | ||||
| Não | 3 | 7 | 10 (15,4) | 70,0 | |
| Sim, negativo | 27 | 2 | 29 (44,6) | 6,9 | |
| Sim, positivo para bactérias | 5 | 4 | 9 (13,8) | 44,4 | |
| Sim, positivo para Candida da mesma espécie | 9 | 8 | 17 (22,1) | 47,1 | |
| Unidade hospitalar | 0,11 | ||||
| Não UTI | 25 | 7 | 32 (49,2) | 21,8 | |
| UTI | 19 | 14 | 33 (50,8) | 42,4 | |
| Gravidade da doença (febre, hipotensão, choque séptico) | 0,001 | ||||
| Outra (hipotensão e/ou choque séptico) | 4 | 10 | 14 (21,9) | 71,4 | |
| Apenas febre | 28 | 4 | 32 (50) | 12,5 | |
| Nenhuma das anteriores | 11 | 7 | 18 (28,1) | 38,9 | |
| Cateter (CVC, PICC, arterial ou totalmente implantado) | 0,78 | ||||
| Sim | 30 | 13 | 43 (66,2) | 30,2 | |
| Não | 14 | 8 | 22 (33,8) | 36,4 | |
| Doenças patológicas anterioresa | |||||
| Grupo 1 | 0,71 | ||||
| Doenças patológicas anteriores, exceto doença pulmonar | 36 | 16 | 52 (83,9) | 30,8 | |
| Pelo menos doença pulmonar | 6 | 4 | 10 (16,1) | 40,0 | |
| Grupo 2 | 0,75 | ||||
| Doenças patológicas anteriores, exceto doença neurológica | 33 | 15 | 48 (77,4) | 31,3 | |
| Pelo menos doença neurológica | 9 | 5 | 14 (22,6) | 35,7 | |
| Grupo 3 | 0,27 | ||||
| Doenças patológicas anteriores, exceto mucosite | 37 | 15 | 52 (83,9) | 28,8 | |
| Pelo menos mucosite | 5 | 5 | 10 (16,1) | 50,0 | |
| Grupo 4 | 0,01 | ||||
| Doenças patológicas anteriores, exceto insuficiência renal aguda | 40 | 14 | 54 (87,1) | 25,9 | |
| Pelo menos insuficiência renal aguda | 2 | 6 | 8 (12,9) | 75,0 | |
| Grupo 6 | 0,74 | ||||
| Doenças patológicas anteriores, exceto câncer | 34 | 15 | 49 (79) | 30,6 | |
| Pelo menos câncer | 8 | 5 | 13 (21) | 38,5 | |
| Possíveis fatores de risco (FR)b | |||||
| Grupo 1 | 0,42 | ||||
| Outros (nutrição parenteral, ventilação mecânica e/ou diálise) | 15 | 11 | 26 (40) | 42,3 | |
| Nenhum dos FR avaliados | 20 | 7 | 27 (41,5) | 25,9 | |
| Pelo menosc neutropenia | 9 | 3 | 12 (18,5) | 25,0 | |
| Grupo 2 | 0,39 | ||||
| Outros (ventilação mecânica, diálise e/ou neutropenia) | 15 | 6 | 21 (32,3) | 28,6 | |
| Nenhum dos FR avaliados | 20 | 7 | 27 (41,5) | 25,9 | |
| Pelo menos nutrição parenteral | 9 | 8 | 17 (26,2) | 47,1 | |
| Grupo 3 | 0,02 | ||||
| Outros (nutrição parenteral, diálise e/ou neutropenia) | 13 | 2 | 15 (23,1) | 13,3 | |
| Nenhum dos FR avaliados | 20 | 7 | 27 (41,5) | 25,9 | |
| Pelo menos ventilação mecânica | 11 | 12 | 23 (35,4) | 52,2 | |
| Grupo 4 | 0,03 | ||||
| Outros (nutrição parenteral, ventilação mecânica e/ou neutropenia) | 23 | 9 | 32 (49,2) | 28,1 | |
| Nenhum dos FR avaliados | 20 | 7 | 27 (41,5) | 25,9 | |
| Pelo menos diálise | 1 | 5 | 6 (9,2) | 83,3 | |
CVC, cateter venoso central; PICC, cateter central de inserção periférica.
Após consideração da hemocultura variável feita até 30 dias após a candidemia, um “p” significativo (= 0,001) demonstrou maior mortalidade no grupo com hemocultura positiva para as espécies Candida e/ou bactérias. Após o início do tratamento antifúngico, foram coletadas hemoculturas de controle de 55 dos 65 pacientes com candidemia, ao passo que os pacientes restantes tiveram alta do hospital (n=3) ou óbito (n=7) durante o período do diagnóstico de candidemia.
Ainda na análise univariada, foram investigados outros possíveis fatores de risco, como o uso de antibióticos e cirurgia abdominal anterior, que não foram associados ao aumento da mortalidade.
De forma semelhante, devido ao aumento das espécies não albicans nos últimos anos, foram feitas análises univariadas entre as espécies albicans e não albicans e nenhum aumento da mortalidade foi observado.
O antifungigrama feito em 47 amostras de Candida constatou uma susceptibilidade dose‐dependente ao fluconazol em 1 cepa de C. glabrata. Uma amostra de C. glabrata e de C. albicans isolada apresentou resistência ao fluconazol, com concentração inibitória mínima (CIM) de 64μg/mL e 32μg/mL, respectivamente (Clinical and Laboratory Standards Institute, CLSI; 2012).7 Não foi identificada resistência à anfotericina B e equinocandina nas 47 amostras testadas.
Portanto, as taxas de resistência e susceptibilidade dose‐dependente contra o fluconazol foram de 4,2% (2/47) e 2,1% (1/47), respectivamente.
Nesta série, a terapia antifúngica mais frequentemente usada foi o desoxicolato de anfotericina b (60,0%), seguido de fluconazol (38,0%), sozinho ou combinado. Seis pacientes (9,2%) receberam desoxicolato de anfotericina b e fluconazol combinados e cinco pacientes (7,6%) receberam fluconazol seguido de desoxicolato de anfotericina b. A anfotericina b liposomal foi usada em dois casos e a caspofungina em um.
DiscussãoForam apresentados dados significativos a respeito da mortalidade e do fator de risco de mortalidade nessa série de 65 pacientes pediátricos com candidemia invasiva.
Existem poucos trabalhos que estudam populações pediátricas não selecionadas com candidíase invasiva/candidemia na Europa e na América Latina. Tragiannidis et al. publicaram, em 2012, a primeira série de casos na Alemanha que descreve a epidemiologia microbiológica e clínica.8 Pasqualoto et al. Fizeram, em 2007, o primeiro estudo brasileiro publicado sobre fatores de risco de mortalidade na população pediátrica não selecionada.4 Até onde sabemos, essa série de 65 casos é a segunda publicação brasileira a respeito de fatores de risco de mortalidade em pacientes pediátricos com as mesmas características.
Este estudo demonstrou que os pacientes que apresentavam exclusivamente febre tinham menor taxa de mortalidade do que aqueles com sintomas graves como sepse ou choque séptico, com ou sem febre. Esses próprios sintomas graves são considerados fatores de risco de óbito. Por outro lado, a presença de febre pode ter atraído a atenção persistente dos médicos responsáveis para procurar mais extensivamente uma causa e, nesses pacientes, pode ter permitido um diagnóstico precoce de candidemia, que lhes forneceu os medicamentos adequados e levou a um resultado melhor.
Uma doença patológica anterior considerada outro fator de risco de mortalidade foi a insuficiência renal aguda, que aumentou a mortalidade dos pacientes, em combinação ou não com outras doenças patológicas. Recentemente, Santolaya et al. mostraram o mesmo resultado em uma série de pacientes pediátricos da América Latina.9
Após a consideração dos fatores de risco mais frequentes para a aquisição da candidemia, descobriu‐se que o uso da ventilação mecânica e da diálise (incluindo a hemodiálise e a diálise peritoneal) foi considerado um fator de risco de mortalidade na infecção por Candida. Até agora, todos os estudos que analisaram a mortalidade pediátrica por infecção por Candida não demonstraram a associação entre a diálise e a mortalidade, como o presente estudo demonstrou.
Hammoud et al.10 relataram que a candidemia persistente estava associada a maior risco de óbito. Em contrapartida, Robinson et al.11 observaram que um aumento no intervalo entre a hemocultura e o início da terapia antifúngica (> 1 dia) em recém‐nascidos estava associado a maior incidência de candidemia persistente, embora não associado ao aumento da mortalidade.
Este estudo mostrou um aumento da mortalidade no grupo de pacientes com hemocultura positiva até 30 dias após a candidemia, independentemente de os resultados positivos terem sido para a espécie Candida e/ou para bactérias. Para três pacientes que apresentaram três hemoculturas positivas para candida, levou em média 10 dias para apresentarem hemoculturas negativas. Contudo, temos uma limitação a respeito da ausência de informações de manejo de cateter e existe a possibilidade de que esse aumento na mortalidade possa estar ligado à manutenção do cateter no paciente. Mesmo assim, é importante ressaltar que a remoção imediata de cateteres com início de tratamento antifúngico é o marco do manejo, além de fazer uma hemocultura de controle a cada 72 horas após o primeiro resultado positivo para Candida, até que se tenham duas hemoculturas negativas.12
A análise da mortalidade e da espécie Candida não mostrou diferença entre as espécies albicans e não albicans. Contudo, estudos anteriores sugerem que a C. parapsilosis é uma espécie menos virulenta e que as fungemias por C. parapsilosis em adultos e crianças estão associadas a mortalidade menor do que a candidemia não parapsilosis.9,13,14 Esse resultado sem diferenças entre espécies em nosso estudo provavelmente deve‐se à virulência mais baixa atribuída à espécie C. parapsilosis, que, em nossa série, representou 31% das Candida spp isoladas. Diferentemente, Santolaya et al. ligaram a mortalidade à C. albicans em neonatos e à C. tropicalis em crianças.7
As doenças causadas por espécies comumente resistentes a azóis eram extremamente raras na candidemia pediátrica.15 Nesta série, houve apenas um caso de susceptibilidade dose‐dependente reduzida a fluconazol e dois casos com resistência a fluconazol. Contudo, a maioria dos pacientes (60%) foi tratada com desoxicolato de anfotericina B e apenas 38% com fluconazol (sozinho ou em terapia de combinação), seguindo a orientação do protocolo institucional, uma vez que um grande número de pacientes falhou na terapia com fluconazol em casos de sepse por Candida. Equinocandinas foram introduzidas recentemente como tratamento em casos de risco de vida (após 2012). Recentemente, Herkert et al.16 apresentaram taxas preocupantes de resistência da Candida a equinocandinas em um hospital universitário, o que reflete o impacto do amplo uso desses agentes antifúngicos como profiláticos.
Houve algumas limitações potenciais neste estudo. A primeira limitação está relacionada ao número de pacientes incluídos, uma vez que foi conduzido em um único local. Segundo, idealmente teríamos mais informações sobre o diagnóstico da candidemia. Nos casos em que o sangue foi obtido por meio do cateter, é impossível saber se encaramos uma candidemia real ou uma colonização do cateter. Além disso, seria importante saber em quantos pacientes o diagnóstico foi feito pela obtenção de sangue por meio do cateter e pelo manejo do cateter, assim que a candidemia foi diagnosticada. Afinal, a C. parapsilosis foi a segunda Candida ssp mais frequente nesta série.
Concluindo, os dados de nosso estudo sugerem que a sepse e choque séptico, insuficiência renal aguda e riscos como ventilação mecânica e diálise estão associados ao aumento da mortalidade em pacientes pediátricos. A mortalidade entre pacientes com candidemia é alta e não há diferença nas taxas de mortalidade entre as espécies. Os resultados também confirmam a incidência elevada de infecções da corrente sanguínea causadas por Candida spp que não a Candida albicans. Sobre a resistência, é importante enfatizar a presença de baixa resistência nesta série.
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
Como citar este artigo: Motta FA, Dalla‐Costa LM, Muro MD, Cardoso MN, Picharski GL, Jaeger G, et al. Risk factors for candidemia mortality in hospitalized children. J Pediatr (Rio J). 2017;93:165–71.