This study aimed to survey children with celiac disease (CD) for psychiatric disorders, determine the possible factors that predict psychopathology, and analyze health‐related quality of life and possible factors that could affect the quality of life.
MethodsIn this study, all children completed the Schedule for Affective Disorders and Schizophrenia for School Age Children–Present and Lifetime Version–Turkish Version (K‐SADS‐PL‐T), as well as the Pediatric Quality of Life Inventory (PedsQL) for the 8–12 age group, and a sentence completion test. A face‐to‐face interview was performed with the parents of the participants to inform them about the study.
ResultsThis study included 52 children with celiac disease in the age range of 8–12 years, and 40 healthy children. The mean age of the study group was 10.36±0.36 years, and 31 (59%) of them were females. The mean age of the control group was 10.35±0.46 years and 24 (60%) of them were females. The mean subscale scores of the Pediatric Quality of Life Inventory were significantly lower in children with celiac disease when compared to the control group (p<0.05). There was at least one psychiatric disorder in the 26 (50%) children with celiac disease.
ConclusionsThis study has shown once more that celiac disease is associated with some psychiatric signs/diagnoses, and that it decreased quality of life. Further studies are needed to determine the factors that could reduce the psychiatric signs. It is apparent that those studies would contribute new approaches to improve diagnosis, treatment, and quality of life.
Neste estudo, foram avaliadas crianças com doença celíaca (DC) para verificar a existência de transtornos psiquiátricos, determinar os possíveis fatores que predizem psicopatologia e analisar a qualidade de vida relacionada à saúde e possíveis fatores que podem afetá‐la.
MétodosNeste estudo, todas as crianças responderam à Entrevista para Transtornos Afetivos e Esquizofrenia em Crianças em Idade Escolar – Versão Presente e ao Longo da Vida – Versão Turca (K‐SADS‐PL‐T), bem como ao Inventário Pediátrico de Qualidade de Vida (PedsQL) da faixa de 8‐12 anos e ao teste de completar sentenças. Uma entrevista presencial foi feita com os pais dos participantes para informá‐los sobre o estudo.
ResultadosEste estudo incluiu 52 crianças com DC entre 8 e 12 anos e 40 crianças saudáveis. A idade média do grupo de estudo era de 10,36±0,36 anos e 31 deles (59%) eram do sexo feminino. A idade média do grupo de controle era de 10,35±0,46 anos e 24 deles (60%) eram do sexo feminino. Os escores médios das subescalas do PedsQL foram significativamente menores em crianças com DC quando comparados com o grupo de controle (p<0,05). Havia pelo menos um transtorno psiquiátrico em 26 (50%) crianças com DC.
ConclusõesEste estudo mostrou mais uma vez que a DC está associada a alguns sintomas/diagnósticos psiquiátricos e reduziu a qualidade de vida. São necessários estudos adicionais para determinar os fatores que podem reduzir os sintomas psiquiátricos. Está claro que esses estudos contribuiriam com novas abordagens para melhorar o diagnóstico, o tratamento e a qualidade de vida.
A doença celíaca (DC) é uma doença crônica inflamatória imunomediada caracterizada pela intolerância persistente do intestino delgado à gliadina.1 Sua prevalência é de cerca de 1% na maioria dos países do mundo. As manifestações de DC podem ser divididas em sintomas gastrointestinais e sintomas extraintestinais. O diagnóstico depende dos sintomas relacionados ao glúten, níveis de anticorpos específicos da DC, presença de antígeno leucocitário humano (HLA‐DQ2) e/ou HLA‐DQ8 e alterações histológicas na biópsia duodenal. Na presença de altos níveis de anticorpos, o diagnóstico de DC pode ser feito com base em sintomas clínicos, anticorpos e HLA, sem a biópsia duodenal. A adesão a uma dieta sem glúten (DSG) é monitorada pelo status dos anticorpos endomísios (EMA).2 O tratamento consiste em remover o glúten da dieta durante toda a vida.3 Como quaisquer outras doenças crônicas, a DC afeta a vida física, mental e social, bem como a qualidade de vida das crianças.4
Vários estudos investigaram o efeito da DC sobre a qualidade de vida e a psicopatologia. Embora a prevalência do transtorno depressivo maior, da distimia e dos transtornos de adaptação variem entre 10‐80%, esses são os transtornos psiquiátricos (TP) mais comuns em adultos e crianças com DC.5 O fator básico no qual esses estudos focaram foi a qualidade e o grau de adesão à DSG. Pode‐se dizer que a DSG vitalícia aumenta a percepção de bem‐estar em alguns domínios e reduz essas percepções em outros domínios.6 Concluindo, as crianças com DC que tentam se adaptar à DSG correm risco de desenvolver transtornos psicológicos.
A maioria dos estudos que investigaram a psicopatologia e a qualidade de vida foi feita em adultos na literatura e os dados de crianças são escassos.7 Neste estudo, visamos a pesquisar crianças com DC para verificar a existência de TP, determinar os possíveis fatores que predizem psicopatologia e analisar a qualidade de vida relacionada à saúde e possíveis fatores que a afetaram nessas crianças.
MétodosAmostrasEste estudo transversal foi feito com 52 pacientes anteriormente diagnosticados com DC e recrutados no Departamento de Gastroenterologia Pediátrica do Hospital Infantil Emel Mehmet Tarman em Kayseri, Turquia, entre janeiro e março de 2016. O diagnóstico de DC teve como base os critérios descritos pela Sociedade Europeia de Gastroenterologia, Hepatologia e Nutrição Pediátrica.8 Foram feitas biópsias do intestino delgado de todos os pacientes com teste positivo de EMA sérico e todos os espécimes da biópsia foram avaliados de acordo com os critérios modificados de Marsh. Todos os pacientes com doença celíaca apresentaram enteropatia Tipo III‐c de acordo com os critérios de Marsh. Os critérios de exclusão incluíram qualquer criança com menos de 8 e mais de 12 anos, as que não apresentaram comorbidades como deficiência de IgA, diabetes mellitus tipo 1 ou síndrome de Down e as que estavam em uma DSG havia menos de seis meses. O exemplo do estudo foi escolhido entre crianças com 8‐12 anos, faixa etária que representa o período que as crianças entram na escola e saem da fase edipiana. Então essas crianças passam por problemas sociais e acadêmicos e tentam lidar com eles. Para determinar o efeito da adesão à DSG, o grupo com doença celíaca foi subdividido em grupo que segue a dieta e grupo que não segue a dieta de acordo com os níveis de EMA sérico; 40 crianças saudáveis com correspondência de idade e sexo que não apresentaram doenças gastrointestinais ou TP internadas no Hospital Infantil Emel Mehmet Tarman por vários motivos foram incluídas como controle. Todos os controles apresentaram teste de EMA sérico negativo. Todos os pacientes foram avaliados para idade, sexo, sintomas, peso, estatura, índice de massa corporal (IMC), nível de EMA sérico e características familiares (número de parentes, situação socioeconômica, histórico de TP).
Na segunda etapa do estudo, todos os pacientes inclusos no estudo foram examinados pelo psiquiatra infantil. Todos os participantes passaram pela Entrevista para Transtornos Afetivos e Esquizofrenia em Crianças em Idade Escolar – Versão Presente e ao Longo da Vida – Versão Turca (K‐SADS‐PL‐T), ferramenta de diagnóstico semiestruturada. Eles também receberam o formulário do Inventário Pediátrico de Qualidade de Vida (PedsQL) da faixa de 8‐12 anos e o teste de completar sentenças e os pais foram entrevistados para obter informações sobre seus filhos. Além disso, os autores preencheram os dados sociodemográficos. O estudo foi aprovado pelo Comitê de Ética em Pesquisa Clínica Não Invasiva do Hospital de Treinamento e Ensino Kayseri, sob o n° 2016/49. Todos os participantes forneceram seus consentimentos informados por escrito e participaram do estudo voluntariamente.
Ferramentas de coleta de dadosEntrevista para Transtornos Afetivos e Esquizofrenia em Crianças em Idade Escolar, Versão Presente e ao Longo da Vida (K‐SADS‐PL)A K‐SADS‐PL é uma escala semiestruturada desenvolvida por Kauffman et al. para examinar a psicopatologia de crianças e adolescentes entre 6 e 18 anos.9 Nessa escala, a psicopatologia é investigada, combinam‐se os dados obtidos dos pais e das crianças. As psicopatologias inclusas na escala são humor, psicose, ansiedade, transtorno do comportamento disruptivo, transtornos de eliminação, transtornos alimentares e de tique e abuso de álcool e drogas. A confiabilidade e validade da K‐SADS‐PL em turco foram preparadas por Gökler et al. 10
Inventário Pediátrico de Qualidade de VidaÉ uma ferramenta de qualidade de vida em geral usada em crianças e adolescentes de 2 a 18 anos.11 São usados na escala o escore de funcionamento emocional (EFS), o escore de funcionamento social (SoFS), o escore de funcionamento escolar (SxFS), o escore de saúde física total (TPhHS), o escore de saúde psicossocial total (TPsHS) e o escore total da escala (TSS). Uma escala de pontuação de Likert de cinco pontos é usada na escala (0=nunca, 1=quase nunca, 2=às vezes, 3=frequentemente, 4=quase sempre). Os escores obtidos dos itens são linearmente transformados em um valor entre 0 e 100 (0=100, 1=75, 2=50, 3=25, 4=0). A qualidade de vida aumenta conforme os escores aumentam de 0 a 100.12 A confiabilidade e validade do PedsQL para 8‐12 e 13‐18 anos em turco foram estudadas por Cakin Memik et al. e o formulário para 8‐12 anos foi usado neste estudo.13
Teste de Completar Sentenças de BeierUma das técnicas de projeção, tem ampla área de uso. Tem dois formulários e o Formulário A adequado para crianças pode ser aplicado de 8 a 16 anos. Por meio desse teste, os indivíduos projetam seus interesses, sentimentos, comportamentos, desejos, tristezas e outras características importantes da personalidade em relação a um estímulo obscuro. Então, podem ser obtidas emoções e ideias conscientes e inconscientes do indivíduo. Com esse teste, podem ser identificados problemas frequentes em ambientes como a escola e o lar.
Formulário de dados sociodemográficosPor meio desse formulário preparado por nós, o nome (opcional), a idade, o sexo, o número e a identidade da família foram identificados por meio de perguntas ao participante ou à sua família. Nesse formulário, o nível socioeconômico foi determinado de acordo com a renda familiar. Uma renda de três salários mínimos ou mais foi considerada um nível socioeconômico bom, uma renda entre um e três salários mínimos foi considerada um nível socioeconômico moderado e uma renda de um salário mínimo ou menos, um nível socioeconômico baixo. Seu histórico foi questionado sobre diagnóstico anterior de TP, presença de TP na família e algumas informações relacionadas à DC, como diagnóstico, peso corporal, estatura, principais sintomas gastrointestinais e adesão à DSG.
Análise estatísticaOs dados foram analisados com o Pacote Estatístico para as Ciências Sociais (SPSS) versão 16.0 (SPSS Inc. Released 2007. SPSS for Windows, Version 16.0. IL, EUA). As estatísticas descritivas foram apresentadas como média, desvio padrão e percentual. O teste t de amostras independentes foi usado para determinar a significância das diferenças entre os grupos com relação a variáveis quantitativas com distribuições normais. As variáveis qualitativas foram comparadas com o teste qui‐quadrado e o teste exato de Fisher. A normalidade da distribuição dos dados foi analisada com o teste de Shapiro‐Wilk. Foi determinado que os escores das subescalas do PEDSQL não estavam distribuídos normalmente e a análise de correlação de Spearman e os testes de Mann‐Whitney, qui‐quadrado e Kruskal‐Wallis foram usados para comparar os dados sem distribuições normais. O valor de p inferior a 0,05 foi considerado significativo.
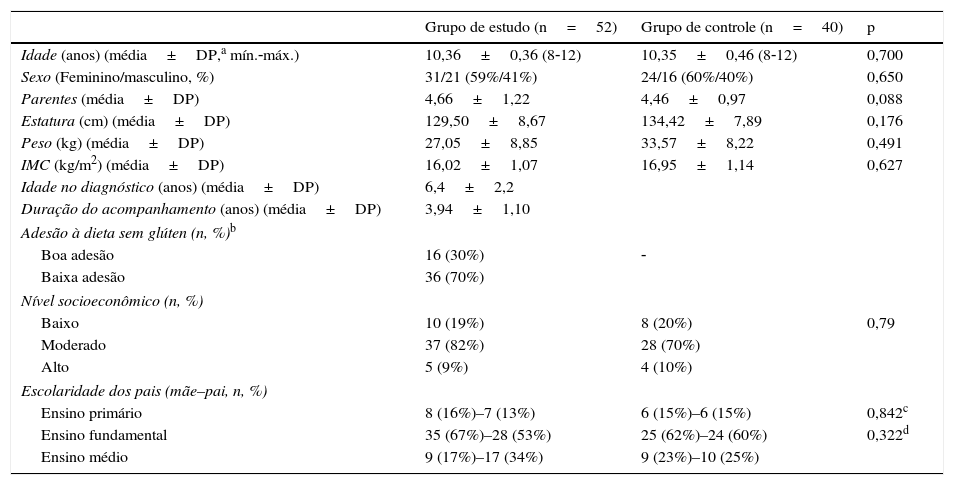
ResultadosEste estudo incluiu 52 crianças com DC entre 8 e 12 anos e 40 crianças saudáveis da mesma faixa etária. A idade média do grupo com DC era de 10,36±0,36 anos e 31 deles (59%) eram do sexo feminino. A idade média do grupo de controle era de 10,35±0,46 anos e 24 deles (60%) eram do sexo feminino. A DC foi diagnosticada em uma idade média de 6,4±2,2 anos. No diagnóstico, o sintoma mais frequente eram os sintomas gastrointestinais crônicos, que eram diarreia crônica e dor abdominal (36,69%), seguidos de déficit de crescimento (16,30%); 16 pacientes apresentaram IMC reduzido no diagnóstico (escore z de IMC<‐1). A duração média do acompanhamento foi de 3,94±1,10 anos. Nove (17%) pacientes com IMC reduzido no diagnóstico aumentaram seu IMC após aderir a uma DSG e, além disso, 22 (42%) pacientes que pioraram a adesão à DSG (dieta não restrita ou ingestão de pouco glúten) ainda sofriam de sintomas gastrointestinais crônicos. O nível de EMA sérico médio era de 140 RU/mL (0‐760) em crianças com DC e 16 (30%) delas aderiram bem à DSG, ao passo que todos os controles tiveram resultados negativos no exame de EMA sérico. Foram identificados transtornos psiquiátricos em seis (11%) famílias no grupo celíaco e em três (7%) famílias no grupo de controle, e não houve diferença estatística entre os grupos celíaco e de controle (p>0,05). O número médio de parentes (4,66±1,22 em comparação com 4,46±0,97, p>0,05) não apresentou diferença estatisticamente relevante entre os grupos celíaco e de controle. Quanto aos pais, apresentaram média de 36,6 anos e as mães, de 32,3 anos, e também foi observado que 35 (67%) das mães das crianças e 28 (53%) de seus pais tinham ensino fundamental no grupo celíaco. A tabela 1 mostra que não houve relevância estatística entre o grupo celíaco e os controles com relação a idade, sexo, estatura, IMC e características familiares (p>0,05).
Características sociodemográficas‐clínicas nos grupos de estudo e de controle
| Grupo de estudo (n=52) | Grupo de controle (n=40) | p | |
|---|---|---|---|
| Idade (anos) (média±DP,a mín.‐máx.) | 10,36±0,36 (8‐12) | 10,35±0,46 (8‐12) | 0,700 |
| Sexo (Feminino/masculino, %) | 31/21 (59%/41%) | 24/16 (60%/40%) | 0,650 |
| Parentes (média±DP) | 4,66±1,22 | 4,46±0,97 | 0,088 |
| Estatura (cm) (média±DP) | 129,50±8,67 | 134,42±7,89 | 0,176 |
| Peso (kg) (média±DP) | 27,05±8,85 | 33,57±8,22 | 0,491 |
| IMC (kg/m2) (média±DP) | 16,02±1,07 | 16,95±1,14 | 0,627 |
| Idade no diagnóstico (anos) (média±DP) | 6,4±2,2 | ||
| Duração do acompanhamento (anos) (média±DP) | 3,94±1,10 | ||
| Adesão à dieta sem glúten (n, %)b | |||
| Boa adesão | 16 (30%) | ‐ | |
| Baixa adesão | 36 (70%) | ||
| Nível socioeconômico (n, %) | |||
| Baixo | 10 (19%) | 8 (20%) | 0,79 |
| Moderado | 37 (82%) | 28 (70%) | |
| Alto | 5 (9%) | 4 (10%) | |
| Escolaridade dos pais (mãe–pai, n, %) | |||
| Ensino primário | 8 (16%)–7 (13%) | 6 (15%)–6 (15%) | 0,842c |
| Ensino fundamental | 35 (67%)–28 (53%) | 25 (62%)–24 (60%) | 0,322d |
| Ensino médio | 9 (17%)–17 (34%) | 9 (23%)–10 (25%) | |
Quando os escores médios das subescalas do PEDSQL foram considerados em crianças com DC, foi observado que o TPhHS foi 79,68, o EFS foi 82,50, o SoFS foi 97,50, o ScFS foi 90, o TPsHS foi 90 e o TSS, 87,50, ao passo que esses escores foram de 100, 90, 90, 100, 90 e 92,30, respectivamente, no grupo de controle. Os escores das subescalas do PEDSQL (tabela 2) foram significativamente menores em crianças com DC (p<0,05).
Escores médios das subescalas do PEDSQL dos grupos de estudo e controle
| Grupo de estudo (n=52) | Grupo de controle (n=40) | p | |
|---|---|---|---|
| EFS | 82,5 (0‐100)a | 90 (0‐100)a | 0,003 |
| SoFS | 97,5 (50‐100)a | 90 (70‐100)a | 0,024 |
| ScFS | 90 (45‐100)a | 100 (80‐100)a | 0,000 |
| TPhHS | 79,68 (34,37‐100)a | 100 (75‐100)a | 0,005 |
| TPsHS | 90 (41,65‐100)a | 90 (76,66‐100)a | 0,039 |
| TSS | 87,50 (44,56‐100)a | 92,30 (84,78‐100)a | 0,000 |
EFS, escore de funcionamento emocional; ScFS, escore de funcionamento escolar; SoFS, escore de funcionamento social; TPhHS, escore de saúde física total; TPsHS, escore de saúde psicossocial total; TSS, escore total da escala.
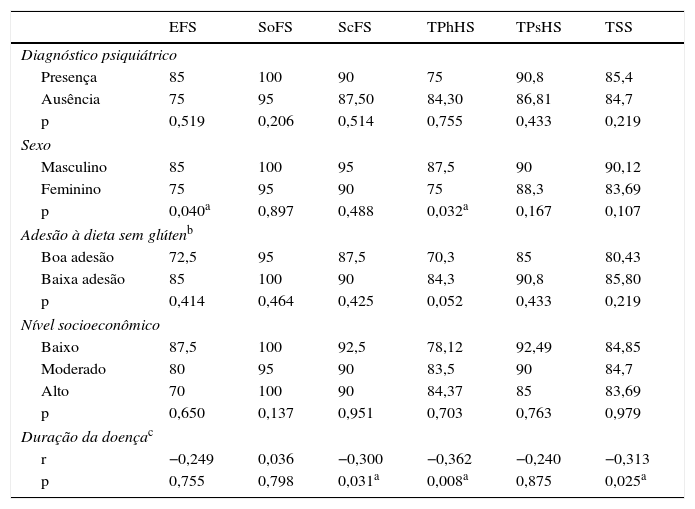
Foram analisados os efeitos das variáveis sociodemográficas sobre os escores das subescalas do PEDSQL. Os escores médios de TPhHS e EFS foram significativamente menores em meninas com DC em comparação com meninos com DC. Contudo, não houve diferença entre os escores médios de SoFS, ScFS, TPsHS ou TSS. As crianças com DC foram divididas em três grupos de acordo com seus níveis de renda (baixo – médio – alto) e não apresentaram nenhuma diferença significativa nos escores das subescalas do PEDSQL (p>0,05). As crianças com DC foram divididas em dois grupos: o que aderiram bem à DSG e os que não aderiram bem à DSG e não foi encontrada diferença entre esses dois grupos com relação aos escores médios das subescalas do PEDSQL (p>0,05). A análise de correlação da duração da doença com os escores das subescalas do PEDSQL revelou correlações negativas insignificantes da duração da doença com o TPhHS, o ScFS e o TSS (r: ‐0,362, p: 0,08; r: ‐0,300, p: 0,031; e r: ‐0,313, p: 0,025, respectivamente). A tabela 3 mostra as crianças com TP e aquelas sem um transtorno psiquiátrico não apresentaram diferença significativa quanto aos escores médios das subescalas do PEDSQL quando os pacientes com DC foram levados em consideração (p>0,05).
Efeitos das variáveis sociodemográficas‐clínicas sobre os escores das subescalas do PEDSQL em crianças diagnosticadas com DC
| EFS | SoFS | ScFS | TPhHS | TPsHS | TSS | |
|---|---|---|---|---|---|---|
| Diagnóstico psiquiátrico | ||||||
| Presença | 85 | 100 | 90 | 75 | 90,8 | 85,4 |
| Ausência | 75 | 95 | 87,50 | 84,30 | 86,81 | 84,7 |
| p | 0,519 | 0,206 | 0,514 | 0,755 | 0,433 | 0,219 |
| Sexo | ||||||
| Masculino | 85 | 100 | 95 | 87,5 | 90 | 90,12 |
| Feminino | 75 | 95 | 90 | 75 | 88,3 | 83,69 |
| p | 0,040a | 0,897 | 0,488 | 0,032a | 0,167 | 0,107 |
| Adesão à dieta sem glútenb | ||||||
| Boa adesão | 72,5 | 95 | 87,5 | 70,3 | 85 | 80,43 |
| Baixa adesão | 85 | 100 | 90 | 84,3 | 90,8 | 85,80 |
| p | 0,414 | 0,464 | 0,425 | 0,052 | 0,433 | 0,219 |
| Nível socioeconômico | ||||||
| Baixo | 87,5 | 100 | 92,5 | 78,12 | 92,49 | 84,85 |
| Moderado | 80 | 95 | 90 | 83,5 | 90 | 84,7 |
| Alto | 70 | 100 | 90 | 84,37 | 85 | 83,69 |
| p | 0,650 | 0,137 | 0,951 | 0,703 | 0,763 | 0,979 |
| Duração da doençac | ||||||
| r | −0,249 | 0,036 | −0,300 | −0,362 | −0,240 | −0,313 |
| p | 0,755 | 0,798 | 0,031a | 0,008a | 0,875 | 0,025a |
EFS, escore de funcionamento emocional; ScFS, escore de funcionamento escolar; SoFS, escore de funcionamento social; TPhHS, escore de saúde física total; TPsHS, escore de saúde psicossocial total; TSS, escore total da escala.
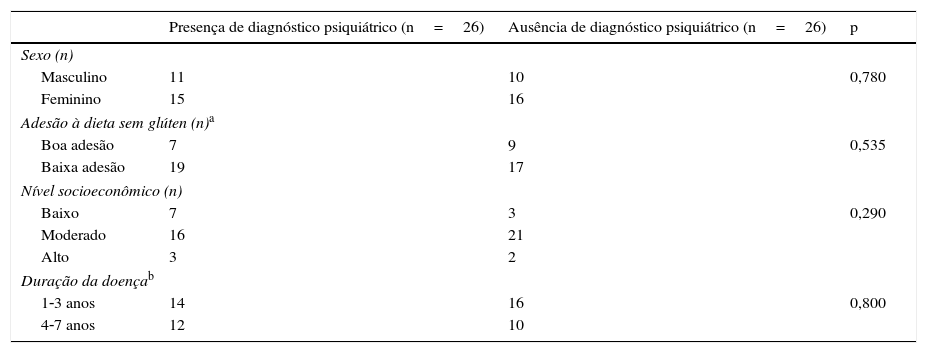
Não havia TP em 26 (50%) crianças com DC. Por outro lado, dez (19%) apresentavam depressão, seis (12%), transtorno de ansiedade, cinco (9%), transtorno de adaptação, dois (4%), depressão e transtorno de ansiedade simultâneos e três (6%), transtorno de adaptação e transtorno de ansiedade simultâneos.
Os efeitos das variáveis sociodemográficas na presença de psicopatologia foram analisados na tabela 4. Não houve diferença significativa com relação às variáveis sociodemográficas entre as crianças com e aquelas sem diagnóstico psiquiátrico (p>0,05).
Efeitos das variáveis sociodemográficas‐clínicas sobre a presença de psicopatologia em crianças diagnosticadas com DC
| Presença de diagnóstico psiquiátrico (n=26) | Ausência de diagnóstico psiquiátrico (n=26) | p | |
|---|---|---|---|
| Sexo (n) | |||
| Masculino | 11 | 10 | 0,780 |
| Feminino | 15 | 16 | |
| Adesão à dieta sem glúten (n)a | |||
| Boa adesão | 7 | 9 | 0,535 |
| Baixa adesão | 19 | 17 | |
| Nível socioeconômico (n) | |||
| Baixo | 7 | 3 | 0,290 |
| Moderado | 16 | 21 | |
| Alto | 3 | 2 | |
| Duração da doençab | |||
| 1‐3 anos | 14 | 16 | 0,800 |
| 4‐7 anos | 12 | 10 | |
Em nosso estudo, investigamos a qualidade de vida, psicopatologia e prováveis fatores associados a ambos os conceitos e descobrimos que todos os escores das subescalas do PEDSQL foram significativamente menores no grupo de estudo. Nesse sentido, concluímos que a DC prejudicava a qualidade de vida ao diminuir a funcionalidade nas relações sociais, na vida emocional e na saúde física. Também descobrimos que pelo menos um diagnóstico psiquiátrico estava presente em metade dos casos.
Foram relatados resultados interessantes na literatura sobre a qualidade de vida e psicopatologia em crianças com DC. Peters et al. relataram que a exposição ao glúten resultou em sintomas depressivos mesmo se causasse sintomas gastrointestinais em pacientes com sensibilidade ao glúten não celíaca e isso pode explicar por que os pacientes com sensibilidade ao glúten não celíaca se sentiam melhor com uma DSG.14 Um estudo acompanhou mensalmente nove adolescentes com DC entre 12 e 16 anos por seis meses com a K‐SADS‐PL e a lista de controle de comportamentos infantis e mediu os níveis de aminoácidos séricos e anticorpos antes e depois da DSG. Os autores diagnosticaram três adolescentes com transtorno depressivo maior, dois adolescentes com transtorno do comportamento disruptivo e um adolescente com dificuldade de aprendizagem; contudo, eles não encontraram TP em quatro (44%) pacientes. No mesmo estudo, foi relatado que os níveis de triptofano dos adolescentes estavam baixos antes da DSG, os sintomas psiquiátricos foram reduzidos e os níveis de triptofano sérico aumentaram três meses após o início da dieta.15 Esses resultados por Pynnönen et al. mostram que o fator mais importante da alta prevalência de diagnóstico psiquiátrico em nosso estudo foi a baixa taxa de adesão à DSG. Wagner et al. fizeram um estudo para investigar os efeitos da adesão à DSG sobre a qualidade de vida de 283 adolescentes com DC e 82 controles saudáveis. Os autores não encontraram diferença entre os adolescentes que aderiram à dieta e os controles saudáveis quanto à qualidade de vida e ao bem‐estar; contudo, os adolescentes que não aderiram à dieta apresentavam qualidade de vida pior, sentiam‐se doentes, apresentavam mais problemas psiquiátricos e tinham mais problemas na escola. No mesmo estudo, foi enfatizado que a adesão à dieta era o principal fator de uma qualidade de vida ideal e aqueles com baixa adesão à dieta devem ter apoio psicológico.16 Esses dados mostram a importância da adesão à DSG para reduzir o diagnóstico/sintomas psiquiátricos. Embora a baixa adesão à DSG e a alta prevalência de diagnósticos psiquiátricos chamem a atenção em nosso estudo, o grau de adesão à DSG não foi diretamente correlacionado à presença ou ausência de diagnóstico psiquiátrico. Mesmo quando foram examinadas possíveis variantes (sexo, duração da doença), não houve correlação direta. Assim, para avaliar o possível efeito da baixa adesão à DSG sobre a aparência de psicopatologia, pode ser necessário um estudo maior.
A doença mais frequentemente diagnosticada em nosso estudo foi depressão (23%); contudo, as taxas de transtornos de ansiedade (22%) e adaptação (15%) também foram altas quando os diagnósticos de comorbidades foram considerados. Por outro ponto de vista, a baixa taxa de adesão à DSG pode significar mais exposição ao glúten e, assim, mais sintomas/diagnósticos psiquiátricos. Embora a etiopatogenia dos sintomas/diagnósticos psiquiátricos observada na DC não seja clara, a deficiência de triptofano devido à má absorção naqueles com baixa adesão à dieta pode causar um estado hiposerotonérgico no sistema nervoso central.17–20 Outro fator importante é o estresse psicossocial relacionado à DC e à DSG.21–23 Não conseguir comer fora, a dificuldade para encontrar DSG e a inconveniência na vida escolar e social resultam em isolamento e estigmatização. Isso pode gerar baixa autoestima e constitui fatores de risco de psicopatologias.24,25 De acordo com a literatura e em conjunto com a alta prevalência de psicopatologia observada em nosso estudo, as declarações que indicaram baixa autoestima no teste de completar sentenças foram: “infelizmente, sou doente”, “queria não estar doente”, “não entendo por que estou doente” e “nunca me esqueço de que estou doente”.
Um ponto interessante em nosso estudo é que a funcionalidade emocional e a saúde física foram mais afetadas em meninas. Corroborando esses dados, todos os pacientes diagnosticados com depressão eram meninas no estudo que investigou nove adolescentes com DC.15 Vários estudos relataram maiores níveis de ansiedade em mulheres diagnosticadas com DC26–28 e alguns outros indicaram que o bem‐estar emocional melhorou significativamente com a DSG em mulheres.22 Estudos feitos com adultos mostraram que a duração da doença era outro fator que poderia afetar a qualidade de vida. Barratt et al. não mostraram uma correlação entre a duração da doença e a qualidade de vida.29 Por outro lado, Roos et al. não encontraram diferença entre pacientes com DC tratados por dez anos e o grupo de controle.30 Os resultados contraditórios podem ser explicados pelas diferenças na adesão à DSG. Está claro que aqueles com baixa adesão à DSG apresentarão pioria tanto no bem‐estar físico quanto no psicológico. Em nosso estudo, a taxa de adesão à dieta foi baixa e os escores de saúde física, vida escolar e funcionalidade emocional caíram conforme a duração da doença aumentou.
Nosso estudo tem algumas limitações. Primeiro, é transversal e não há acompanhamento prospectivo. Portanto, não há dado a respeito de como as intervenções terapêuticas do psiquiatra infantil afetaram a adesão à dieta, a qualidade de vida e a frequência de psicopatologia. Além disso, o pequeno número de pacientes incluso impede a generalização dos resultados. Em nosso estudo, não foi encontrada relação entre a alta prevalência de diagnóstico e as variantes investigadas, o que pode ser devido ao baixo número de exemplos de nosso estudo.
Concluindo, nosso estudo mostrou qualidade de vida prejudicada e maior taxa de psicopatologia em crianças com DC. Quando os possíveis fatores que geram esses resultados foram investigados, foi constatado que esses resultados estão relacionados ao sexo feminino e à redução de qualidade de vida em algumas questões devido à duração da doença. Por outro lado, de acordo com nossas constatações, tanto a qualidade de vida prejudicada quanto o aumento nas psicopatologias não estavam relacionados à baixa adesão à DSG. Nesse ponto, são necessários mais estudos prospectivos com maior tamanho de amostra para determinar os fatores que afetam a qualidade de vida e a alta frequência de psicopatologia em pacientes com DC. Nosso estudo indica que as crianças e adolescentes diagnosticados com DC podem ser acompanhados por um psiquiatra infantil para obter adesão bem‐sucedida à dieta e, assim, uma qualidade de vida e saúde mental ideais.
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
Como citar este artigo: Sevinç E, Çetin FH, Coşkun BD. Psychopathology, quality of life, and related factors in children with celiac disease. J Pediatr (Rio J). 2017;93:267–73.