To analyze the risk factors for neonatal death in Florianópolis, the Brazilian city capital with the lowest infant mortality rate.
MethodData were extracted from a historical cohort with 15,879 live births. A model was used that included socioeconomic, behavioral, and health service use risk factors, as well as the Apgar score and biological factors. Risk factors were analyzed by hierarchical logistic regression.
ResultsBased on the multivariate analysis, socioeconomic factors showed no association with death. Insufficient prenatal consultations showed an OR of 3.25 (95% CI: 1.70–6.48) for death. Low birth weight (OR 8.42; 95% CI: 3.45–21.93); prematurity (OR 5.40; 95% CI: 2.22–13.88); malformations (OR 4.42; 95% CI: 1.37–12.43); and low Apgar score at the first (OR 6.65; 95% CI: 3.36–12.94) and at the fifth (OR 19.78; 95% CI: 9.12–44.50) minutes, were associated with death.
ConclusionDiffering from other studies, socioeconomic conditions were not associated with neonatal death. Insufficient prenatal consultations, low Apgar score, prematurity, low birth weight, and malformations showed an association, reinforcing the importance of prenatal access universalization and its integration with medium and high‐complexity neonatal care services.
Analisar os fatores de risco para o óbito neonatal em Florianópolis, capital brasileira com a menor taxa de mortalidade infantil.
MétodoOs dados foram extraídos de coorte histórica, contando com 15.879 nascidos vivos. Utilizou‐se modelo ordenando fatores de risco socioeconômicos, comportamentais e de utilização dos serviços de saúde, além do escore de Apgar e de fatores biológicos. Os fatores de risco foram analisados por regressão logística hierarquizada.
ResultadosCom base na análise multivariada, os fatores socioeconômicos não mostraram associação com o óbito. Consultas pré‐natais insuficientes apresentaram um OR 3,25 (IC95% 1,70–6,48) para óbito. Baixo peso ao nascer (OR 8,42; IC95% 3,45–21,93); prematuridade (OR 5,40; IC95% 2,22–13,88); malformações (OR 4,42; IC95% 1,37–12,43); baixo escore de Apgar no 1o (OR 6,65; IC95% 3,36‐12,94) e no 5o (OR 19,78; IC95% 9,12–44,50) minutos associaram‐se ao óbito.
ConclusãoDiferente de outros estudos, as condições socioeconômicas não se associaram ao óbito neonatal. Pré‐natal insuficiente, baixo escore de Apgar, prematuridade, baixo peso e malformações mostraram associação, reforçando a importância da universalização do acesso ao pré‐natal e da integração deste com serviços de atenção ao recém‐nascido, de média e alta complexidade.
A taxa de mortalidade infantil é usada para a avaliação da qualidade de vida de uma população e os cuidados com a saúde de suas crianças. Os óbitos infantis estão associados a uma ampla gama de fatores de riscos socioeconômicos, comportamentais e biológicos.1–3 Para se avaliar de forma integrada esses fatores, Mosley e Chen,3 em 1984, propuseram um modelo hierarquizado, baseado na hipótese de que fatores socioeconômicos condicionam comportamentos que, por sua vez, impactam em um conjunto de fatores biológicos. Segundo o modelo, são os fatores biológicos os responsáveis diretos pelo óbito. O modelo hierarquizado traz um grande avanço para o desenvolvimento de políticas públicas, uma vez que informações advindas de estudos que se limitam a um grupo de fatores de risco apenas acabam por fomentar recomendações inadequadas para o enfrentamento dos óbitos entre crianças, pois apresentam uma visão restrita do fenômeno.3 Por exemplo, estudos que abarquem apenas fatores de risco comportamentais podem dificultar a contextualização desses comportamentos. Assim, ao se abordar a baixa procura por consultas pré‐natal ou por vacinas, é mister compreender as condições socioeconômicas dos indivíduos em estudo, é patente que ações para uma população com alta escolarização e acesso facilitado aos serviços de saúde devem ser diferentes daquelas para pessoas com baixo nível educacional e poucos serviços de saúde disponíveis.
A mortalidade infantil apresentou redução substancial em escala global, o que tem se atribuído a progressos nas condições sociais, ambientais e nos serviços de saúde, observados nos últimos anos.1,4 Essa diminuição deu‐se, principalmente, pela queda de seu componente pós‐neonatal.5,6 Os óbitos neonatais, por sua vez, não têm respondido da mesma forma às melhorias citadas e ainda se apresentam como um grande desafio para nações em desenvolvimento, como o Brasíl.1,4
No país, desde a promulgação da Constituição de 1988, grande parte da carga do enfrentamento à mortalidade neonatal tem se imposto aos municípios, que assumiram posição de destaque na execução da política pública de saúde.7,8 Florianópolis, capital do Estado de Santa Catarina, na Região Sul do Brasil, tem o maior Índice de Desenvolvimento Humano Municipal (IDH‐M) entre todas as capitais brasileiras.9 O município, com 477.798 habitantes,10 é detentor, também, da menor taxa de mortalidade infantil entre essas,9 em 2016 foi de 5,34 por 1.000 nascidos vivos.11
Informações produzidas nesse contexto e com um modelo que integre fatores de risco de forma hierarquizada podem auxiliar na compreensão do fenômeno de forma abrangente. Isso é fundamental para a produção de políticas públicas pelo próprio município e por outras cidades do Brasil, no cenário de descentralização administrativa e tributária vivido pelo país.12 Além disso, também pode informar a política em cidades de outros países em desenvolvimento, dos estados e do âmbito federal brasileiro, contribuir para a prevenção de óbitos de crianças no período neonatal. Dessa forma, o presente estudo teve como objetivo analisar os fatores de risco para óbito neonatal na capital catarinense.
MétodoÁrea e população de estudoO estudo foi feito com base em uma coorte histórica de nascidos vivos, desenvolvida como parte das atividades de vigilância epidemiológica da Secretaria Municipal de Saúde em 2016. Sua construção se deu por meio do relacionamento de dados de crianças nascidas no município entre 01/01/2012 e 31/12/2014, extraídos do Sistema de Informação sobre Nascidos Vivos (Sinasc), e daquelas que foram a óbito entre 01/01/2012 e 31/12/2015, colhidos do Sistema de Informação sobre Mortalidade (SIM). A coorte considerou óbito infantil todo nascido vivo cuja Declaração de Nascimento (DN) foi vinculada à respectiva Declaração de Óbito (DO) em um período menor do que 365 dias, pressupôs‐se não haver migração ou perda de observação no período considerado.
Dessa coorte, foram selecionadas crianças de mães residentes no município, foram identificados 15.879 nascidos vivos. Foram considerados óbitos neonatais todos aqueles que ocorreram em crianças com menos de 28 dias.
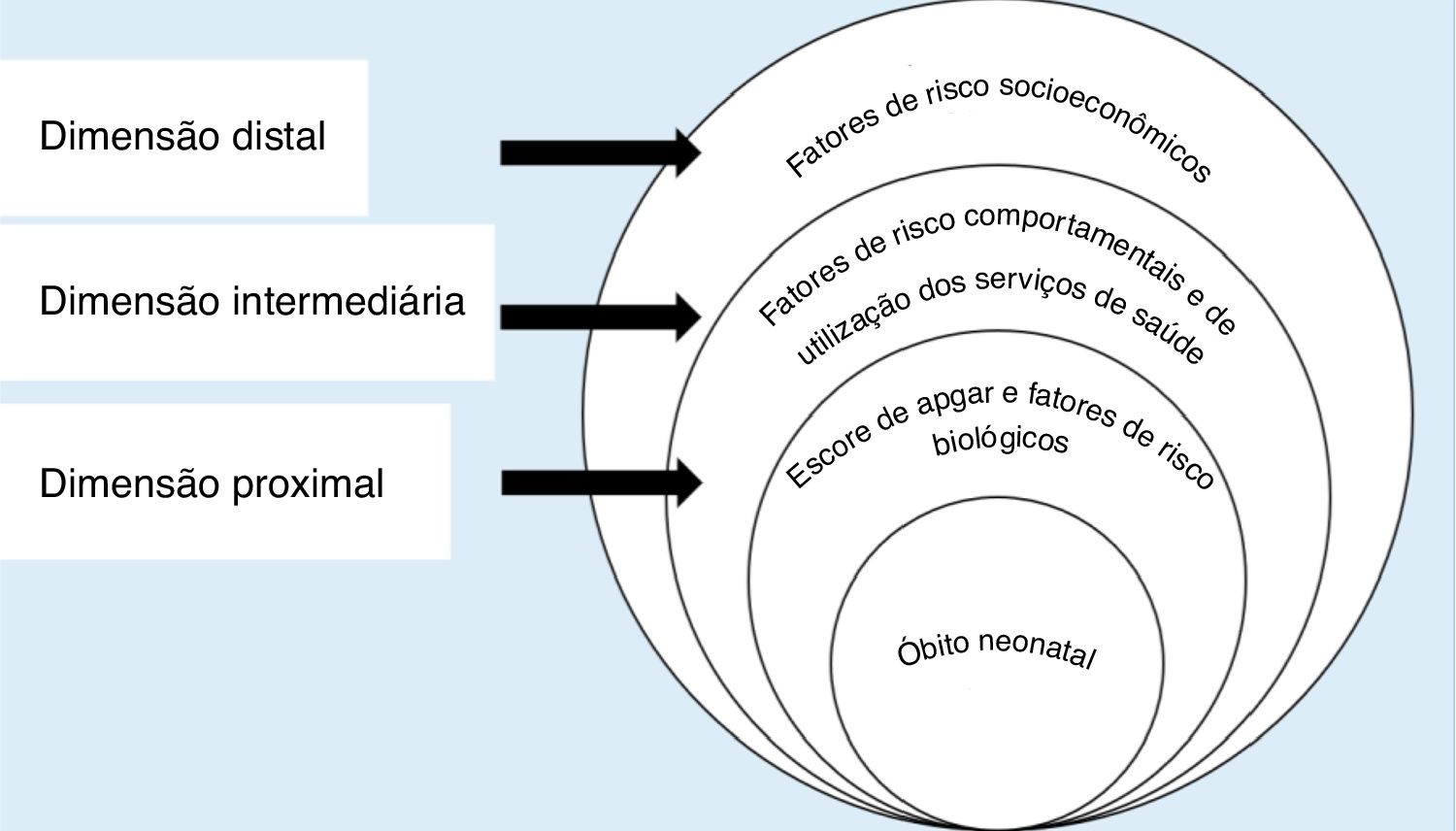
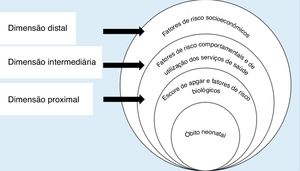
Modelo e variáveis do estudoAdaptou‐se o modelo conceitual hierarquizado de Mosley & Chen,3 conforme figura 1. Os fatores de risco foram dicotomizados e organizados, então, em três dimensões, a mais distal foi composta por fatores de risco socioeconômicos; a intermediária, formada por fatores comportamentais e de uso de serviços de saúde; e a proximal, constituída pelo escore de Apgar e por fatores de risco biológicos.
Modelo hierarquizado para avaliação dos fatores de risco para o óbito neonatal, adaptado de Mosley & Chen.3
Entre os fatores de risco que formam a dimensão distal, foram avaliadas a escolaridade materna e considerou‐se uma alta escolaridade a finalização de 11 ou mais anos de estudo, e a situação conjugal, dividida entre mães que tinham parceiros, ou seja, aquelas casadas ou em união estável, e mães sem parceiro.
A segunda dimensão diz respeito aos fatores de risco comportamentais e de uso dos serviços de saúde. Nessa, foram analisadas as consultas pré‐natais, sete ou mais consultas foram consideradas como pré‐natal suficiente e seis ou menos, insuficiente; classificaram‐se os estabelecimentos onde foram feitos os partos em estabelecimentos do Sistema Único de Saúde e privados; e o tipo de parto entre vaginal e cesariano.
O escore de Apgar e os fatores de risco biológicos formaram, então, a terceira e última dimensão, a proximal. Os escores de Apgar no primeiro e no quinto minutos foram classificados como altos, se maiores ou iguais a 7, e baixos, se menores do que esse valor. O peso ao nascer foi considerado baixo se inferior a 2.500g e a criança foi classificada como prematura se a gestação durou menos de 37 semanas. Os outros fatores que compuseram essa dimensão foram o sexo; a presença de malformação; o tipo de gravidez, se única ou múltipla; e a idade materna, dividida em mães com 35 anos ou mais e mulheres com idade inferior a essa.
Análise de dadosInicialmente, fez‐se estatística descritiva dos fatores de risco, com a apresentação de suas frequências absolutas e relativas. A seguir, procederam‐se análises bivariadas, entre o desfecho e cada um dos fatores de risco. Nessa etapa usaram‐se o teste de qui‐quadrado e a prova exata de Fisher. Os fatores com p ≤ 0,25 foram mantidos para a regressão multivariada, conforme recomendação de Hosmer e Lemeshow.12
A variável de desfecho é dicotômica, por isso optou‐se pela regressão logística como método estatístico multivariado. A regressão foi feita em etapas, com os fatores de risco de cada uma das dimensões incluídos em bloco. Ou seja, todos os fatores de risco de uma dimensão, que apresentaram p ≤ 0,25 na análise bivariada, foram incluídos de uma só vez. Iniciou‐se com a dimensão distal, mantiveram‐se para a etapa seguinte os fatores de risco, que, após a inclusão em bloco, apresentaram p ≤ 0,05. Agregaram‐se a esses os fatores de risco da dimensão intermediária e repetiu‐se o processo. Por fim, o processo foi feito mais uma vez com os fatores de risco da dimensão proximal.
Calculou‐se o pseudo‐r2 de Hosmer & Lemeshow para o modelo final e analisou‐se a existência de multicolinearidade, por meio do fator de inflação de variância (VIF) e do teste de tolerância (1/VIF), entre os fatores de risco que o compuseram. Além disso, foram computadas as razões de chance (OR) e os respectivos intervalos de confiança a 95%.
Todas as análises foram executadas com o uso dos softwares estatísticos R v. 3.3.2 (R Project for Statistical Computing, Stanford University, EUA),13 e R‐Studio v. 1.0.4 (R Project for Statistical Computing, Stanford University, EUA).14
Considerações éticasEste trabalho foi submetido ao Comitê de Ética em Pesquisa da Universidade do Sul de Santa Catarina Unisul (Unisul) e aprovado sob o CAAE 62237716.8.0000.
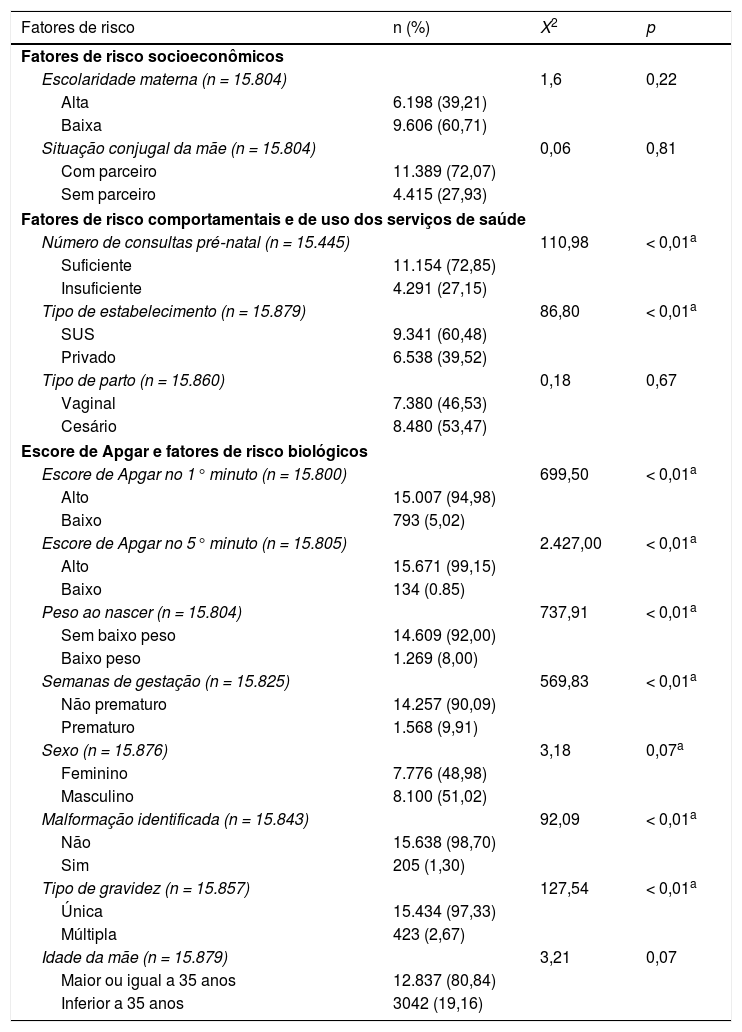
ResultadosIdentificaram‐se 86 óbitos neonatais entre as 15.879 crianças. Dessa forma, a taxa de mortalidade neonatal na amostra foi de 5,4 por 1.000 nascidos vivos. As descrições da frequência absoluta e relativa dos fatores de risco e da análise bivariada encontram‐se na tabela 1.
Distribuição dos fatores de risco e análise bivariada. Florianópolis (SC)
| Fatores de risco | n (%) | X2 | p |
|---|---|---|---|
| Fatores de risco socioeconômicos | |||
| Escolaridade materna (n = 15.804) | 1,6 | 0,22 | |
| Alta | 6.198 (39,21) | ||
| Baixa | 9.606 (60,71) | ||
| Situação conjugal da mãe (n = 15.804) | 0,06 | 0,81 | |
| Com parceiro | 11.389 (72,07) | ||
| Sem parceiro | 4.415 (27,93) | ||
| Fatores de risco comportamentais e de uso dos serviços de saúde | |||
| Número de consultas pré‐natal (n = 15.445) | 110,98 | < 0,01a | |
| Suficiente | 11.154 (72,85) | ||
| Insuficiente | 4.291 (27,15) | ||
| Tipo de estabelecimento (n = 15.879) | 86,80 | < 0,01a | |
| SUS | 9.341 (60,48) | ||
| Privado | 6.538 (39,52) | ||
| Tipo de parto (n = 15.860) | 0,18 | 0,67 | |
| Vaginal | 7.380 (46,53) | ||
| Cesário | 8.480 (53,47) | ||
| Escore de Apgar e fatores de risco biológicos | |||
| Escore de Apgar no 1° minuto (n = 15.800) | 699,50 | < 0,01a | |
| Alto | 15.007 (94,98) | ||
| Baixo | 793 (5,02) | ||
| Escore de Apgar no 5° minuto (n = 15.805) | 2.427,00 | < 0,01a | |
| Alto | 15.671 (99,15) | ||
| Baixo | 134 (0.85) | ||
| Peso ao nascer (n = 15.804) | 737,91 | < 0,01a | |
| Sem baixo peso | 14.609 (92,00) | ||
| Baixo peso | 1.269 (8,00) | ||
| Semanas de gestação (n = 15.825) | 569,83 | < 0,01a | |
| Não prematuro | 14.257 (90,09) | ||
| Prematuro | 1.568 (9,91) | ||
| Sexo (n = 15.876) | 3,18 | 0,07a | |
| Feminino | 7.776 (48,98) | ||
| Masculino | 8.100 (51,02) | ||
| Malformação identificada (n = 15.843) | 92,09 | < 0,01a | |
| Não | 15.638 (98,70) | ||
| Sim | 205 (1,30) | ||
| Tipo de gravidez (n = 15.857) | 127,54 | < 0,01a | |
| Única | 15.434 (97,33) | ||
| Múltipla | 423 (2,67) | ||
| Idade da mãe (n = 15.879) | 3,21 | 0,07 | |
| Maior ou igual a 35 anos | 12.837 (80,84) | ||
| Inferior a 35 anos | 3042 (19,16) | ||
%, frequência de observações; n, número de observações; p, probabilidade; SUS, Sistema Único de Saúde; X2, teste de qui‐quadrado.
Na análise bivariada dos fatores de risco da dimensão socioeconômica, observaram‐se resultados estatisticamente significativos apenas para a escolaridade materna. Dessa forma, essa foi mantida para a etapa seguinte.
A segunda etapa da regressão deu‐se, então, pela inclusão dos dois fatores de risco da dimensão intermediária, número de consultas pré‐natal e tipo de estabelecimento, que apresentaram p ≤ 0,25 na análise bivariada. Executada essa etapa, escolaridade materna e tipo de estabelecimento apresentaram p ≥ 0,05 e foram retirados do modelo. Na terceira etapa agregaram‐se ao número de consultas pré‐natal, o escore de Apgar no primeiro e no quinto minutos, além do peso ao nascer, as semanas de gestação, o sexo, a malformação identificada, o tipo de gravidez e a idade materna. Após essa fase, todos os fatores apresentaram associação estatisticamente significativa com o desfecho, com exceção de sexo, tipo de gravidez e idade materna, que foram retirados do modelo final. Os VIF ficaram abaixo de 10 e os 1/VIF acima de 0,1, indicaram a ausência de forte multicolinearidade,15 e o pseudo‐r2 de Hosmer & Lemeshow do modelo final foi de 0,56.
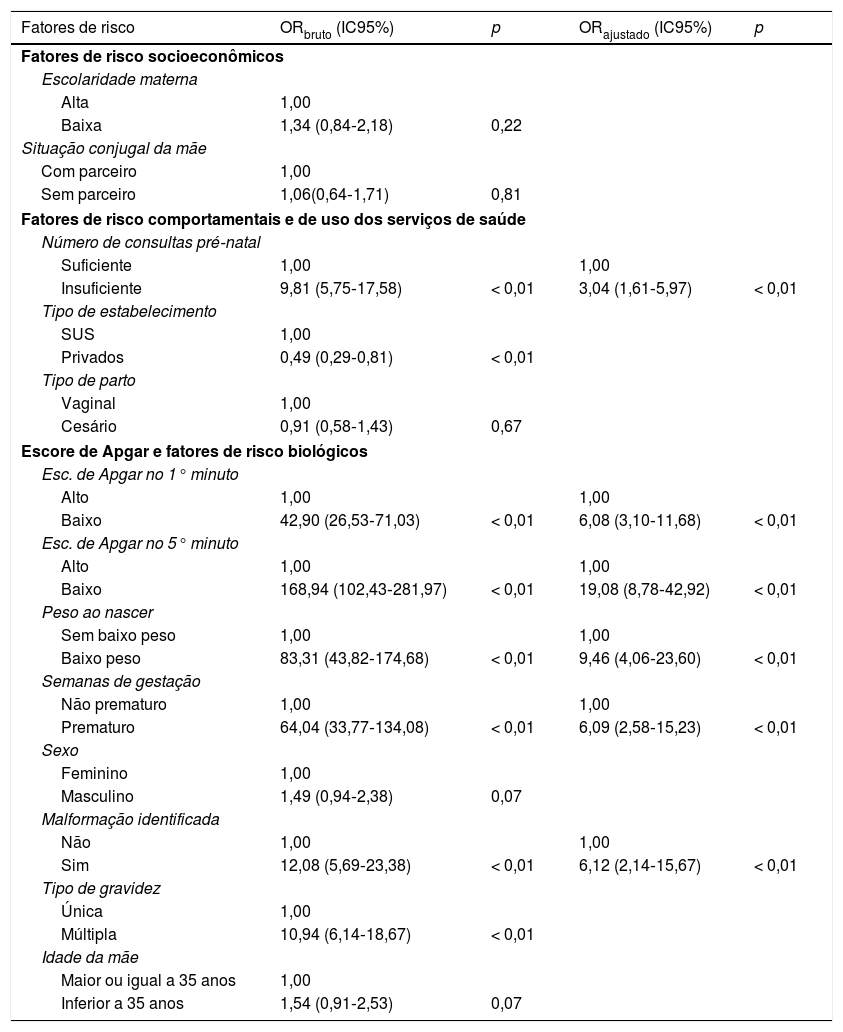
De acordo com o modelo final, crianças cujas mães fizeram um número insuficiente de consultas pré‐natal, ou seja, menos de sete, apresentaram uma chance de óbito neonatal três vezes superior (OR 3,04, IC95% 1,61–5,97) àquelas cujas mães fizeram sete ou mais consultas (tabela 2).
Análise multivariada dos fatores de risco para óbito neonatal em Florianópolis
| Fatores de risco | ORbruto (IC95%) | p | ORajustado (IC95%) | p |
|---|---|---|---|---|
| Fatores de risco socioeconômicos | ||||
| Escolaridade materna | ||||
| Alta | 1,00 | |||
| Baixa | 1,34 (0,84‐2,18) | 0,22 | ||
| Situação conjugal da mãe | ||||
| Com parceiro | 1,00 | |||
| Sem parceiro | 1,06(0,64‐1,71) | 0,81 | ||
| Fatores de risco comportamentais e de uso dos serviços de saúde | ||||
| Número de consultas pré‐natal | ||||
| Suficiente | 1,00 | 1,00 | ||
| Insuficiente | 9,81 (5,75‐17,58) | < 0,01 | 3,04 (1,61‐5,97) | < 0,01 |
| Tipo de estabelecimento | ||||
| SUS | 1,00 | |||
| Privados | 0,49 (0,29‐0,81) | < 0,01 | ||
| Tipo de parto | ||||
| Vaginal | 1,00 | |||
| Cesário | 0,91 (0,58‐1,43) | 0,67 | ||
| Escore de Apgar e fatores de risco biológicos | ||||
| Esc. de Apgar no 1° minuto | ||||
| Alto | 1,00 | 1,00 | ||
| Baixo | 42,90 (26,53‐71,03) | < 0,01 | 6,08 (3,10‐11,68) | < 0,01 |
| Esc. de Apgar no 5° minuto | ||||
| Alto | 1,00 | 1,00 | ||
| Baixo | 168,94 (102,43‐281,97) | < 0,01 | 19,08 (8,78‐42,92) | < 0,01 |
| Peso ao nascer | ||||
| Sem baixo peso | 1,00 | 1,00 | ||
| Baixo peso | 83,31 (43,82‐174,68) | < 0,01 | 9,46 (4,06‐23,60) | < 0,01 |
| Semanas de gestação | ||||
| Não prematuro | 1,00 | 1,00 | ||
| Prematuro | 64,04 (33,77‐134,08) | < 0,01 | 6,09 (2,58‐15,23) | < 0,01 |
| Sexo | ||||
| Feminino | 1,00 | |||
| Masculino | 1,49 (0,94‐2,38) | 0,07 | ||
| Malformação identificada | ||||
| Não | 1,00 | 1,00 | ||
| Sim | 12,08 (5,69‐23,38) | < 0,01 | 6,12 (2,14‐15,67) | < 0,01 |
| Tipo de gravidez | ||||
| Única | 1,00 | |||
| Múltipla | 10,94 (6,14‐18,67) | < 0,01 | ||
| Idade da mãe | ||||
| Maior ou igual a 35 anos | 1,00 | |||
| Inferior a 35 anos | 1,54 (0,91‐2,53) | 0,07 | ||
ORajustado, razão de chance (odds ratio) da análise multivariada; ORbruto, razão de chance (odds ratio) das análises bivariadas; SUS, Sistema Único de Saúde.
Ainda segundo o modelo, neonatos com escore de Apgar no primeiro minuto abaixo de sete apresentaram uma OR 6,08 (IC95% 3,10–11,68) de óbito neonatal se comparados àqueles com escore de Apgar maior. O baixo escore de Apgar no quinto minuto foi o fator com maior magnitude de associação com o óbito neonatal, com OR 19,08 (IC95% 8,78–42,92).
Diversos fatores de risco biológicos também se associaram ao óbito neonatal em Florianópolis, após a análise multivariada. O baixo peso ao nascer apresentou uma OR de 9,46 (IC95% 4,06–23,60) e a prematuridade OR de 6,09 (IC95% 2,58–15,23). Crianças com malformações identificadas tinham uma razão de chance de seis (OR 6,12, IC95% 2,14–15,67) se comparadas com seus pares sem malformações (tabela 2).
DiscussãoA análise dos fatores de risco para o óbito neonatal no âmbito local é fundamental para que os municípios brasileiros possam, em parceria com estados e União, desenvolver políticas públicas adequadas a cada realidade.
Florianópolis apresenta um contexto favorável ao desenvolvimento de conhecimento nessa área, pois tem a menor taxa de mortalidade infantil entre as capitais brasileiras.11,16 Porém, uma busca por estudos que analisassem fatores de risco para óbito neonatal em Florianópolis, nas bases Pubmed, Scielo, Web of Science, Scopus e Lilacs, não achou qualquer artigo.
Assim, a partir do uso de um modelo hierarquizado, foi possível analisar os fatores de risco socioeconômicos, aqueles ligados a fatores de risco comportamentais e de uso dos serviços de saúde, o escore de Apgar e os fatores biológicos, de forma conjunta e sistemática. Algumas peculiaridades foram evidenciadas na capital catarinense e podem fomentar mudanças da política no âmbito federal. Outros achados corroboram resultados já apontados pela literatura, como relatado a seguir.
Os fatores de risco socioeconômicos, que tiveram como proxy a escolaridade materna, são comumente associados à mortalidade neonatal.3,17,18 A instrução materna elevada pode aumentar a taxa de sobrevivência infantil por promover o conhecimento sobre as formas eficazes para prevenir, reconhecer e tratar doenças da infância.19 Uma coorte nacional de base hospitalar sobre a mortalidade neonatal, com o uso de modelagem hierarquizada, encontrou uma chance de ocorrência do óbito quatro vezes maior em neonatos de mães com baixa escolaridade,20 semelhante à encontrada por Borges e Vayego18 na região metropolitana de Curitiba (PR). Em Florianópolis, a baixa escolaridade não mostrou tal associação e algumas hipóteses podem ser aventadas para tal, entre elas uma possível proteção gerada pelos bons níveis de instrução atingidos no município, onde 80,03% da população acima de 18 anos tem, ao menos, o ensino fundamental completo. Esse é o melhor resultado entre todos os municípios brasileiros.9 Essa hipótese precisa ser adequadamente testada.
No que diz respeito aos fatores de risco comportamentais e de uso dos serviços de saúde, um número insuficiente de consultas pré‐natais mostrou um importante aumento de chance para o óbito neonatal. Nascidos em Florianópolis cujas mães fizeram menos de sete consultas apresentaram um risco de óbito três vezes maior do que aqueles cujas mães fizeram um número maior de consultas. Isso indica que, apesar da boa cobertura e qualificação da atenção primária no município, os problemas de acesso ainda existem. Florianópolis conta com 100% de cobertura da Estratégia de Saúde da Família e 90% de suas equipes foram avaliadas como acima da média ou muito acima da média de seu estrato no Programa de Melhoria do Acesso e da Qualidade na Atenção Primária (PMAQ).21 Apesar disso, 27% das mães de crianças avaliadas nesta pesquisa tinham menos de sete consultas de pré‐natal. A identificação de mulheres em idade fértil atendidas pelos sistemas de saúde possibilita o diagnóstico de grupos situacionais mais propensos a desenvolver potenciais complicações durante a gravidez. Esse diagnóstico favorece a organização e o planejamento pré‐natal individualizado, especialmente importante para aquelas com fatores de risco gestacional.20 Nessa perspectiva, quanto mais precoce a detecção da gestação e maior o número de consultas pré‐natal, menor a chance de óbito neonatal.22–24
Baixos escores de Apgar também apresentaram forte associação com os óbitos neonatais nesta pesquisa. O escore de Apgar traduz o estado de vitalidade do recém‐nascido e está diretamente relacionado à qualidade da assistência ao parto, é um método universalmente aceito para relatar as condições da criança imediatamente após o nascimento. O baixo escore de Apgar no 5° minuto apresentou a maior magnitude de associação entre todos os fatores analisados, o que corroborou achados de outros estudos.20,25
A associação entre fatores de risco biológicos e o óbito nos primeiros 28 dias de vida, também, foi descrita por outros autores.18,20,24,26 Em torno de um quarto (28%) de todas as crianças no mundo nasce com baixo peso27 e de 60 a 80% de todos os óbitos neonatais estão associados a esse fator.28 Em Florianópolis, o baixo peso ao nascer relacionou‐se a uma chance de óbito neonatal de cerca de nove vezes. Pesquisa feita por Oliveira29 mostrou que as menores taxas de baixo peso ao nascer entre os estados brasileiros se concentraram nos estados das regiões Sul, como Santa Catarina, e Sudeste, e concluiu que a disponibilidade de serviços de saúde e seu uso pela população foram determinantes para esse resultado.
A prematuridade é considerada um dos mais sérios problemas gestacionais e um dos principais fatores de risco para o óbito neonatal.18,20,23,25 Gaiva et al.,24 por exemplo, encontraram um risco de morrer no período neonatal aproximadamente três vezes maior entre prematuros. Em Florianópolis, a chance de óbito neonatal foi seis vezes maior em crianças com idade gestacional inferior a 37 semanas.
Ao contrário do que ocorre com o baixo peso, existe uma maior proporção de óbitos associados à malformação congênita nas regiões Sul e Sudeste do Brasil (42%), quando comparadas com outras regiões do país.20 Neste estudo, a proporção foi muito inferior a essa, 1,3%. Ainda assim, houve uma chance quatro vezes maior de óbito neonatal em bebês diagnosticados com algum tipo de malformação congênita em Florianópolis. Essa informação é relevante, pois algumas anomalias congênitas de origem genética, infecciosa ou ambiental podem ser prevenidas mediante a implantação de políticas públicas e uma adequada oferta de serviços de saúde.30
O presente estudo contou com uma série de pontos positivos, entre eles o uso de bases nacionais já consolidadas e de um modelo hierarquizado, que possibilitou análise integrada dos fatores de risco socioeconômicos, comportamentais e de uso dos serviços de saúde, o escore de Apgar e os fatores de risco biológicos, que pode embasar o desenvolvimento de políticas públicas mais abrangentes e contextualizadas. Apesar das possíveis contribuições trazidas pelos resultados aqui apresentados, é importante se observar que o poder explicativo do modelo construído, avaliado pelo pseudo‐r2 de Hosmer & Lemeshow, é moderado. Dessa forma, há, ainda, uma parte considerável do fenômeno que não pôde ser analisada pelas variáveis extraídas do Sinasc. Uma possibilidade para se melhorar a capacidade de avaliação dos fatores de risco para óbito neonatal é agregar dados advindos dos Comitês de Prevenção do Óbito Materno, Infantil e Fetal, que abarca outros fatores de risco, como o tabagismo materno e a presença de doenças gestacionais. Outra limitação que deve ser considerada é o pequeno período da coorte, apenas três anos, o que, associado à baixa mortalidade do município, resultou em um pequeno número de óbitos na população em estudo. Ampliação do período do estudo futuramente pode evidenciar a associação entre alguns fatores de risco que aqui não foram estatisticamente significativos e o óbito neonatal.
De forma pragmática, os dados aqui apresentados indicam que alguns pontos com relação à atenção primária no país precisam ser repensados. Florianópolis é a capital com a maior cobertura e qualidade na atenção primária, segunda análise do Ministério da Saúde. Ainda assim, 27% das mães no município não fizeram um número suficiente de consultas pré‐natais, o que impactou de forma desfavorável os óbitos neonatais. Isso evidencia que tanto os parâmetros para cálculo de cobertura quanto a avaliação da qualidade usados pelo órgão federal precisam ser aprimorados. É fundamental que se analise a possibilidade de reduzir o número de equipes por habitantes e que se reveja o modelo de avaliação da qualidade de forma que essa leve em consideração o acesso a certas ações programáticas com boas evidências, como o pré‐natal.
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
À Secretaria Municipal de Saúde de Florianópolis pela cessão dos dados da Coorte de Nascidos Vivos. O autor Leandro Pereira Garcia recebe bolsa de doutorado do Programa de Suporte à Pós‐Graduação de Instituições de Ensino Particulares (Prosup) e agradece à Coordenação de Aperfeiçoamento de Pessoal de Nível Superior (Capes), mantenedora do programa.
Como citar este artigo: Garcia LP, Fernandes CM, Traebert J. Risk factors for neonatal death in the capital city with the lowest infant mortality rate in Brazil. J Pediatr (Rio J). 2019;95:196–202.
Trabalho vinculado à Universidade do Sul de Santa Catarina, Palhoça, SC, Brasil.