To determine decision limits for total cholesterol, LDL‐cholesterol, non‐HDL cholesterol, HDL‐cholesterol, and triglycerides in healthy children and adolescents from Cuiabá, Brazil.
MethodsThis was a cross‐sectional study of 1866 healthy children and adolescents randomly selected from daycare centers and public schools in Cuiabá. The desirable levels of serum lipids were defined using the classic criteria, i.e., total cholesterol, LDL‐cholesterol, non‐HDL cholesterol, and triglycerides levels below the P75 percentile, and HDL‐c above the P10 percentile.
ResultsFor CT, P75 was: 160mg/dL for the age range of 1 to <3 years, 170mg/dL for ≥3 to <9 years, and 176mg/dL for ≥9 to <13 years. For non‐HDL cholesterol, it was 122mg/dL for the age range of 1 to <13 years. For LDL‐c, it was 104mg/dL at the age range of 1 to <9 years and 106mg/dL from ≥9 to <13 years. For TG, it was 127mg/dL from 1 to <2 years; 98mg/dL from ≥2 to <6 years; and 92mg/dL from ≥6 to <13 years. As for HDL‐cholesterol, P10 was 24mg/dL, 28mg/dL, 32mg/dL, and 36mg/dL, for the age ranges of 1 to <2 years, ≥2 to <3 years, ≥3 to <4 years, and ≥4 to <13 years, respectively.
ConclusionThe decision limits for the serum lipid levels defined in this study differed from those observed in the current Brazilian and North‐American guidelines, especially because it differentiates between the age ranges. Using these decision limits in clinical practice will certainly contribute to improve the diagnostic accuracy for dyslipidemia in this population group.
Determinar limites de decisão (LD) para o colesterol total (CT), LDL‐colesterol (LDL‐c), colesterol não-HDL (c‐NHDL), HDL‐colesterol (HDL‐c) e triglicérides (TG) em crianças e adolescentes saudáveis de Cuiabá.
MétodoEstudo transversal envolvendo 1.866 crianças e adolescentes saudáveis de creches e escolas municipais públicas de Cuiabá, aleatoriamente selecionadas. Os LD desejáveis dos lipídeos séricos foram definidos pelos critérios clássicos, isto é, níveis de CT, LDL‐c, c‐NHDL, TG abaixo do percentil 75, e de HDL‐c acima do percentil 10.
ResultadosOs P75 para CT foram: 160mg/dL para a faixa etária de 1 a < 3 anos, 170mg/dL para ≥ 3 a < 9 anos e 176mg/dL para ≥ 9 a < 13 anos. Para o c‐NHDL, de 122mg/dL na faixa etária de 1 a < 13 anos. LDL‐c: 104mg/dL na faixa etária de 1 a < 9 anos e 106mg/dL de ≥ 9 a < 13 anos. TG: 127mg/dL entre 1 a < 2 anos; 98mg/dL de ≥ 2 a < 6 anos; e 92mg/dL de ≥ 6 a < 13 anos. Quanto ao HDL‐c, o P10, foi de 24mg/dL, 28mg/dL, 32mg/dL e 36mg/dL, para as faixas etárias de 1 a < 2 anos, ≥ 2 a < 3 anos, ≥ 3 a < 4 anos e ≥ 4 a < 13 anos, respectivamente.
ConclusãoOs LD dos níveis séricos de lipídeos definidos neste estudo diferem daqueles apresentados nas diretrizes brasileiras e americanas atuais, especialmente por fazer a diferenciação entre as idades. Utilizar tais LD em nossa prática clínica certamente contribuirá para melhorar a acurácia do diagnóstico de dislipidemia nesse grupo populacional.
A doença coronariana, secundária à aterosclerose, é a principal causa de mortalidade atual.1,2 Apesar de importante causa de óbito em adultos, raramente as manifestações ateroscleróticas são observadas nas crianças. O estilo de vida causador dessa doença costuma iniciar na infância, com a ingesta de alimentos calóricos e o sedentarismo, que levam à obesidade, importante fator de risco.3–5 Segundo a Pesquisa de Orçamentos Familiares,6 uma em cada três crianças brasileiras, de 5 a 9 anos, está acima do peso. Entre os adolescentes, o quadro também é alarmante.6
Outro fator de risco é a dislipidemia, cuja prevalência em pediatria é descrita como elevada no Brasil,7,8 com destaque para o ERICA,9 o mesmo constatado nas publicações internacionais.2,10,11 Estudos apontam que 50% das crianças com dislipidemia serão adultos dislipidêmicos.12
No Brasil, os valores que definem níveis de lipídeos séricos para crianças e adolescentes foram propostos a partir de estudos feitos na população pediátrica americana há quase três décadas2,13 e estão contemplados na I Diretriz sobre Prevenção da Aterosclerose na Infância e na Adolescência (IDPAIA),3 na I Diretriz Brasileira de Hipercolesterolemia Familiar (IDBHF)14 e recentemente na Atualização da Diretriz Brasileira de Dislipidemias e Prevenção da Aterosclerose (ADBDPA).15
Na IDPAIA3 os lipídeos séricos foram categorizados em limites de decisão (LD) desejáveis, limítrofes e aumentados, consideraram‐se os percentis (P) 50, 75 e 90, respectivamente. Nas outras diretrizes,14,15 inclusive a americana, a mesma classificação equivale aos P75, entre P75 e P95 e acima de P95.
Na ADBDPA15 os valores descritos consideram a presença ou não de jejum. Para os lipídeos séricos, exceto os TG, os valores são os mesmos, independentemente do jejum, e só há referência ao LD desejável.
Em todas essas diretrizes, os valores lipídicos foram definidos em uma única faixa etária, exceto para os TG, que na IDBHF14 e na ADBDPA15 são apresentados em duas faixas, de 0‐9 anos e de 10 a 19 anos.
A dosagem dos lipídeos séricos faz parte da rotina pediátrica.3,14,16 A interpretação adequada dos níveis do colesterol total (CT), lipoproteína de alta densidade (HDL‐c), lipoproteína não HDL‐c (c‐NHDL), lipoproteína de baixa densidade (LDL‐c) e triglicérides (TG) é indispensável para o diagnóstico da dislipidemia e para a tomada de decisão adequada.
Os laudos emitidos pelos laboratórios apresentam os intervalos de referência (IR) junto ao resultado, para a interpretação do exame. Comumente os IR são extraídos das bulas dos reagentes, dados de literatura ou, ainda, pela validação de IR de outros laboratórios, mas idealmente os laboratórios devem estabelecer os próprios IR.17,18
O estabelecimento de IR próprios é uma tarefa árdua, mas é o melhor método, pois reflete as condições da população para a qual os testes serão aplicados diariamente.17–19 Como 70% das decisões médicas são embasadas em resultados laboratoriais,20 é importante ter IR adequados.
No Brasil, como os LD para lipídeos séricos em pediatria foram estabelecidos com dados de crianças americanas,3,14,15 desconsideraram diferenças genéticas, ambientais, culturais e demográficas, delineou‐se o presente estudo com o objetivo de estabelecer os LD para os lipídeos séricos em crianças e adolescentes saudáveis de Cuiabá.
MétodoO estudo foi feito em Cuiabá, capital de Mato Grosso. A composição étnica da população resultou de intensa miscigenação em dois momentos: o primeiro entre paulistas, indígenas e negros, no período colonial; e o segundo, a partir de 1970, quando houve intensa migração oriunda principalmente das regiões Sul e Sudeste do Brasil. O município é dividido em quatro grandes regiões, nas quais existem 83 escolas e 48 creches públicas municipais, nas quais estavam matriculadas 38.934 crianças em 2012.21
Foram elegíveis para o estudo crianças e adolescentes a partir de um ano até 12 anos 11 meses e 29 dias, matriculadas nas creches ou escolas municipais de Cuiabá. O número de salas de aula nas escolas era similar entre as regiões (aproximadamente 13 salas) e com número aproximado de 30 alunos/sala. Nas creches havia apenas uma sala e o número de alunos não ultrapassava 15. Em virtude dessa homogeneidade, decidiu‐se por procedimento amostral por conglomerado, foram sorteadas cinco escolas e cinco creches por região. Uma vez que nem todas as creches tinham berçário, optou‐se por acrescentar, aos conglomerados sorteados, todas as cinco creches que tinham berçário. Dessa forma, foram selecionadas 20 escolas e 25 creches.
O cálculo amostral de alunos participantes foi baseado no documento do Clinical and Laboratory Standards Institute (CLSI). Ele preconiza que para definir IR são necessários, pelo menos, 120 indivíduos de referência por faixa etária.17 Assim, para cumprir a meta foi inicialmente proposto o sorteio de cinco alunos/sala de aula. O número resultante foi de 1.420 alunos. Porém, para corrigir o efeito de desenho amostral por conglomerado e compensar perdas (ausência, recusa), esse número foi acrescido em 40%, o que resultou em uma amostra de 1.988 alunos. Essa amostra representou 1,5% da população do município, na mesma faixa etária do estudo.22
Crianças e adolescentes sem doença de base conhecida, sem sinal ou sintoma clínico e sem queixas em relação à saúde no momento da coleta foram incluídas. Os participantes não poderiam estar em uso regular de algum tipo de medicamento, exceto sulfato ferroso profilático.
Em cada instituição foram montadas três estações de trabalho: na 1ª estação preenchia‐se o questionário e assinava‐se o termo de consentimento livre e esclarecido (TCLE). Na 2ª foram feitas as medidas antropométricas23 e na 3ª foi coletado sangue. O questionário continha perguntas sobre a cor, que era autodeclarada ou caracterizada pelo respondedor.24
O peso foi aferido por uma balança digital (Bioland EB 9015) e o comprimento com régua antropométrica, até os dois anos. Crianças maiores e adolescentes foram medidos em pé com um antropômetro.23 Posteriormente, esses resultados foram analisados pelo Z‐scores de idade por índice de massa corpórea.25 Para a faixa de um a dois anos, usaram‐se Z‐scores de peso/comprimento.25 Com os resultados do Z‐score, o estado nutricional foi classificado em eutrofia; risco de sobrepeso (até cinco anos); sobrepeso; obesidade; obesidade acentuada (cinco anos em diante); magreza e magreza extrema (WHO Anthros e WHO Anthros Plus, versão 3.2.2).
Uma vez que a intenção do estudo foi estabelecer LD para a prática clínica, optou‐se por incluir crianças e adolescentes em todas as categorias nutricionais, desde que não apresentassem evidência de comorbidade. Dessa forma, desvios nutricionais não foram considerados como critério de exclusão. No Brasil 33% crianças de cinco a nove anos encontra‐se com sobrepeso ou obesidade.5
Foram coletados 8mL de sangue em tubo único. Para crianças menores de dois anos foi recomendado jejum de três horas; de dois a cinco anos, jejum de seis horas, e para as crianças maiores de cinco anos e adolescentes, jejum de 12 a 14 horas.
O CT e o TG foram dosados por metodologia colorimétrica e HDL‐c por método colorimétrico homogêneo. O c‐NHDL e o LDL‐c foram estimados através de cálculos, c‐NHDL foi calculado com a subtração do HDL‐c do CT e o LDL‐c foi calculado pela fórmula de Friedwald. As análises foram feitas no equipamento Cobas 6000 (Roche®), no Laboratório Cedilab, da rede DASA, em Cuiabá.
Para o estabelecimento dos LD, procedeu‐se à análise estatística de cada lipídeo sérico. Inicialmente, foi analisada a homogeneidade das variâncias nos 12 grupos etários pelo teste de Bartlett. Na sequência, para variâncias homogêneas, foi usado o teste Anova. Para variâncias não homogêneas, foi aplicado o teste de Kruskal‐Wallis. Posteriormente, foi usado o teste post hoc de Bonferroni, que ajusta o nível de significância para múltiplas comparações de dois em dois grupos, foi possível agrupar as faixas etárias.
Uma vez agrupadas em faixas etárias para cada lipídeo sérico, foi feito, novamente, o teste de Bartlett e aplicado o teste Anova ou Kruskal‐Wallis. Com a manutenção dos agrupamentos etários, procedeu‐se à exclusão de valores extremos (outliers), pelo cálculo da média mais ou menos três desvios‐padrão.26 Após a exclusão dos outliers, foi feita a distribuição em percentis. Considerou‐se, como critério clássico, a distribuição de valores até o P75, como desejável.2,14 Os valores do P75 ao P95 considerada limítrofe e valores maiores ou iguais ao P95 foram considerados como elevados. Esses percentis foram usados para a análise dos lipídeos séricos, exceto o HDL‐c, para o qual se usou o P10 como limite inferior e o P50 correspondeu ao nível desejável.2 O nível de significância adotado foi de 5% (alfa = 0,05). Essas análises foram feitas pelos programas MINITAB (versão 15) e SPSS (versão 16).
A participação no estudo só ocorreu após verificação dos critérios de inclusão e assinatura do TCLE. A pesquisa foi aprovada pelos Comitês de Ética em Pesquisa do Hospital Universitário Julio Muller (947/2010) e da Faculdade de Medicina da USP (318/2011).
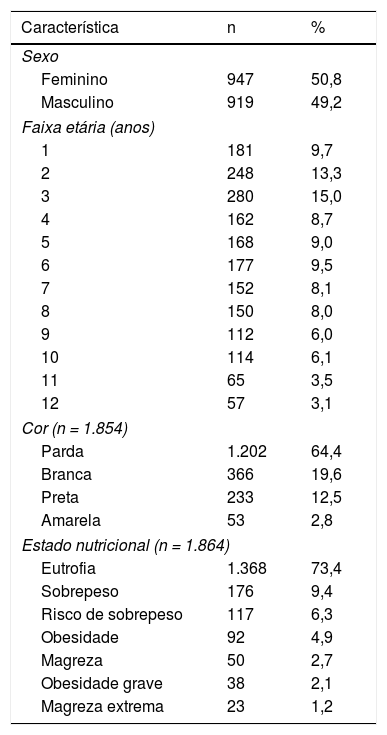
ResultadosAs características sociodemográficas e nutricionais das 1.866 crianças e adolescentes que participaram deste estudo são apresentadas na tabela 1.
Caracterização sociodemográfica e nutricional das 1.866 crianças e adolescentes saudáveis que participaram do estudo, Cuiabá (MT), 2012
| Característica | n | % |
|---|---|---|
| Sexo | ||
| Feminino | 947 | 50,8 |
| Masculino | 919 | 49,2 |
| Faixa etária (anos) | ||
| 1 | 181 | 9,7 |
| 2 | 248 | 13,3 |
| 3 | 280 | 15,0 |
| 4 | 162 | 8,7 |
| 5 | 168 | 9,0 |
| 6 | 177 | 9,5 |
| 7 | 152 | 8,1 |
| 8 | 150 | 8,0 |
| 9 | 112 | 6,0 |
| 10 | 114 | 6,1 |
| 11 | 65 | 3,5 |
| 12 | 57 | 3,1 |
| Cor (n = 1.854) | ||
| Parda | 1.202 | 64,4 |
| Branca | 366 | 19,6 |
| Preta | 233 | 12,5 |
| Amarela | 53 | 2,8 |
| Estado nutricional (n = 1.864) | ||
| Eutrofia | 1.368 | 73,4 |
| Sobrepeso | 176 | 9,4 |
| Risco de sobrepeso | 117 | 6,3 |
| Obesidade | 92 | 4,9 |
| Magreza | 50 | 2,7 |
| Obesidade grave | 38 | 2,1 |
| Magreza extrema | 23 | 1,2 |
Obs: variação no n devido à falta de informação para a variável.
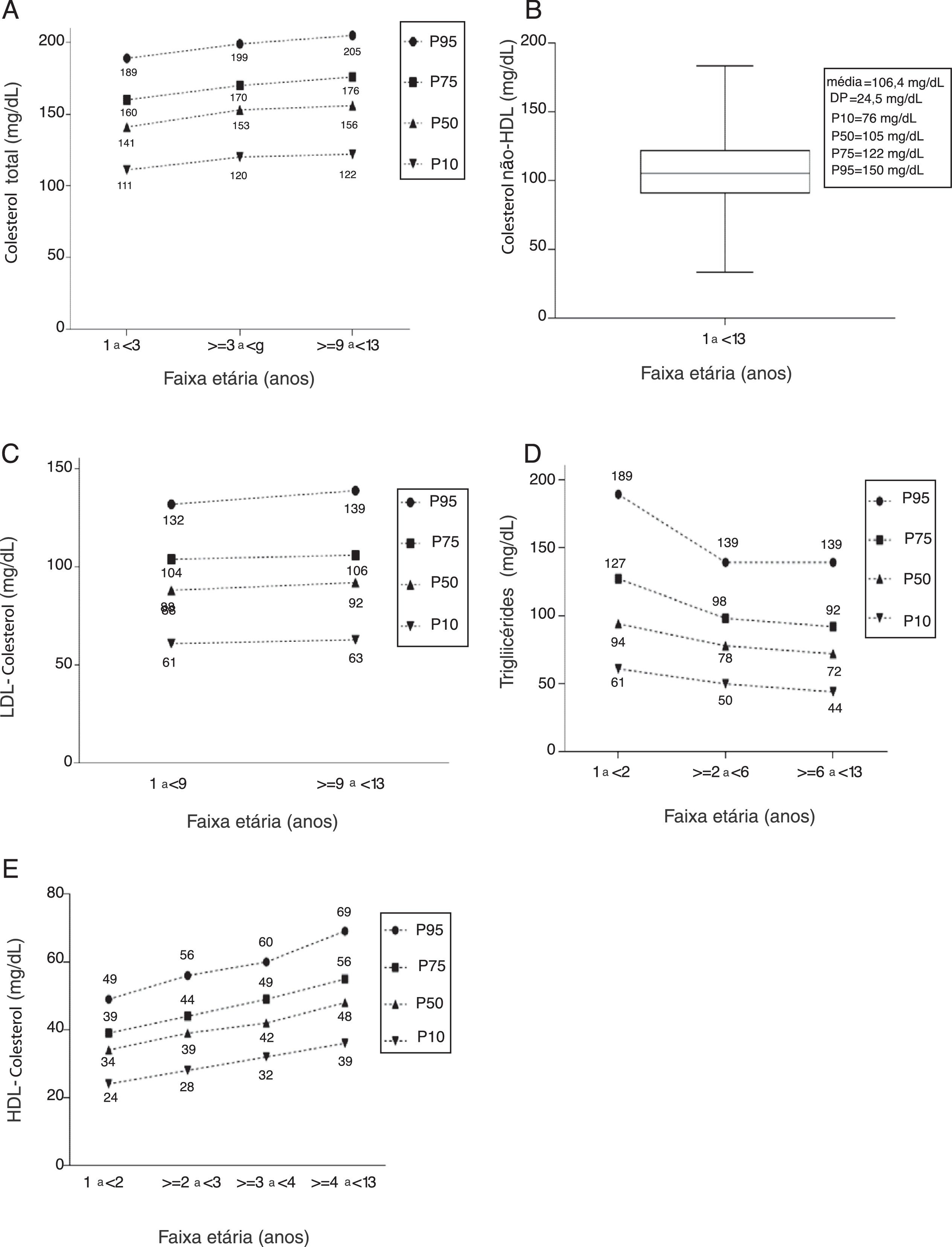
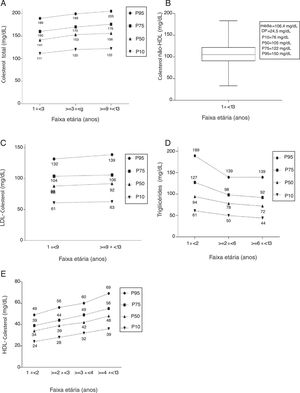
Para a análise do CT, foram incluídas 1.858 crianças e adolescentes, divididos em três faixas etárias: 1 a < 3 anos, ≥ 3 a < 9 anos e ≥ 9 a < 13 anos. A distribuição em percentil dos níveis de CT está na figura 1A.
O c‐NHDL foi analisado em 1.854 indivíduos em uma única faixa, de 1 a < 13 anos, cujos parâmetros são apresentados na figura 1B. Os valores correspondentes aos P10, P50, P75 e P95 foram 76mg/dL, 105mg/dL, 122mg/dL e 150mg/dL, respectivamente. Não foi possível essa representação gráfica.
Quanto ao LDL‐c, 1.856 crianças e adolescentes foram estudados e distribuídos nas faixas de 1 a < 9 anos e ≥ 9 a < 13 anos (fig. 1C).
Para as 1.839 crianças e adolescentes analisados para TG, foi possível identificar três faixas de variação significativa, 1 a < 2 anos, ≥ 2 a < 6 anos e ≥ 6 a < 13 anos. A distribuição em percentil é mostrada na figura 1D.
Quatro faixas etárias foram definidas na análise do HDL‐c em 1.848 indivíduos: 1 a < 2 anos, ≥ 2 a < 3 anos, ≥ 3 a < 4 anos e ≥ 4 a < 13 anos. A distribuição em percentil está representada na figura 1E.
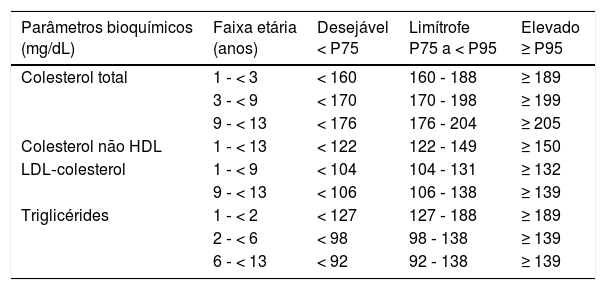
Em síntese, os LD encontrados nessa população para os lipídeos séricos estão na tabela 2. A comparação dos LD desejáveis do presente estudo com os descritos nas diferentes diretrizes é apresentada na tabela 3.
Concentrações desejáveis, limítrofes e alteradas do CT, cNHDL, LDL‐c, TG e HDL‐c para crianças e adolescentes saudáveis do município de Cuiabá, Mato Grosso
| Parâmetros bioquímicos (mg/dL) | Faixa etária (anos) | Desejável < P75 | Limítrofe P75 a < P95 | Elevado ≥ P95 |
|---|---|---|---|---|
| Colesterol total | 1 ‐ < 3 | < 160 | 160 ‐ 188 | ≥ 189 |
| 3 ‐ < 9 | < 170 | 170 ‐ 198 | ≥ 199 | |
| 9 ‐ < 13 | < 176 | 176 ‐ 204 | ≥ 205 | |
| Colesterol não HDL | 1 ‐ < 13 | < 122 | 122 ‐ 149 | ≥ 150 |
| LDL‐colesterol | 1 ‐ < 9 | < 104 | 104 ‐ 131 | ≥ 132 |
| 9 ‐ < 13 | < 106 | 106 ‐ 138 | ≥ 139 | |
| Triglicérides | 1 ‐ < 2 | < 127 | 127 ‐ 188 | ≥ 189 |
| 2 ‐ < 6 | < 98 | 98 ‐ 138 | ≥ 139 | |
| 6 ‐ < 13 | < 92 | 92 ‐ 138 | ≥ 139 |
| Parâmetros bioquímicos (mg/dL) | Faixa etária (anos) | Desejável > p50 | Limítrofe p10 ‐ p50 | Baixo p10 |
|---|---|---|---|---|
| HDL‐colesterol | 1 ‐ < 2 | > 34 | 25 ‐ 34 | ≤ 24 |
| ≥ 2 ‐ < 3 | > 39 | 29 ‐ 39 | ≤ 28 | |
| ≥ 3 ‐ < 4 | > 42 | 33 ‐ 42 | ≤ 32 | |
| ≥ 4 ‐ < 13 | > 48 | 37 ‐ 48 | ≤ 36 |
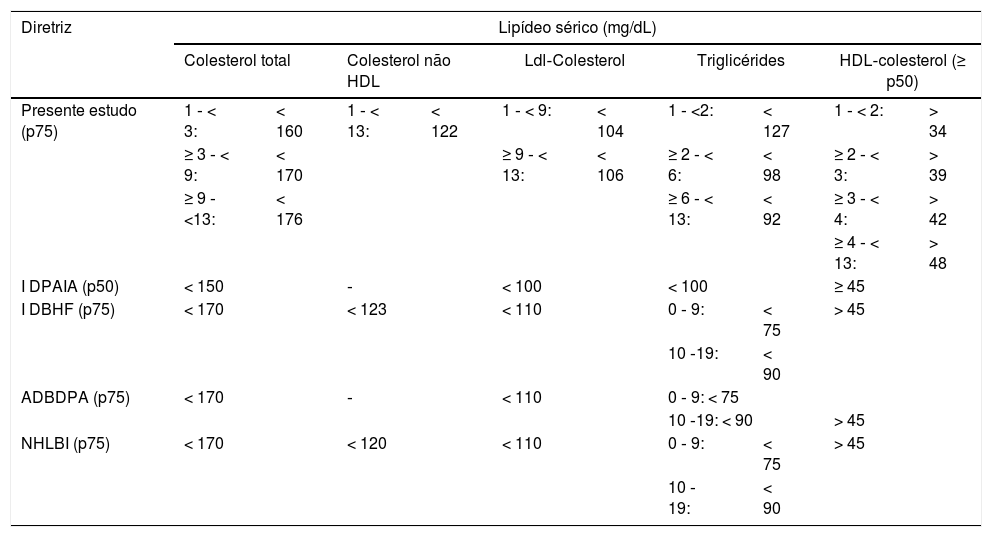
Comparação dos limites de decisão desejáveis para CT, HDL‐c, c‐NHDL, LDL‐c e TG em crianças e adolescentes do estudo de Cuiabá com as diretrizes pediátricas
| Diretriz | Lipídeo sérico (mg/dL) | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| Colesterol total | Colesterol não HDL | Ldl‐Colesterol | Triglicérides | HDL‐colesterol (≥ p50) | ||||||
| Presente estudo (p75) | 1 ‐ < 3: | < 160 | 1 ‐ < 13: | < 122 | 1 ‐ < 9: | < 104 | 1 ‐ <2: | < 127 | 1 ‐ < 2: | > 34 |
| ≥ 3 ‐ < 9: | < 170 | ≥ 9 ‐ < 13: | < 106 | ≥ 2 ‐ < 6: | < 98 | ≥ 2 ‐ < 3: | > 39 | |||
| ≥ 9 ‐ <13: | < 176 | ≥ 6 ‐ < 13: | < 92 | ≥ 3 ‐ < 4: | > 42 | |||||
| ≥ 4 ‐ < 13: | > 48 | |||||||||
| I DPAIA (p50) | < 150 | ‐ | < 100 | < 100 | ≥ 45 | |||||
| I DBHF (p75) | < 170 | < 123 | < 110 | 0 ‐ 9: | < 75 | > 45 | ||||
| 10 ‐19: | < 90 | |||||||||
| ADBDPA (p75) | < 170 | ‐ | < 110 | 0 ‐ 9: < 75 | ||||||
| 10 ‐19: < 90 | > 45 | |||||||||
| NHLBI (p75) | < 170 | < 120 | < 110 | 0 ‐ 9: | < 75 | > 45 | ||||
| 10 ‐ 19: | < 90 | |||||||||
I DPAIA, I Diretriz de Prevenção da Aterosclerose na Infância e na Adolescência, 2005; I DBHF, I Diretriz Brasileira de Hipercolesterolemia Familiar, 2012; ADBDPA, Atualização da Diretriz Brasileira de Dislipidemia e Prevenção da Aterosclerose, 2017; NHLBI, National Heart, Lung and Blood Institute, 2012.
Ao se compararem resultados de exames da população brasileira com LD obtidos de outras populações, pode‐se incorrer em interpretações errôneas. O diagnóstico de dislipidemia pode ser feito com maior acurácia com LD obtidos da população local.17
Os resultados deste estudo evidenciaram que existe diferença nos níveis de lipídeos séricos, entre as faixas etárias, o que contraria as orientações das diretrizes que apresentam LD para uma única faixa etária pediátrica, exceto para TG, que apresenta variação nos níveis entre 0‐9 anos e 10‐19 anos.14,15 Serão discutidos apenas o LD desejável dos lipídeos séricos.
Quanto ao CT, os LD deste estudo foram maiores do que os propostos pela IDPAIA.3 Na faixa de um a dois anos, foram menores, porém idênticos na faixa de três a oito anos, quando comparados com as demais diretrizes.2,14,15 Na faixa dos nove aos 12 anos, os valores deste estudo foram maiores do que os apresentados nas demais diretrizes.2,14,15 Níveis elevados de CT têm sido correlacionados como importante fator de risco para doença cardiovascular aterosclerótica.3
Quanto ao c‐NHDL, potente preditor de aterosclerose, o LD obtido neste estudo foi inferior ao sugerido pela IDBHF14 e superior ao proposto pelo NHLBI.2 As outras diretrizes3,15 não abordam esse parâmetro.
Para o LDL‐c, os LD encontrados foram menores do que os propostos por todas as diretrizes,2,14,15 exceto na IDBPAIA.3 Por muito tempo esse parâmetro, junto com o CT, foi considerado de maior importância na avaliação do risco cardiovascular.
Quantos aos TG, na IDPAIA,3 esse parâmetro é abordado em uma única faixa (dois a 19 anos) e nas demais diretrizes são apresentados de 0 a nove anos e de 10 a 19 anos.2,14,15 Nesta pesquisa foi proposta a divisão em três faixas etárias. Os LD foram maiores do que os apresentados pela IDBHF14 e pelo NHLBI2 em todas as faixas etárias. Nos indivíduos de ≥ 2 a < 6 anos e ≥ 6 a < 13 anos, os valores foram compatíveis com os propostos na ADBDPA15 sem jejum. Quando comparados com IDPAIA,3 os valores aqui obtidos foram menores nas faixas de ≥ 2 a < 6 anos e de ≥ 6 a < 13 anos. Os níveis maiores de TG encontrados neste estudo nas crianças < 2 anos certamente devem‐se ao menor tempo de jejum.
Em razão da melhoria da exatidão das técnicas laboratoriais, a lipemia deixou de ser interferente para muitos testes. Além disso, o estado pós‐prandial predomina na maior parte do tempo. Assim, dosar lipídeos séricos em jejum, não refletiria a média diária das gorduras no sangue e não indicaria o real impacto na avaliação do risco cardiovascular.27 Atualmente, preconiza‐se a flexibilização do jejum, pela necessidade de avaliação do risco cardíaco do paciente em seu estado de dieta habitual.28
Quanto ao HDL‐c, notou‐se a tendência das suas concentrações aumentarem com o passar dos anos. A avaliação desse analito merece atenção especial, pois o valor de interesse médico é o limite inferior. A IDBHF14 adotou P5, enquanto que o NHLBI2 o P10. Nas outras diretrizes brasileiras foram propostos apenas os valores desejáveis (P50).3,15
Os valores de HDL‐c, considerando o P10, foram de 24mg/dL; 28mg/dL; 32mg/dL e 36mg/dL para as quatro faixas etárias definidas, respectivamente. Ao considerar o P5, os valores obtidos foram 21mg/dL; 25mg/dL; 29mg/dL e 32mg/dL. Em ambas as situações, os valores do limite inferior encontrados nessa pesquisa foram menores do que os propostos pela IDBHF14 e pelo NHLBI.2
Considerando o LD desejável, nos < 4 anos, os valores aqui encontrados, foram inferiores aos sugeridos pelas diretrizes.2,3,14,15 Para ≥ 4 anos, foi superior ao recomendado por todas as diretrizes.2,3,14,15
Os valores dos lipídeos séricos recomendados pelas diretrizes brasileiras foram observados em crianças e adolescentes americanos, com perfis genéticos e hábitos alimentares diversos, com o agravante de terem sido feitos há 30 anos, quando os hábitos alimentares eram melhores.2,3,13–15
Mesmo que as informações apresentadas tenham sido originadas de uma população regional, as características sociais e demográficas dessa população a tornam muito próxima do restante da população brasileira. A atual população cuiabana resultou de um intenso movimento migratório. A população de Cuiabá saltou de 100.860 em 1970 para 590.118 em 2017.22 Assim, apesar de regional, a população avaliada é potencialmente mais parecida com a população brasileira do que aquelas usilizadas para a elaboração das diretrizes nacionais.
O presente estudo tem limitações, como viés de seleção, pois indivíduos de escolas privadas não compuseram a amostra. Outra limitação refere‐se a menor duração do jejum para crianças menores, que poderia superestimar os valores de TG. Todavia, como já referido, não há necessidade de jejum para a coleta do perfil lipídico atualmente.27,28 Por fim, há a preocupação com a exclusão de valores discrepantes. Considerando a frequência de exclusão de outliers inferior a 4% da amostra,29 há pouca chance de ter ocorrido interferência nos limites encontrados, conforme demonstraram estudos.26
Os valores que permitem o diagnóstico das dislipidemias devem ser confiáveis. Idealmente cada país deve estabelecer os seus IR e LD.17 Os valores dos parâmetros aqui avaliados podem representar LD para a população pediátrica brasileira e contribuir para melhorar a acurácia diagnóstica nesse grupo.
FinanciamentoOs exames foram feitos no Diagnósticos da América, DASA, em Cuiabá, e em Alphavile, São Paulo, sem custo para os pesquisadores. A autora recebeu bolsa da Coordenação de Aperfeiçoamento de Pessoal de Nível Superior (Capes).
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
À querida professora Cristina Jacob, pelos verdadeiros ensinamentos e pelas valiosas contribuições.
Como citar este artigo: Slhessarenko N, Fontes CJ, Slhessarenko ME, Azevedo RS, Andriolo A. Proposition of decision limits for serum lipids in Brazilian children aged one to 13 years. J Pediatr (Rio J). 2019;95:175–81.
Instituição ou serviço com a/o qual o trabalho está associado para indexação no Index Medicus/Medline: Universidade Federal de Mato Grosso, Universidade de São Paulo (USP), São Paulo, SP, Brasil.