To describe and analyze the prognosis of children during the first year of life with a diagnosis of congenital diaphragmatic hernia admitted between the years 2005 and 2015 in the Neonatal Intensive Care Unit.
MethodIn a retrospective cohort, 129 children with a diagnosis of congenital diaphragmatic hernia were studied. The prognostic factors were analyzed, whereupon prenatal, delivery, and postnatal exposure variables were associated with death during the first year of life. The odds ratio and the confidence interval (95% CI) were calculated for all the studied variables, using the chi‐squared test and Student's t‐test.
ResultsThe study included 129 children hospitalized from January of 2005 to December of 2015. Seventy‐nine (61%) patients died, 50 survived, and 33 had other associated malformations. Among the prognostic factors, the following were significant and increased the chance of death: polyhydramnios (p=0.001), gestational age of the earliest diagnosis (p=0.004), associated congenital abnormalities (OR: 3.013, p=0.022), pO2 of the first gasometry (p=0.000), pCO2 of the first gasometry (p=0.000), presence of pulmonary hypoplasia (OR: 3.074, p=0.000), use of preoperative vasoactive drugs (OR: 2.881, p=0.000), and use of nitric oxide (OR: 1.739, p=0.000). The presence of only intestines in the hernia content was a protective factor (OR: 0.615, p=0.001).
ConclusionThe mortality in the first year of life in patients with congenital diaphragmatic hernia in this study was 61% in the years 2005–2015. Among the prognostic factors that demonstrated a significant effect, pulmonary hypoplasia had the greatest impact.
Descrever e analisar o prognóstico de crianças ao longo do primeiro ano de vida com diagnóstico de hérnia diafragmática congênita admitidas entre 2005 e 2015 na Unidade de Terapia Intensiva Neonatal.
MétodoEm uma coorte retrospectiva estudamos 129 crianças com diagnóstico de hérnia diafragmática congênita. Foram analisados os fatores prognósticos onde as variáveis de exposição do pré-natal, parto e pós-natais foram associadas ao óbito no primeiro ano de vida. Calculamos a odds ratio (OR) e o intervalo de confiança (IC95%) para todas as variáveis estudadas, sendo utilizados os testes de qui-quadrado e o teste T Student.
ResultadosForam incluídos no estudo 129 crianças, internados de janeiro/2005 a dezembro/2015. Foram a óbito 79 (61%) pacientes, 50 sobreviveram e 33 tinham outras malformações associadas. Entre os fatores prognósticos foram significativos e aumentaram a chance de óbito a polidrâmnia (p=0,001), idade gestacional do diagnóstico mais precoce (p=0,004), anomalias congênitas associadas (OR: 3,013, p=0,022), pO2 da primeira gasometria (p=0,000), pCO2 da primeira gasometria (p = 0,000), presença de hipoplasia pulmonar (OR: 3,074, p=0,000), uso de drogas vasoativas pré‐operatórias (OR: 2,881, p=0,000) e o uso de oxido nítrico (OR:1,739, p=0,000). A presença de apenas intestinos no conteúdo da hérnia foi um fator protetor (OR: 0,615, p=0,001).
ConclusãoA mortalidade no primeiro ano de vida em portadores de hérnia diafragmática congênita, neste estudo, foi de 61% de 2005 a 2015. Entre os fatores prognósticos que demonstraram um efeito significativo, a hipoplasia pulmonar foi o de maior impacto.
A hérnia diafragmática congênita (HDC) está associada a uma falha na fusão das membranas pleuroperitoneais caudais que formam o diafragma, resulta em um defeito de continuidade, com potencial migração torácica de estruturas abdominais em formação, ocorre a compressão dos pulmões e, por conseguinte, o hipodesenvolvimento pulmonar que pode ocasionar na morte do recém‐nascido.1–3 A incidência da HDC é de 1:2.500 a 1:4.000 nascidos vivos, representa 8% das principais anomalias congênitas. No Brasil, foram registrados 1.011 casos de HDC em 2014 segundo dados do Datasus,4,5 porém a taxa de mortalidade devido a esse agravo ainda é desconhecida.
Avanços tecnológicos nos últimos 30 anos favoreceram o diagnóstico pré‐natal, a cirurgia intraútero, o manejo clínico e cirúrgico neonatal. Os avanços tecnológicos disponíveis como a ventilação de alta frequência, ventilação mecânica, CPAP (pressão positiva contínua nas vias aéreas) convencional, ciclado e Oxyhood destinados ao tratamento dos recém‐nascidos com HDC proporcionaram a manutenção da estabilidade hemodinâmica do recém‐nascido até que seja possível o reparo cirúrgico e o aumento da sobrevivência, porém a taxa de mortalidade ainda mantém se expressiva em relação às demais anomalias congênitas. Além dos avanços no campo neonatal, o desenvolvimento da cirurgia fetoscópica para oclusão traqueal tem permitido a sobrevivência de muitos casos graves. Existem ainda poucos trabalhos no nosso meio sobre os fatores prognósticos associados à mortalidade de recém‐nascidos com HDC no primeiro ano de vida, é necessária a determinação deles, para possibilitar um apoio avançado durante a assistência dos recém‐nascidos.6
Nesse sentido, o objetivo desta pesquisa foi descrever e estimar a taxa de mortalidade e os fatores prognósticos associados de recém‐nascidos no primeiro ano de vida com diagnóstico de hérnia diafragmática congênita de 2005 a 2015.
MétodosO estudo foi uma coorte retrospectiva de crianças com HDC internadas no Instituto Fernandes Figueira IFF/ Fiocruz, no Estado do Rio de janeiro, um centro de referência para gestações de alto risco fetal e anomalias congênitas.
Os critérios de inclusão foram todas as crianças nascidas no Instituto Fernandes Figueira com diagnóstico de hérnia diafragmática congênita de 2005 a 2015. Os critérios de exclusão foram recém‐nascidos transferidos ou internados somente para fazer a cirurgia pós‐natal, em função da ausência de dados sobre pré‐natal e parto.
Os dados foram coletados em revisão de prontuários desde o início do acompanhamento no ambulatório de medicina fetal até a alta na Unidade de Terapia Intensiva Neonatal (UTIN) e os fatores prognósticos analisados foram divididos em dois grupos: antenatais e do período de internação na UNTI. Os dados antenatais foram compostos pela idade gestacional no momento do diagnóstico pela ultrassonografia, idade gestacional ao nascimento por Ballard, sexo do recém‐nascido, peso ao nascer, tipo de hérnia diafragmática (esquerda e direita), anomalias congênitas, óbito neonatal precoce, óbito neonatal tardio, óbito pós‐neonatal, quantidade de líquido amniótico (polidrâmnia, oligodrâmnia, adrâmnia e normodrâmnia), via de parto (vaginal e cesáreo), resultado do cariótipo (alterado), feitura de cirurgia intraútero, índice de Apgar e a primeira gasometria arterial (pO2 e pCO2).
Os fatores prognósticos do período de internação na UTIN incluíram dados referentes à taquipneia transitória do recém‐nascido, doença da membrana hialina, hipoplasia pulmonar, sepse suspeita, sepse confirmada, displasia broncopulmonar, PCA (persistência do canal arterial), drogas vasoativas pré‐operatórias, drogas vasoativas pós‐operatórias, transfusão pré‐operatória, transfusão pós‐operatória, uso de oxido nítrico, sildenafil, refluxo gastroesofágico, GTT (gastrostomia) com ou sem Nissen (fundoplicatura),cateter umbilical arterial, cateter umbilical venoso, PICC (cateter central de inserção periférica), correção cirúrgica, uso de tela, complicações cirúrgicas, hérnia de fígado, hérnia de estomago, hérnia de intestino, reoperação e o uso de tela na reoperação.
Os dados foram armazenados em um banco de dados do programa EPI INFO 7 e os dados foram analisados com o software SPSS versão 13.0.
Considerando o óbito como desfecho principal, calculamos a odds ratio e os intervalos de confiança (IC95%) para todas as variáveis estudadas e usamos o teste de qui‐quadrado de Pearson para testar sua associação com variáveis dicotômicas (potenciais preditores) e o teste t de Student para comparar as médias de variáveis contínuas.
O projeto foi submetido ao Comitê de Ética em Pesquisa Envolvendo Seres Humanos do IFF/Fiocruz no dia 02/06/2015 e foi aprovado sob o número do CAAE: 45777215.5.0000.5269.
ResultadosNo período estudado encontramos 141 crianças com diagnóstico HDC. Após aplicação dos critérios de inclusão e exclusão foram considerados para análise 129 prontuários, foram excluídos 12 referentes aos recém‐nascidos transferidos somente para procedimento cirúrgico. Desses, 121 foram levados para a UTIN e oito foram a óbito na sala de parto.
No diagnóstico pré‐natal, a idade gestacional média no momento do diagnóstico foi de 19 semanas. Foram identificados 40 (31%) prematuros, com IG inferior a 37 semanas e 89 (69%) a termo, com IG de 37 a 41 semanas.7
A maioria dos recém‐nascidos era do sexo masculino 77 (59,7%), a média de peso ao nascimento foi de 2,622g (820g a 3940g) e o tipo de hérnia mais prevalente foi a do lado esquerdo 106 (82,2%), 33 (25,6%) apresentaram outras anomalias congênitas. De acordo com a investigação ultrassonográfica intrauterina, os achados mais frequentes foram fenda palatina e labial, hidrocefalia, mielomeningocele, onfalocele, pé torto congênito, pentalogia de cantrell, síndrome da banda amniótica, atresia de esôfago, malformações renais e malformações cardíacas.
A cirurgia intrauterina começou a ser feita a partir de 2012 em nosso Instituto, destinada somente aos casos mais graves de hérnia diafragmática. A oclusão traqueal endoscópica fetal é feita entre a 24ª e a 28ª semana de gestação, é programada a retirada do balão traqueal entre a 32ª e a 34ª semana de gravidez, porém somente quatro (3,1%) dos recém‐nascidos foram submetidos ao procedimento de oclusão traqueal endoscópica até o momento. Desses três sobreviveram e um foi a óbito, tinha uma síndrome genética associada (síndrome de Fryns), condição não diagnosticável no cariótipo convencional no líquido amniótico.
Em relação aos recém‐nascidos até seis dias completos de vida, ocorreram em nossa amostra 58 (73,4%) óbitos neonatais precoces. Já entre os recém‐nascidos de sete a 27 dias completos de vida foram identificados 17 (21,5%) de óbito neonatal tardio e os recém‐nascidos de 28 a 364 dias que compreendem o óbito pós‐neonatal representaram quatro (5,1%) dos casos.8
No período antenatal e no momento do parto foram avaliados 129 prontuários de puérperas (tabela 1).
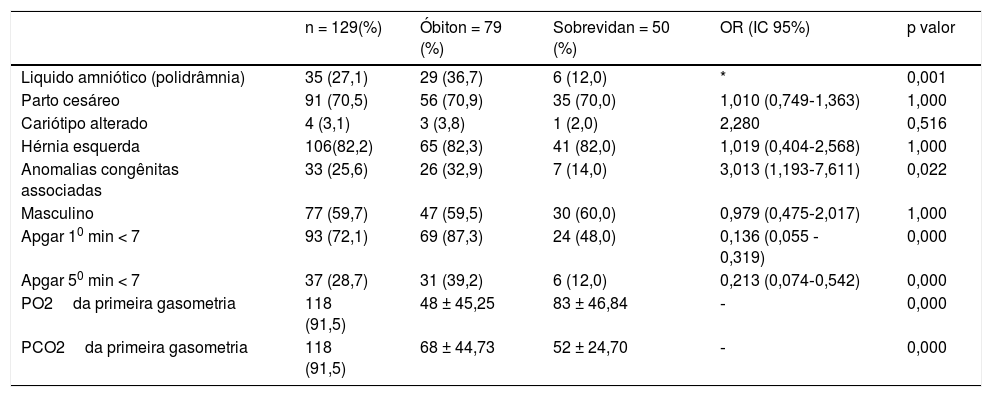
Informações antenatais e do parto dos recém‐nascidos segundo a ocorrência de óbito (n = 129)
| n = 129(%) | Óbiton = 79 (%) | Sobrevidan = 50 (%) | OR (IC 95%) | p valor | |
|---|---|---|---|---|---|
| Liquido amniótico (polidrâmnia) | 35 (27,1) | 29 (36,7) | 6 (12,0) | * | 0,001 |
| Parto cesáreo | 91 (70,5) | 56 (70,9) | 35 (70,0) | 1,010 (0,749‐1,363) | 1,000 |
| Cariótipo alterado | 4 (3,1) | 3 (3,8) | 1 (2,0) | 2,280 | 0,516 |
| Hérnia esquerda | 106(82,2) | 65 (82,3) | 41 (82,0) | 1,019 (0,404‐2,568) | 1,000 |
| Anomalias congênitas associadas | 33 (25,6) | 26 (32,9) | 7 (14,0) | 3,013 (1,193‐7,611) | 0,022 |
| Masculino | 77 (59,7) | 47 (59,5) | 30 (60,0) | 0,979 (0,475‐2,017) | 1,000 |
| Apgar 10 min < 7 | 93 (72,1) | 69 (87,3) | 24 (48,0) | 0,136 (0,055 ‐0,319) | 0,000 |
| Apgar 50 min < 7 | 37 (28,7) | 31 (39,2) | 6 (12,0) | 0,213 (0,074‐0,542) | 0,000 |
| PO2da primeira gasometria | 118 (91,5) | 48 ± 45,25 | 83 ± 46,84 | ‐ | 0,000 |
| PCO2da primeira gasometria | 118 (91,5) | 68 ± 44,73 | 52 ± 24,70 | ‐ | 0,000 |
IC 95%, intervalo de confiança, OR, odds ratio, teste qui‐quadrado.
Na tabela 1 estão descritos os fatores antenatais e de parto dos recém‐nascidos com hérnia diafragmática congênita segundo a ocorrência de óbito. Houve associação significativa do óbito com polidrâmnia no líquido amniótico, anomalias congênitas associadas, idade gestacional no diagnóstico de HDC, peso ao nascimento, Apgar no 10 min < 7, Apgar no 50 min < 7, baixo PO2da primeira gasometria e alto pCO2da primeira gasometria.
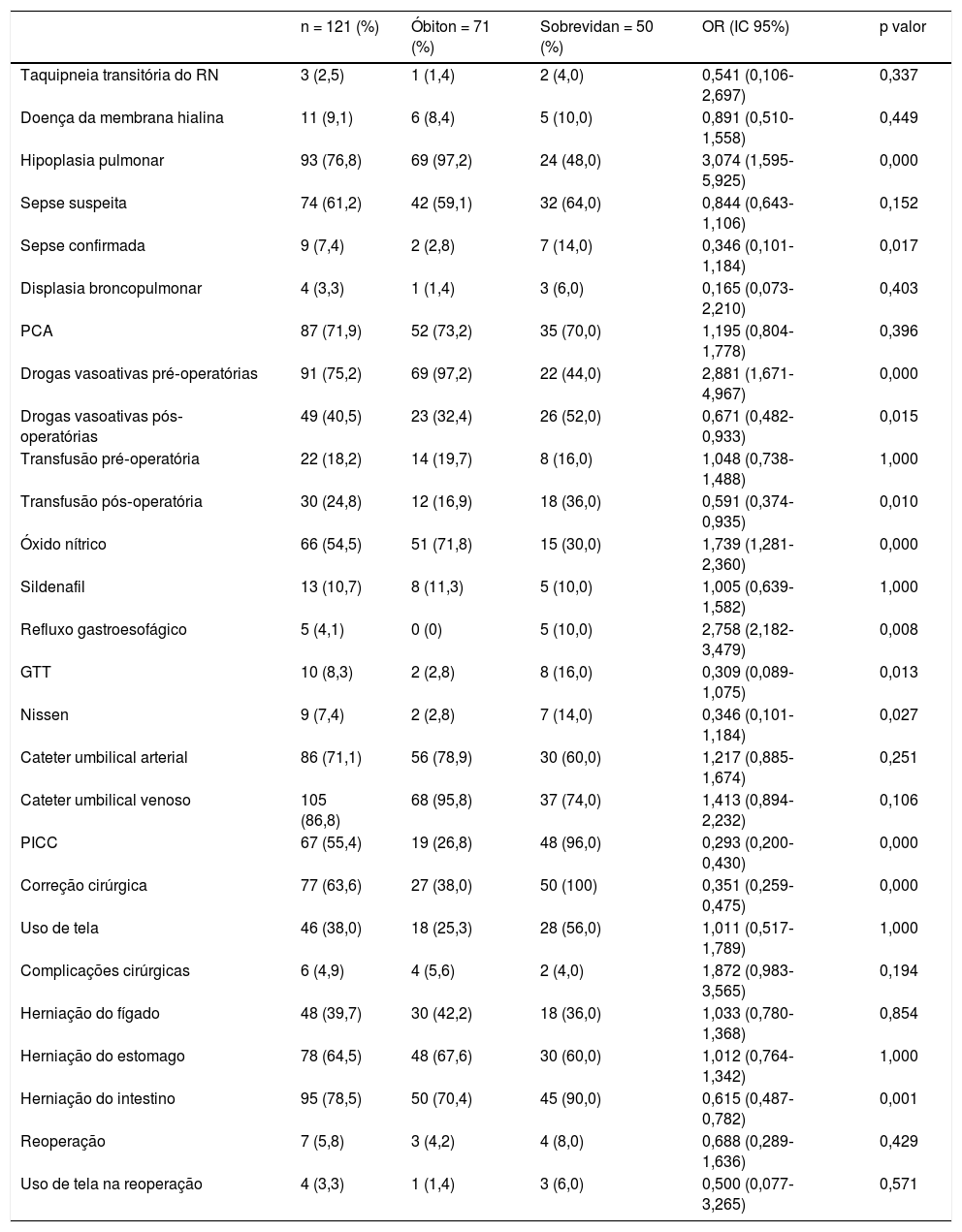
Na tabela 2 apresentam os dados referentes ao período de internação na UTIN. Observam‐se diferenças significativas do óbito com hipoplasia pulmonar, drogas vasoativas pré‐operatórias e a herniação do intestino.
Informações do período de internação na UTIN. Fatores pós‐natais dos recém‐nascidos com hérnia diafragmática congênita segundo a ocorrência de óbito
| n = 121 (%) | Óbiton = 71 (%) | Sobrevidan = 50 (%) | OR (IC 95%) | p valor | |
|---|---|---|---|---|---|
| Taquipneia transitória do RN | 3 (2,5) | 1 (1,4) | 2 (4,0) | 0,541 (0,106‐2,697) | 0,337 |
| Doença da membrana hialina | 11 (9,1) | 6 (8,4) | 5 (10,0) | 0,891 (0,510‐1,558) | 0,449 |
| Hipoplasia pulmonar | 93 (76,8) | 69 (97,2) | 24 (48,0) | 3,074 (1,595‐5,925) | 0,000 |
| Sepse suspeita | 74 (61,2) | 42 (59,1) | 32 (64,0) | 0,844 (0,643‐1,106) | 0,152 |
| Sepse confirmada | 9 (7,4) | 2 (2,8) | 7 (14,0) | 0,346 (0,101‐1,184) | 0,017 |
| Displasia broncopulmonar | 4 (3,3) | 1 (1,4) | 3 (6,0) | 0,165 (0,073‐2,210) | 0,403 |
| PCA | 87 (71,9) | 52 (73,2) | 35 (70,0) | 1,195 (0,804‐1,778) | 0,396 |
| Drogas vasoativas pré‐operatórias | 91 (75,2) | 69 (97,2) | 22 (44,0) | 2,881 (1,671‐4,967) | 0,000 |
| Drogas vasoativas pós‐operatórias | 49 (40,5) | 23 (32,4) | 26 (52,0) | 0,671 (0,482‐0,933) | 0,015 |
| Transfusão pré‐operatória | 22 (18,2) | 14 (19,7) | 8 (16,0) | 1,048 (0,738‐1,488) | 1,000 |
| Transfusão pós‐operatória | 30 (24,8) | 12 (16,9) | 18 (36,0) | 0,591 (0,374‐0,935) | 0,010 |
| Óxido nítrico | 66 (54,5) | 51 (71,8) | 15 (30,0) | 1,739 (1,281‐2,360) | 0,000 |
| Sildenafil | 13 (10,7) | 8 (11,3) | 5 (10,0) | 1,005 (0,639‐1,582) | 1,000 |
| Refluxo gastroesofágico | 5 (4,1) | 0 (0) | 5 (10,0) | 2,758 (2,182‐3,479) | 0,008 |
| GTT | 10 (8,3) | 2 (2,8) | 8 (16,0) | 0,309 (0,089‐1,075) | 0,013 |
| Nissen | 9 (7,4) | 2 (2,8) | 7 (14,0) | 0,346 (0,101‐1,184) | 0,027 |
| Cateter umbilical arterial | 86 (71,1) | 56 (78,9) | 30 (60,0) | 1,217 (0,885‐1,674) | 0,251 |
| Cateter umbilical venoso | 105 (86,8) | 68 (95,8) | 37 (74,0) | 1,413 (0,894‐2,232) | 0,106 |
| PICC | 67 (55,4) | 19 (26,8) | 48 (96,0) | 0,293 (0,200‐0,430) | 0,000 |
| Correção cirúrgica | 77 (63,6) | 27 (38,0) | 50 (100) | 0,351 (0,259‐0,475) | 0,000 |
| Uso de tela | 46 (38,0) | 18 (25,3) | 28 (56,0) | 1,011 (0,517‐1,789) | 1,000 |
| Complicações cirúrgicas | 6 (4,9) | 4 (5,6) | 2 (4,0) | 1,872 (0,983‐3,565) | 0,194 |
| Herniação do fígado | 48 (39,7) | 30 (42,2) | 18 (36,0) | 1,033 (0,780‐1,368) | 0,854 |
| Herniação do estomago | 78 (64,5) | 48 (67,6) | 30 (60,0) | 1,012 (0,764‐1,342) | 1,000 |
| Herniação do intestino | 95 (78,5) | 50 (70,4) | 45 (90,0) | 0,615 (0,487‐0,782) | 0,001 |
| Reoperação | 7 (5,8) | 3 (4,2) | 4 (8,0) | 0,688 (0,289‐1,636) | 0,429 |
| Uso de tela na reoperação | 4 (3,3) | 1 (1,4) | 3 (6,0) | 0,500 (0,077‐3,265) | 0,571 |
GTT, gastrostomia, IC 95%, intervalo de confiança, n, número de pacientes, OR, odds ratio, PCA, persistência do canal arterial, PICC, cateter venoso central de inserção periférica, RN, recém nascidos, teste t de Student.
Esta pesquisa avaliou que os fatores prognósticos associados ao óbito desde o período intrauterino até o primeiro ano de vida, a determinação dos fatores significativos associados ao óbito, possibilitaram identificar o perfil dos casos mais graves de hérnia diafragmática congênita de nossa instituição.
A determinação dos fatores de pior prognósticos continua a ser um desafio a ser vencido para proporcionar a essa população uma assistência antenatal e pós‐natal adequada, com vistas à redução da mortalidade, minimizar os danos na vida adulta, diminuir o tempo de internação hospitalar, adequar às condutas clínicas na tentativa de diminuir os agravos ocasionados pelas complicações e morbidades inerentes aos casos mais graves.
A taxa de mortalidade nesta pesquisa foi de 79 (61,2%), se assemelha à taxa de mortalidade encontrada na literatura nacional. Uma análise retrospectiva de 27 prontuários entre abril de 1991 e janeiro de 2002, feita com 27 recém‐nascidos no Hospital das Clínicas da Faculdade de Medicina da USP (HC‐FMUSP), descreveu uma taxa de mortalidade de 67% dos recém‐nascidos com hérnia diafragmática congênita.9
Os critérios de exclusão visaram a homogeneizar a amostra, visto que as crianças transferidas somente para o procedimento cirúrgico foram excluídas desta pesquisa devido às condições diferentes na assistência e no registro dos dados antenatal, na sala de parto e no atendimento na UTIN, podem ocorrer alterações em fatores prognósticos como na ocorrência de sepse e de broncodisplasia.
Na nossa amostra a sobrevivência foi semelhante entre os dois tipos de HDC, a taxa de sobrevivência no lado esquerdo foi de 38,6% e de 39% no lado direito. Não há um consenso em relação à taxa de sobrevida, visto que alguns autores relatam taxas de sobrevivência maiores nos recém‐nascidos com hérnia diafragmática do lado direito, enquanto que outros relatam que não há diferença na taxa de sobrevivência em relação ao tipo de hérnia, assim como em nossa população.10,11
O tipo de hérnia foi identificado durante o pré‐natal através da detecção ultrassonográfica e posteriormente foram confirmadas pela descrição do boletim operatório para os casos em que a cirurgia pós‐natal foi feita ou pelo laudo anatomopatológico nos casos que foram a óbito antes do procedimento cirúrgico.
Em nossa amostra, a idade gestacional média do diagnóstico de HDC no pré‐natal foi de 19 semanas. Assim como em nosso estudo, Colvin et al. identificaram que a idade gestacional para o diagnóstico de HDC foi de 19 semanas, Nesse sentido, nossos dados corroboram a maioria dos autores que identificaram que a idade gestacional do diagnostico no pré‐natal foi entre 19‐29 semanas.10,12–14
Artigos publicados recentemente descreveram a incidência de hérnia diafragmática com malformações associadas em 35% a 50%. Neste estudo, 25,6% dos recém‐nascidos tinham malformações e 3,1% tinham cariótipo alterado, o pior prognóstico.13,15 A polidrâmnia foi identificada em 27,1% das gestações que foram a óbito, um valor maior do que o observado em artigos publicados que identificaram um percentual entre 14,8‐ 20,2% casos de polidrâmnia. Acredita‐se que esse índice elevado esteja relacionado a não possibilidade de aborto para essa anomalia congênita.10,12,14–16
Em nosso estudo, a incidência de HDC foi maior no lado esquerdo, representou 82% dos casos quando comparados com apenas 18% dos casos do lado direito. A frequência encontrada em nosso estudo corrobora diversos autores, que relataram uma menor incidência de hérnia diafragmática do lado direito.10,14,17
O momento ideal para o parto ainda é incerto, porém uma revisão sistemática demonstrou que houve uma sobrevida maior quando a idade gestacional do nascimento ocorreu entre 37 a 38 semanas. Outros autores afirmam que o parto deve ocorrer por volta de 39‐40 semanas. Sabemos que as intercorrências inerentes à prematuridade acentuam a instabilidade hemodinâmica dos recém‐nascidos, porém em nosso estudo a idade gestacional ao nascimento foi em média de 37 semanas, em sua maioria composta por recém‐nascidos a termo.18
O tipo de parto não alterou a sobrevida do recém‐ nascido em nossa casuística, o que concordou com outros estudos que também não encontraram diferença na sobrevivência de bebês com hérnia diafragmática após parto por cesariana ou parto normal.10,12,14,17,19
A instabilidade hemodinâmica apresentada pelo recém‐nascido na sala de parto foi determinante para os prognósticos de maior gravidade e a consequente evolução para o óbito. Foram evidenciadas pelo índice de Apgar no primeiro e no quinto minuto < 7, que neste estudo apresentaram taxa de mortalidade de 87,3% e 39,2%, respectivamente, o que corroborou outros estudos em que o índice de Apgar é preditor de mortalidade nos casos de hérnia diafragmática congênita.12,15,20
Os casos mais graves do defeito diafragmático, cujos recém‐nascidos apresentaram maior comprometimento pulmonar, foram identificados pela gasometria arterial colhida logo após o nascimento. O pO2da primeira gasometria mais baixo e o pCO2da primeira gasometria mais alto apresentaram significância estatística com a mortalidade.
Existe muita discussão em relação ao momento ideal para a cirurgia pós‐natal, porém a maioria dos estudos internacionais propõe que a reparação cirúrgica do defeito diafragmático seja feita após a estabilização clínica. Os recém‐nascidos que fizeram a correção cirúrgica pós‐natal o mais precocemente, ou seja, com menos de 10 dias de vida, apresentaram o melhor prognóstico em nosso estudo, foi possível também uma menor taxa de complicações cirúrgicas quando comparadas as descritas por Colvin et al.12
O uso de tela com a finalidade de ocluir o orifício diafragmático foi necessário em 38% dos recém‐nascidos com defeito extenso no diafragma, apesar de esses representarem os casos mais graves de hérnia diafragmática. Os recém‐nascidos que a usaram apresentaram uma taxa de sobrevida maior.
A persistência do canal arterial (PCA) foi confirmada pelo ecocardiograma feito antes da cirurgia ou o mais precocemente possível, foi identificada como um fator de risco, assim como o uso de drogas vasoativas no período pré‐operatório e o uso de oxido nítrico também foram identificados como fator de risco ao óbito do recém‐nascido em nossa pesquisa, determinaram os casos de pior prognóstico de hérnia diafragmática.18
Apesar do tempo prolongado de internação, tivemos em nossa pesquisa poucos casos de sepse confirmada através do resultado da hemocultura positiva colhida ao decorrer da internação na UTIN.
Nos estudos internacionais sobre mortalidade associadas à hérnia diafragmática, aproximadamente 87% dos sobreviventes têm morbidade associada, tal como doença pulmonar, gastrointestinal e problemas neurológicos, e essas complicações também foram responsáveis pelo maior tempo de internação hospitalar.15
Em nossa pesquisa apenas 3,9% dos pacientes apresentaram refluxo gastroesofágico se compararmos com outro estudo cuja porcentagem foi de 11%.21 Os que o apresentaram retornaram à instituição devido a repetidas internações pelo quadro de pneumonia, foi necessária gastrostomia com fundoplicatura. Apesar dos poucos casos, as repetidas internações foram um risco para os lactentes.
A consequência do uso de ventilação mecânica por um longo período sobre o pulmão imaturo do recém‐nascido gera o aparecimento de uma doença pulmonar típica da prematuridade, a displasia broncopulmonar, porém em nosso estudo as crianças foram acompanhadas até um ano de vida e apenas 3,1% apresentaram displasia broncopulmonar, um número pequeno comparado com outro estudo de seguimento de até dois anos de lactentes com hérnia diafragmática, no qual a incidência de doença pulmonar crônica foi de 50%.22
Os órgãos herniados pelo defeito diafragmático foram identificados pela descrição do boletim operatório, descrição dos laudos de ultrassonografia e anatomopatológicos, a herniação do intestino foi mais frequente e representou um fator de proteção para ocorrência de óbito em nossa população.
A herniação do fígado foi identificada em 42,2% dos casos de hérnia diafragmática que evoluíram para o óbito em nossa pesquisa, corroborou outros autores que descrevem a presença de hérnia de fígado intratorácica como um fator prognóstico ultrassonográfico mais confiável para a ocorrência de morte neonatal.13,15,22,23
A forte associação da hipoplasia pulmonar com a mortalidade também foi identificada por outros autores, que afirmaram que hérnias diafragmáticas com defeitos menores estavam associadas com menor grau de hipoplasia pulmonar e tiveram uma maior taxa de sobrevivência.13,24
Entre as limitações do nosso estudo ressaltamos que pode ter ocorrido um viés de seleção, já que os pacientes transferidos somente para o procedimento cirúrgico nesta instituição foram excluídos e provavelmente seriam os casos de menor gravidade e, consequentemente, com menor mortalidade.
A definição de fatores prognósticos confiáveis é uma preocupação constante dos centros que tratam pacientes com hérnia diafragmática e nenhum fator isoladamente se mostrou ideal para prever a sobrevida. Porém, identificamos que a presença somente de intestino no conteúdo da hérnia foi um fator de proteção para a mortalidade em nossa amostra.
Concluímos que entre os fatores prognósticos associados à mortalidade de recém‐nascidos com hérnia diafragmática congênita, os que representaram um pior prognóstico e desencadeiam uma chance mais elevada de ocorrência de óbito foram o uso de aminas pré‐operatórias, decorrentes da extrema instabilidade hemodinâmica desses recém‐nascidos, e a presença de hipoplasia pulmonar, que representou os casos mais graves e de maior extensão da hérnia diafragmática.
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
Aos professores da pós‐graduação, pela partilha de seus conhecimentos e ensinamentos, que nos proporcionaram a reflexão e o aprendizado, e aos funcionários do setor de arquivos do Instituto Fernandes Figueira, pelas inúmeras idas ao arquivo para verificar o banco de dados e os prontuários e deixá‐los separados para posterior análise.
Como citar este artigo: Carmo RI, Peixoto‐Filho FM, Bueno A, Fonseca M, Junior SC. Prognostic factors of death in children during the first year of life due to congenital diaphragmatic hernia: analysis of a hospital cohort from 2005 to 2015. J Pediatr (Rio J). 2020;96:557–63.
Estudo vinculado a Fundação Oswaldo Cruz (Fiocruz), Instituto Nacional de Saúde da Mulher, da Criança e do Adolescente Fernandes Figueira (IFF), Rio de Janeiro, RJ, Brasil.